玻璃体腔注射雷珠单抗联合退翳明目汤治疗增生型糖尿病视网膜病变临床研究
高智勇,李秀春
(湖北省荆州市妇幼保健院,湖北 荆州 434020)
糖尿病是一种较为常见的累及多器官与系统的慢性疾病,而增生型糖尿病视网膜病变(PDR)为糖尿病患者中较为常见的微血管并发症之一,多发于中老年人群[1]。早期PDR患者临床症状通常不太明显,直至累及黄斑之后才会出现不同程度的视力下降,若继续发展还会引发青光眼、玻璃体积血及视网膜脱离等并发症,严重影响患者生活质量[2]。目前PDR尚无有效根治手段,近年临床多主张采用雷珠单抗治疗,虽可一定程度改善患者视力,控制病情发展,但由于其作用时间短,往往需要多次注射,患者依从性不高,影响治疗效果[3]。相关研究发现,血浆内皮素(ET)、一氧化氮(NO)、可溶性血管内皮细胞黏附分子1(sVCAM-1)和血管内皮生长因子(VEGF)等炎性因子可能参与了PDR的发生发展[4-5],降低这些炎症因子水平可能能有效治疗该病。2015年8月—2016年12月,笔者观察了雷珠单抗联合退翳明目汤治疗PDR的疗效及对血浆ET、NO、sVCAM-1和VEGF水平的影响,现将结果报道如下。
1 临床资料
1.1一般资料选取上述时期在我院眼科诊治的PDR患者68例,均为单眼患病,左眼36只,右眼32只;男38例,女30例;年龄51~74(63.20±5.13)岁;病程3~12(6.42±1.22)个月。患者均符合《我国糖尿病视网膜病变临床诊疗指南(2014年)》[6]关于PDR诊断标准。排除有高眼压病史、青光眼病史、眼底手术史者;年龄<50岁者;合并严重传染疾病者;临床资料严重不全者。本研究已由本院医学伦理委员会审批后通过,患者均在知情后自愿签署同意书。采用随机数字表法将68例PDR患者分为实验组34例和对照组34例,2组一般资料比较差异均无统计学意义(P均>0.05),见表1。

表1 2组一般资料比较
1.2治疗方法对照组给予雷珠单抗治疗:先将患者血糖控制在8.0 mmol/L以下,血压控制在140/90 mmHg(1 mmHg=0.133 kPa)以下。注射前3 d开始给予左氧氟沙星滴眼液3次/d及眼用凝胶1次/晚点眼。注射前采用复方托吡卡胺滴眼液散瞳,随后取平卧位,使用盐酸奥布卡因滴眼液进行表面麻醉,再使用浓度为0.5 g/L的碘伏对眼睑部位皮肤进行消毒处理,使用开睑器开睑,采用1 mL注射器抽取雷珠单抗(瑞士诺华制药有限公司,国药准字S20140003)0.05 mL,在术眼8点钟方向的角膜缘后侧4 mm左右处,将注射器的针头与眼球中心巩膜垂直向玻璃体内进针,确认注射器针头已处于玻璃体腔后,将0.05 mL的雷珠单抗缓慢推注进去。术毕涂抹典必殊眼膏,再使用无菌纱布包扎。术后对患眼使用典必殊滴眼液与眼膏预防感染。实验组在对照组基础上联合退翳明目汤治疗,方药组成:黄芪12 g、牡丹皮12 g、栀子15 g、生地黄13 g、防风8 g、密蒙花12 g、荆芥10 g、丹参9 g、赤芍12 g、木贼15 g、菊花8 g、川芎12 g。1剂/d,水煎早晚分服,1个月为1个疗程,连服3个疗程。
1.3观察指标①于治疗后对2组患者进行疗效评价[6]。显效:视力上升2行或以上,玻璃体混浊与眼底出血症状显著改善;有效:视力上升1~2行,玻璃体混浊与眼底出血症状减轻;无效:视力未上升甚至下降,玻璃体混浊与眼底出血症状未见改善甚至恶化。显效率及有效率之和为治疗总有效率。②观察2组治疗前后最佳矫正视力、黄斑中心视网膜厚度变化情况。③检测2组治疗前后血浆ET、NO、sVCAM-1及VEGF水平。

2 结 果
2.12组临床疗效比较实验组治疗总有效率明显高于对照组(P<0.05)。见表2。

表2 2组临床疗效比较 例(%)
注:①与对照组比较,P<0.05。
2.22组最佳矫正视力、黄斑中心视网膜厚度比较治疗前,2组最佳矫正视力、黄斑中心视网膜厚度比较差异均无统计学意义(P均>0.05)。治疗后,2组最佳矫正视力明显高于治疗前(P均<0.05),且实验组明显高于对照组(P<0.05);2组黄斑中心视网膜厚度均明显低于治疗前(P均<0.05),且实验组明显低于对照组(P<0.05)。见表3。
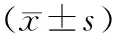
表3 2组治疗前后最佳矫正视力、黄斑中心视网膜厚度比较
注:①与治疗前比较,P<0.05;②与对照组比较,P<0.05。
2.32组血浆ET、NO、sVCAM-1及VEGF水平比较治疗前,2组血浆ET、NO、sVCAM-1及VEGF水平比较差异均无统计学意义(P均>0.05)。治疗后,2组ET、NO、sVCAM-1及VEGF水平均明显降低(P均<0.05),且实验组血浆ET、NO、sVCAM-1及VEGF水平均明显低于对照组(P均<0.05)。见表4。
3 讨 论
PDR的发生率逐年上升,其对患者的视力损伤程度极大,甚至致盲,严重影响患者生活质量[7]。由于PDR患者视网膜组织缺氧缺血,导致局部纤维血管增生,新生血管无良好弹性,易出血,以往多采用PDR玻璃体切割手术进行治疗,但由于易发生玻璃体积血,常导致患眼视力骤然下降,而存于玻璃体腔内的血液仅靠口服药物治疗不易被吸收,严重影响手术治疗效果[8]。研究显示,ET-1具有强烈的血管收缩作用,PDR患者体内ET-1水平可显著升高,导致视网膜血管大幅度收缩,加重其缺氧缺血状态[4]。NO具有舒张血管和保护血管内皮细胞的作用,但高浓度NO可对细胞产生自由基样损伤,PDR患者体内NO呈高表达状态,参与了血管的炎性损伤[9]。sVCAM-1在受到干扰素α、炎性病变等刺激时,会于内皮细胞的表层表达性增强,促进视网膜血管的炎性病变进展,因此,其可作为判断PDR病情发展的标志物[5]。VEGF在缺血、缺氧及血管紧张素Ⅱ等刺激下会大量分泌,在PDR患者体内可显著升高,诱导新生血管形成,促进视网膜的血管增生[5]。

表4 2组治疗前后血浆ET、NO、sVCAM-1及VEGF水平比较
注:①与治疗前比较,P<0.05;②与对照组比较,P<0.05。
雷珠单抗是一种临床上常见的抗VEGF型药物,其对人体VEGF-A全部亚型均具有一定亲和力与特异性,通过与VEGF相互结合,可降低视网膜毛细血管的通透性,抑制新生血管形成,改善玻璃体血管增殖状态[10]。临床给予玻璃体腔注射雷珠单抗可有效缓解患者的视网膜病变进展,但由于患者糖尿病的病因未去除,无法从根本上解除视网膜病变的根源,故临床治疗效果仍有限。
PDR属于中医“视瞻昏渺”“血灌瞳神”范畴[11]。中医学认为,消渴日久耗伤肝肺之阴,肝肺阴虚,无力推动气血运行,瘀血阻络,虚火内生,而目失濡养,致目络火灼。因此,本病病机为气阴两虚、瘀血阻络[12]。当以活血化瘀、益气养阴为主要治疗原则[13]。退翳明目汤为临床治疗眼部疾病的经验方,方中防风、荆芥可辛散祛风,黄芪、栀子可清心泻肺,为君药;生地黄可养阴生津、清热凉血,牡丹皮、赤芍可凉血散瘀,丹参、川芎可行气活血,为臣药;菊花、木贼、密蒙花可退翳消膜,为佐药;甘草可调和诸药;诸药合用,共奏凉血活血、益气养阴、退翳明目之功效。现代药理学表明,黄芪和栀子具有镇痛与抗炎的作用;丹参、牡丹皮与川芎具有抑制新生血管形成的作用[14]。
本研究结果显示,实验组治疗总有效率和最佳矫正视力明显高于对照组,黄斑中心视网膜厚度显著低于对照组,血浆ET、NO、sVCAM-1及VEGF水平显著低于对照组。提示雷珠单抗联合退翳明目汤治疗PDR较单纯雷珠单抗治疗疗效更为确切,可显著提高患者最佳矫正视力,降低黄斑中心视网膜厚度,其机制可能与降低血浆ET、NO、sVCAM-1及VEGF水平有关。

