不同手术类型对老年直肠癌患者术后认知功能的影响*
江继端 李卫东
(遂宁市中心医院麻醉科,四川 遂宁 629000)
术后认知功能障碍(postoperative cognitive dysfunction,POCD)主要表现为术后精神错乱、焦虑、注意力下降、记忆力减退及执行能力下降等一系列精神系统症状,在老年患者发生率较高,部分患者有可能出现长期或永久性认知功能障碍[1-3]。老年患者身体各器官功能储备降低,在手术创伤应激、麻醉等外界刺激诱发下容易出现术后并发症,POCD即为术后中枢神经功能障碍的表现之一[4]。有研究显示,POCD在﹥65岁的老年患者和心血管、骨科手术等术后数周的发病率为30%~80%,且术后3~6个月的发病率为10%~60%,因此POCD在高龄患者术后多发应引起临床重点关注[5]。本研究通过观察不同手术类型情况下,同一麻醉方案对老年患者术后精神状态及认知功能的影响,现报告如下。
1 资料与方法
1.1一般资料选取2015年10月~2016年12月在我院外科拟行择期手术的80例直肠癌患者为研究对象,所有患者均经术前肠镜及病理活检确诊为直肠癌,且经CT或MRI等影像学手段检测未发现肿瘤远处转移。纳入标准:选择腰椎硬麻手术患者;无脑外伤、脑中风史及中枢神经系统疾病;无严重内分泌疾病。排除标准:合并心脑血管疾病或肝肾功能严重受损者;患有严重精神疾病或长期服用镇静、镇痛和抗精神病药物者;存在严重视听障碍或言语交流困难者。基础简易精神状态量表(MMSE)评分过低者(文盲<18分,小学<21分,中学及以上<24分)[6]。术中出血量≥20%自体总血容量。本研究经医院医伦理委员会审核批准,患者均签署知情同意书。根据手术类型分为开腹组和腹腔镜组,每组各40例,两组患者一般资料比较无显著性差异(P>0.05),具有可比性,见表1。
1.2治疗方法所有患者术前均禁食、禁饮12 h,排空肠道及膀胱。行硬膜外穿刺置管(根据身高体重及手术部位不同选择),硬膜外腔注入0.65%利卡多因1.3~2 ml,5 min后根据阻滞平面高度及手术时间长短硬膜外酌情追加局部麻药。开放外周静脉通路后,记录平均动脉压(mean arterial pressure,MAP)、心率(Heart rate,HR)、血氧饱和度(oxygen saturation,SpO2)、脑电双频指数(bispeetral index,BIS)等基础值,然后静脉注射右美托咪定0.5 μg/kg,异丙酚1.5~2 mg/kg,芬太尼3 μg/kg,罗库溴铵0.6 mg/kg,待肌松后气管插管,行麻醉剂机械通气,潮气量8~10 ml/kg,调节呼吸频率10~12次,呼吸比1:2,氧气浓度50%,流量1 L/min,术中吸入异氟烷维持呼气浓度0.7%~1.0%,维持期每5 min记录1次MAP、HR、SPO2值。腹腔镜组采用5孔法建立气腹,具体根治切除范围及手术方式根据肿瘤所在部位进行,操作遵循肿瘤根治原则、直肠系膜切除原则。开腹组手术按照常规开腹手术原则进行淋巴结及肠管处理。术中维持BIS在40~60之间,并按需要追加芬太尼(50~100 μg/次)、罗库溴铵(每次0.075mg/kg),每小时硬膜外追加0.25% 布比卡因3~5 ml。手术结束前30 min停用右美托咪定,手术前5min停止吸入异氟烷,并吸入含纯氧5 L/min,术后镇痛采用芬太尼2 μg/ml、布比卡因1 mg/ml,给药速度4 ml/h。两组患者均不使用拮抗剂直至患者正常苏醒,麻醉苏醒室内观察1 h后无异常者送回病房。
1.3观察指标观察比较两组患者一般资料及术中一般情况,比较两组患者术前5 min、气腹后30 min和气腹后1 h动脉二氧化碳分压(PaCO2)、动静脉血氧含量差、脑氧摄取率,比较手术前后各时间点血清中S-100β含量及MSE评分和术后各时间点POCD发生率。分别采取术前、术后1、3、5和7d患者空腹静脉血,离心后取上清检测血清中S-100β蛋白表达含量,检测试剂盒均购于上海西唐生物科技有限公司,操作步骤严格按说明书进行。
1.4评价标准采用简易精神状态量表(MMSE)[6]评价老年患者术后认知功能变化,总分30分,包括时空定向力(10分)、记忆力(3分)、注意和计算能力(5分)、延迟回忆力(3分)、语言能力(8分)、视觉空间能力(1分)。评分标准:术后认知功能障碍缺陷﹤27 分或术后MMSE评分较术前下降2分以上。临床正常与异常分界值与受教育程度相关,文盲≤17分,小学文化≤20分,中学文化≤22分,大学程度(含大专)≤23分。

2 结果
2.1一般资料比较两组患者在性别、年龄、文化程度、ASA分级、手术方式、TNM分期及基础MMSE评分方面比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者一般资料比较Table 1 Comparison of general data
2.2术中情况比较开腹组手术时间明显短于腹腔镜组,而术中出血量和芬太尼用量明显高于腹腔镜组,差异均有统计学意义(P<0.05);两组患者在尿量、异丙酚用量、罗库溴铵用量、术中平均BIS值和苏醒时间方面差异均无统计学意义(P>0.05),见表2。
2.3血气指标比较与术前比较,两组患者PaCO2均显著升高(P<0.05),而动静脉血氧含量差、脑氧摄取率均显著降低(P<0.05);且与开腹组比较,腹腔镜组患者PaCO2均显著升高,而动静脉血氧含量差、脑氧摄取率均显著降低,差异均有统计学意义(P<0.05),见表3。
2.4术前及术后1、3、5d和7d血清中S-100β含量变化两组患者血清中S-100β蛋白含量呈先升高后降低的变化,在术后1、3d和5d均较术前明显升高,且开腹组S-100β蛋白含量在术后1、3d均明显低于腹腔镜组,差异均有统计学意义(P<0.05),见表4。

表2 两组患者术中情况比较Table 2 Comparison of intraoperative general conditions between the two groups

表3 两组患者血气指标比较Table 3 Comparison of blood gas analysis between the two groups
注:与同组术前比较,①P<0.05;与开腹组比较,②P<0.05

表4 两组患者术前及术后1、3、5和7d血清中S-100β变化Table 4 Serum S-100 beta changes of patients in the two groups at preoperative 1 day and postoperative day 3, 5 and 7
注:与同组术前比较,①P<0.05
2.5手术前后各时间点MMSE评分及术后POCD发生情况两组患者在术后各时间点内MMSE评分均呈先降低后升高的趋势,且开腹组患者在术后1d和3d MMSE评分显著高于腹腔镜组,差异均有统计学意义(P<0.05),见表5。开腹组患者在术后1d和3d POCD发生率均显著低于腹腔镜组,差异有统计学意义(P<0.05),见表6。

表5 两组患者手术前后各时间点MMSE评分比较Table 5 Comparison of MMSE scores of the two groups before and after the operation
注:与同组术前相比,①P<0.05
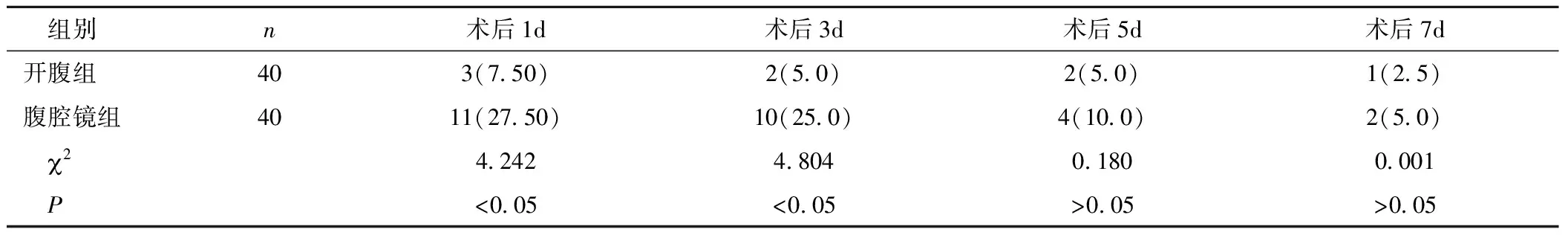
表6 两组患者术后1、3、5和7d POCD发生率情况[n(×10-2)]Table 5 Incidence of POCD in the two groups on 1, 3, 5 and 7 days after operation
2.6不良反应开腹组患者不良反应发生率为5.0%(2/40例),其中苏醒延迟1例,头晕1例;腹腔镜组患者不良反应发生率为7.50%(3/40例),其中出现恶心呕吐2例,嗜睡1例,两组患者不良反应发生率差异无统计学意义(2=0.012,P>0.05)。
3 讨论
目前临床上尚无POCD的统一评价方法和诊断标准,大量研究常常应用简易精神状态量表(MMSE)[7]、韦氏记忆量表(WMS)或韦氏成人智力量表(WAIS)[8]、明尼苏达多项人格调查表(MMPI)[9]及蒙特利尔认知评估量表(MoCA)[10]等作为术后认知功能改变的标准。但由于各种方法的自身缺陷如天花板效应或灵敏度较差等因素会造成一定偏差。但尽管如此,MMSE在老年人术后认知功能的评估上具有广泛应用,特别是在术后麻醉对患者认知功能的评价方面,成为国际上通用评估术后POCD的量表之一[11]。POCD的发生与多方面因素有关,包括高龄、文化程度、术前综合征、手术创伤程度、围手术期药物应用及术后疼痛等因素,同时与成年人相比,老年人脑细胞严重萎缩,脑容量减少,脑室扩大,肌神经递质类型改变,老年患者在手术和麻醉造成的神经细胞损伤更敏感,患者常常在手术后出现认知功能障碍等并发症[12]。邢云利等[13]研究显示,老年患者多数神经系统出现衰弱,且血管调节能力降低,在手术过程中常因手术创伤引起应激反应或术中出血量过多导致脑部缺氧,均可能造成患者术后认知功能障碍。本研采用MMSE评分对老年患者认知功能进行评价,结果显示,开腹组患者在术后1d和3d时MMSE评分显著高于腹腔镜组(P<0.05),且开腹组患者在术后1d和3d POCD发生率显著低于腹腔镜组(P<0.05),提示开腹组患者术后认知功能障碍发生率要低于腹腔镜组,这与Xu等[14]研究结论相一致。
同时本研究通过对两组手术指标分析发现,开腹组手术时间显著短于腹腔镜组(P<0.05),而在术中出血量和芬太尼用量上显著高于腹腔镜组(P<0.05),提示开腹组手术操作简便,但对患者创伤大,术中出血量多,增加术后镇痛用药。虽然腹腔镜手术在手术创伤上较开腹组具有一定优势,而腹腔镜手术的开展需要建立CO2气腹,通过血气分析腹腔镜组患者术前5 min、建立气腹30 min及建立气腹1 h PaCO2、动-静脉血氧含量差和脑氧摄取率,结果发现,患者血液中CO2含量较术前显著升高,而动-静脉血氧含量差和脑氧摄取率较术前显著降低,血液中PaCO2含量升高会导致高碳酸血症出现,引起交感神经兴奋及心肌耗氧量增加,进一步降低血液中PaO2含量;同时机体内过高PaCO2含量会增加脑代谢需要,扩张脑血管,使脑血流量增加,从而造成神经损伤,这与梁大顺等[15]人研究结论相一致。
S-100蛋白是一种酸性钙结合蛋白,分子量为21 kD,生物半衰期在30 min~2 h,由S-100α和S-100β两个亚单位组成。其中S-100β是脑损害的特异性标志物之一,主要存在于神经胶质细胞和雪旺细胞中,正常生理条件下,血液中S-100β含量较少,当脑部受到外界损伤时,导致神经元胞体膜和胶质细胞膜的完整性受到破坏,S-100β蛋白透过血脑屏障释放导血液中,使血液中含量迅速升高,临床上常通过检测血清中S-100β表达含量的变化来反应脑损伤严重程度及预后[16-17]。舒爱华等[18]研究发现,醒脑注射液能够有效抑制S-100β蛋白的表达从而促进全静脉麻醉老年患者的苏醒和改善术后认知功能。本研究结果显示,不同手术组患者中S-100β蛋白含量呈现先升高后降低的变化,且开腹手术组患者S-100β蛋白在术后1 d和3 d时显著低于腹腔镜组患者(P<0.05),此结果说明手术时间过长、术中失血量过多和血液中PaCO2含量升高均可能使患者发生术中缺血缺氧,导致脑灌注不足,从而造成脑部损伤。
4 结论
本研究结果表明,虽然腹腔镜较开腹手术在手术过程中具有一定优势,但在同一麻醉方案下开腹手术较腹腔镜手术对老年患者术后精神状态及认知功能的影响较小,而POCD的发生与多种因素有关,这需要临床医师在手术过程中尽量减少对患者的创伤,积极采取措施来减少术后POCD的发生。

