3D打印骨折模型在股骨转子间骨折治疗中的应用价值
熊敏剑 唐理英 莫世奋 朱欣阳 徐亚非
南方医科大学南海医院骨科,广东佛山 528244
近些年来随着人们生活水平提高、人口寿命延长、老龄化程度加剧,导致股骨转子间骨折发生率逐年递增,且非手术治疗将会造成较高的死亡率与并发症发生率,为此,目前临床上对老年股骨转子间骨折患者首选手术治疗方式[1]。实际进行手术治疗时,股骨近端防旋髓内钉(PFNA)便于加强髓内固定,便于患者术后早日进行下床活动,已经发展为不稳定型骨折老年股骨转子间骨折的主要手术治疗方式,但是该类手术的技术要求较高,具有较长的学习曲线,固定时由于三维解剖较为复杂,容易造成手术失败[2]。随着近些年来3D打印技术在骨外科的发展进步,促进了该类手术治疗方案的进一步发展,为了对其治疗效果进行更加深入的分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年3月10日~2016年3月10日于至我院就诊的股骨转子间骨折患者90例,均为不稳定型骨折,受伤至手术的时间均低于2周,同时将既往存在髋关节受限、行走困难患者,合并其他部位骨折患者,病理性骨折患者,开放性骨折患者排除。常规组男25例,女20例,年龄65~89岁,平均(76.10±2.14)岁;21例左侧骨折,24例右侧骨折;骨折AO分型:23例31-A2型,22例31-A3型;合并基础疾病:18例原发性高血压,22例糖尿病,16例冠状动脉粥样硬化性心脏病,12例慢性肺疾病,6例陈旧性脑梗死;发病原因:10例跌伤,6例交通伤,29例扭伤;实验组:男24例,女21例,年龄65~88岁,平均(76.47±2.32)岁;22例左侧骨折,23例右侧骨折;骨折AO分型:21例31-A2型,24例31-A3型;合并基础疾病:20例原发性高血压,20例糖尿病,15例冠状动脉粥样硬化性心脏病,11例慢性肺疾病,7例陈旧性脑梗死;发病原因:11例跌伤,7例交通伤,27例扭伤。将两组患者一般资料进行分析后差异无统计学意义(P>0.05),有可比性。
1.2 方法
常规组术前未给予3D打印技术,实验组术前给予3D打印技术。
实验组:(1)建立数字化三维模型并制作3D打印模型:选择螺旋CT对患者进行骨盆与股骨轴向容积扫描,之后重建骨窗,将扫描后的数据输入至数字医学软件内,获取三维模型,将股骨上端三维模型重建,获取相关的数据,模拟股骨复位与内固定。依据软件将文件格式转变为3D打印机可识别的文件格式,之后采用聚乳酸材料进行加工,获得平台需要的模型,依据术前3D打印模型对股骨转子间骨折结构的特点进行分析,由此确定具体的手术治疗方案。制作并模拟手术方案:模拟手术在直视下进行骨折块复位,保证内后侧骨折皮质接触良好后,对主钉直径与长度、螺旋刀片长度进行测量,对主钉深度进行调整,保证螺旋刀片可置入理想的股骨头颈部位,保持合适的尖顶距。对患者进行麻醉处理后,患者仰卧位于牵引床上,在C型臂X线机的透视下进行闭合复位处理,之后在大转子近端5cm的部位作一长度为4~5cm的外侧切口,将肌肉进行钝性分离,对臀中肌进行保护,进针点为大转子顶点,采用螺纹导针进行钻孔,并进行扩髓处理后将主钉插入,直接扩外侧的皮质,手术治疗前选择螺旋藻刀片放置于解锁状态后打入,将刀片锁定,之后利用瞄准器将远端锁定螺钉打入,将主钉尾孔封闭。常规组:选择相同的手术体位与入路,将股骨头颈内导针置入,探测具体的深度后扩外侧的皮质,打入螺旋刀片后对深度进行标记,之后将远端锁定螺钉置入。两组患者均探测得知刀片位于正位片上股骨头中心或者下方1/3的部位,侧位片检查位于股骨头中心部位后,对切口进行冲洗并将切口逐层关闭。
1.3 观察指标
分析实验组术前计划与实际手术的相关参数,包括主钉长度、主钉直径、螺旋刀片长度、尖顶距;对比两组患者的手术耗时、术中出血量、术后引流量、住院时间、透视次数、一次置钉成功率、髋关节Harris评分(对两组患者进行12个月的术后随访,100分为满分,优良表示90分以上,较好表示80~89分,尚可表示70~79分,差表示低于70分)[3]。
1.4 统计学处理
选择SPSS19.0的统计学软件记录两组股骨转子间骨折患者的相关资料,计量资料以(±s)表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 实验组患者术前计划与实际手术的相关参数比较
实验组患者术前计划与实际手术的相关参数比较,差异无统计学意义(P>0.05),见表1。
表1 实验组患者术前计划与实际手术的相关参数比较(±s,mm,n=45)
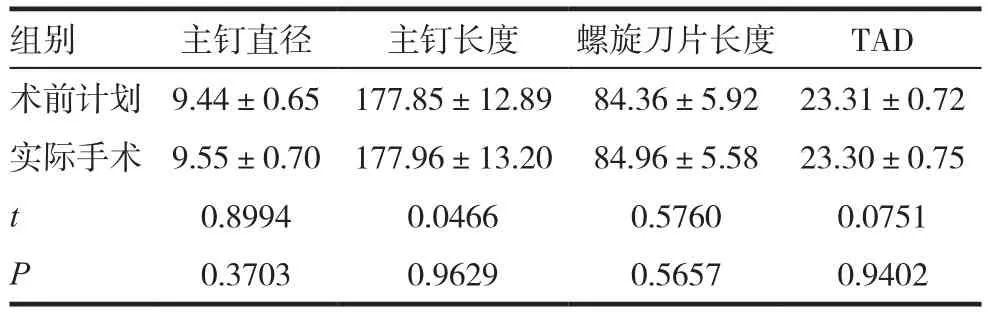
表1 实验组患者术前计划与实际手术的相关参数比较(±s,mm,n=45)
组别 主钉直径 主钉长度 螺旋刀片长度 TAD术前计划 9.44±0.65 177.85±12.89 84.36±5.92 23.31±0.72实际手术 9.55±0.70 177.96±13.20 84.96±5.58 23.30±0.75 t 0.8994 0.0466 0.5760 0.0751 P 0.3703 0.9629 0.5657 0.9402
2.2 两组患者手术相关指标与随访情况比较
实验组患者的手术时间明显短于常规组,术中出血量、术后引流量明显少于常规组,P<0.05,两组的住院时间与髋关节Harris评分比较差异无统计学意义(P>0.05)。见表2。
2.3 实验组与常规组的透视次数、一次置钉成功率比较
实验组患者的透视次数明显低于常规组,一次置钉成功率明显高于常规组,P<0.05。见表3。
表2 两组患者手术相关指标与随访情况比较(±s,n=45)

表2 两组患者手术相关指标与随访情况比较(±s,n=45)
组别 手术耗时(min) 术中出血量(mL) 术后引流量(mL) 住院时间(d) 髋关节Harris评分(分)实验组(n=45) 48.25±5.20 101.68±3.88 47.33±5.89 12.11±1.26 82.36±1.54常规组(n=45) 61.25±7.48 122.30±9.52 58.96±5.96 12.56±1.54 82.10±1.74 t 11.1454 15.6656 10.8401 1.7663 0.8739 P 0.0000 0.0000 0.0000 0.0799 0.3839

表3 实验组与常规组的透视次数、一次置钉成功率比较
3 讨论
大多数的股骨转子间骨折患者发生于超过65岁的老年人群,近些年来,该类疾病的发病率逐年递增,手术是治疗该类疾病的主要方式[4-5]。有关学者[6]对PFNA于人工股骨头置换术治疗股骨转子间骨折的临床治疗效果进行了分析,结果指出,PFNA可将患者的康复时间明显缩短,但是两组的关节功能预后情况比较无明显的差异。且高龄患者通常伴有较为明显的骨量丢失情况,股骨头颈部位用于固定的骨质难以满足需要,因此,给予PFNA内固定时,选择最佳的头颈部骨质量进行内固定十分重要[7-8]。许多学者研究指出[9-10],PFNA螺旋刀片最佳置入部位为股骨头颈中央或者稍偏下后方的部位,若未达到此部位,将容易引发股骨头切割现象,术后患者早期进行下床活动的安全性无法得到保证;另外,有关学者研究指出[11],若TAD低于25mm,进行内固定切割穿出股骨头的风险将会明显下降,可获得较为可靠的固定情况。本次研究结果得知,两组患者均获得良好的内固定位置,TAD均处于较为合理的范围,术后对两组进行随访,得知髋关节Harris评分均较高,无明显差异。
对股骨转子间骨折患者进行良好复位,可有效防止髋内翻畸形情况。以往临床上进行骨折复位通常依据手术治疗前影像学检查结果与术中的透视结果而决定,本次研究对实验组术前给予3D打印技术,将骨折模型构建,便于医护人员对骨折块的三维结构充分了解,对骨折块之间的位置关系、移位方向等进行明确,对骨折进行分型,便于术中进行良好的牵引复位,无需术中依据操作者的经验与记忆进行三维图像复位,还可将透视的次数减少,术中利于快速进行牵引复位[12]。若骨折线对大转子进行累及时,为了获取较为稳定的内固定效果,应将主钉穿过移位的骨折块,且移位的骨折块将会对进针点的选择造成影响。术前给予3D模型体外骨折复位,便于将正常的解剖结构及时恢复,对穿过的骨折块进行明确,便于术中对进针点进行选择[13]。本次研究结果显示,实验组患者的手术耗时相比常规组明显更短,说明术前进行3D打印技术便于缩短手术时间,利于术中内固定的选择与术前正确的牵引复位。
另外,本次研究结果还指出,实验组患者的术中出血量、术后引流量相比常规组均明显较少,优势较为明显。说明3D打印技术便于将术中出血量减少,将康复时间缩短,利于术后早期进行关节活动[14]。
对以往的临床研究进行分析探讨后得知,3D打印技术辅助PFNA固定治疗股骨转子间骨折患者仍然具有一定的局限性,主要包括:(1)3D打印设计对于置入的手术锁钉,尤其是远端锁定的置入无法做到精准的经皮导航模板;(2)本次研究选择的3D打印技术暂时无法将软组织显示出来,所以说,无法进行精准的力学分析,进行牵引复位时,让人需要借助操作者的临床经验与术中透视操作进行手术治疗;(3)3D打印需耗费较长的时间,需采用特定的软硬件,选择专门的工作人员学习曲线,导致医疗费用增加,随着该类技术的逐渐成熟,相信上述问题能够妥善解决[15]。另外,比较实验组的透视次数明显低于常规组,一次置钉成功率明显高于常规组,提示3D打印技术对于手术固定的选择与术中牵引复位具有十分重要的辅助作用,3D打印技术不同于以往“去除”加工法的束缚,而是选择“增长”加工的模式帮助患者建立模型,使得模型的准确度、精度明显提高,对于精密件十分适用,利于术前设计中受伤部位模型的精确性,保证了手术操作过程中的准确性。
综上情况可知,对股骨转子间骨折患者采取3D打印骨折模型治疗的效果显著。

