甲状腺微小乳头状癌手术中应用纳米炭结合精细被膜解剖法对保护甲状旁腺的效果
周 博 李 凌 崔振英 薛 媚
本研究比较了甲状腺微小乳头状癌手术中应用纳米炭结合精细被膜解剖法与传统甲状腺全切手术的操作技巧及保护甲状旁腺的效果,现报告如下。
1 资料与方法
1.1 一般资料
选取我院2015年3月至2017年2月收治的80例甲状腺微小乳头状癌患者,纳入标准:所有患者均经病理证实为甲状腺微小乳头状癌,颈淋巴结均为阴性,均知情同意并签署知情同意书;排除标准:将有淋巴结转移等患者排除在外。依据治疗方法将这些患者分为纳米炭结合精细被膜解剖法治疗组(A组,n=40)和传统甲状腺全切手术治疗组(B组,n=40)。A组患者中男性11例,女性29例,年龄17~66岁,平均(36.4±10.2)岁;肿瘤直径0.7~2 cm,平均(1.3±0.2)cm。在病灶部位方面,33例为一侧,7例为双侧;在颈部淋巴结肿大位置方面,34例为一侧,6例为双侧;8例肿瘤侵犯包膜;在确诊方法方面,20例为术前针吸细胞学活检,20例为术中冰冻快速病理。B组患者中男性10例,女性30例,年龄18~66岁,平均(37.2±10.3)岁;肿瘤直径0.6~2 cm,平均(1.1±0.4)cm。在病灶部位方面,32例为一侧,8例为双侧;在颈部淋巴结肿大位置方面,33例为一侧,7例为双侧;9例肿瘤侵犯包膜;在确诊方法方面,21例为术前针吸细胞学活检,19例为术中冰冻快速病理。2组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
A组患者接受纳米炭结合精细被膜解剖法治疗,对患者进行全身麻醉,将甲状腺显露出来,对肿块位置进行探查。应用1 ml皮试注射器将纳米炭抽取出来,将其注射在肿块周围上下左右4点,3 min左右推完,每点0.1 ml左右,拔针后对针孔进行按压,在此过程中将纱布充分利用起来,以对染剂外溢对视野造成不良影响的现象进行有效避免。进行15 min的静置后运用精细被膜解剖法切除患侧,和真被膜紧贴,首先将甲状腺狭部切开,和甲状腺接近对侧韧带进行处理,然后对甲状腺上极进行处理,之后对上极内侧间隙进行分离,和腺体接近对甲状腺上动脉前支及伴行静脉进行结扎,再分离将后支寻找出来结扎,游离上极后通常能够显露上甲状旁腺。对甲状腺下极进行处理,和下极腺体真被膜紧贴谨慎分离,可向下方纤维脂肪组织中分离甲状旁腺等组织。对甲状腺外侧部进行处理,向内侧牵拉腺体,对外侧纤维组织进行分离,在此过程中将超声刀充分利用起来,结扎甲状腺中静脉,可将喉返神经显露出来,剥离真被膜,方向为沿着喉返神经,直到全部游离甲状腺。B组患者接受传统甲状腺全切手术治疗。
1.3 观察指标
手术前后对2组患者的甲状旁腺素(PTH)、血钙(Ca)水平进行测定。同时,统计2组患者的喉返神经损伤、暂时性甲状旁腺功能减退、低钙血症、永久性甲状旁腺功能减退、低钙血症等术后并发症发生情况。
1.4 统计学分析

2 结果
2.1 2组患者手术前后PTH、Ca水平变化情况比较
2组患者手术后的PTH、Ca水平均显著低于手术前(P<0.05)。手术前2组患者的PTH、Ca水平之间的差异均无统计学意义(P>0.05),手术后A组患者的PTH、Ca水平均显著高于B组(P<0.05),见表1。
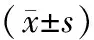
表1 2组患者手术前后的PTH、Ca水平变化情况比较
2.2 2组患者的术后并发症发生情况比较
A组患者的暂时性甲状旁腺功能减退、低钙血症发生率分别为15.0%(6/40)、7.5%(3/40),均显著低于B组的30.0%(12/40)、25.0%(10/40)(P<0.05),但2组患者的喉返神经损伤、永久性甲状旁腺功能减退、低钙血症发生率之间的差异均无统计学意义(P>0.05),见表2。

表2 2组患者的术后并发症发生情况比较(例,%)
3 讨论
甲状腺微小乳头状癌较为隐匿,临床表现不显著,以往通常在甲状腺良性病变中伴随,在术后标本中被偶然发现,但是近年来,临床日益广泛地应用了高频彩超,其能够对直径2 mm的结节进行观察,因此日益提升了甲状腺微小乳头状癌的检出率。虽然从总体上来看,甲状腺微小乳头状癌患者具有良好的预后,但是处于亚临床状态的患者并不占总数的100%,其具有较高的区域淋巴结转移率,同时一些患者还会有远处转移发生。因此,临床应该积极外科治疗甲状腺微小乳头状癌,而甲状腺全切除术能够促进患者复发率的显著降低,但是,在喉返神经、甲状旁腺的显露及保护问题上,其仍然具有一定的局限性[1]。
精细被膜解剖法的要点为将喉返神经全程显露出来,将甲状旁腺显露并原位保留下来,从而有效降低其受损几率[2]。临床普遍认为[3],应该常规显露喉返神经,要想使甲状腺全切除的彻底性得到有效保证,就必须在直视下操作,同时促进其受损几率的降低。要想对损伤喉返神经的现象进行有效的预防,首先应该对喉返神经的解剖及变异可能进行熟悉,主要是甲状腺下动脉到入喉这段的解剖,其是将喉返神经显露出来的最好位置,对甲状腺下动脉及真被膜进行认真解剖可见喉返神经和真被膜紧贴。应用超声刀为被膜止血的过程中应该和甲状旁腺或神经相距5 mm及以上,操作过程中可以将一块盐水纱布条覆盖在喉返神经上,将使用持续时间控制在10 s以内,应用血管骨骼化对血管进行结扎。在将甲状腺向前内侧牵拉的过程中应该避免对可能牵拉成角上提神经的现象出现,从而将误伤几率降低到最低限度。大部分Berry韧带的供应者为喉下动脉分支,在对该血管进行处理的过程中应该首先对喉返神经入喉处进行清晰辨认,然后将钳夹结扎的方式充分利用起来[4]。手术过程中应该保持轻柔的动作,对暴力牵拉神经的现象进行严格的避免。在对甲状旁腺进行保护的过程中,首先应该对甲状旁腺进行有效识别,上甲状旁腺具有相对固定的位置,在甲状腺腺叶背侧分布,供血小血管从甲状腺上动脉后支来源,而下甲状旁腺则缺乏固定的位置,大部分在甲状腺下动脉附近分布,甲状腺下动脉分支的血管供血[5]。术中操作过程中离断甲状腺上极后将其腺体提起,通常情况下可见上甲状旁腺,运用精细被膜解剖法能够将上甲状旁腺显露并原位保留下来。下极操作过程中应该和下极的真被膜紧贴,对血管进行逐一结扎,从而将下甲状旁腺的血供保留下来,对大块结扎血管的现象进行严格的避免[6]。
纳米炭混悬注射液属于一种淋巴示踪剂,淋巴系统趋向性较高,向恶性肿周缘组织中注射会被巨噬细胞吞噬,以较快的速度向淋巴管进入,在淋巴结聚集滞留。纳米炭混悬注射液能够帮助临床将甲状旁腺识别出来,手术过程中淋巴结被纳米炭染成黑色,并在切除肿瘤及清扫淋巴结的过程中被清除,甲状旁腺负显影,能够对甲状旁腺进行切实有效的保护[7]。相关医学研究表明[8],甲状腺全切除术能够促进甲状腺微小乳头状癌术后复发率的极大程度降低,手术过程中对纳米炭结合精细被膜解剖法进行应用能够促进甲状腺全切除术后并发症发生率的极大程度降低,从而切实有效地保证手术成功。本研究结果表明,A组患者的PTH、Ca水平均显著高于B组(P<0.05),暂时性甲状旁腺功能减退、低钙血症发生率均显著低于B组(P<0.05),但2组患者的喉返神经损伤、永久性甲状旁腺功能减退、低钙血症发生率之间的差异均不显著(P>0.05),和上述相关医学研究结果一致。
总之,甲状腺微小乳头状癌手术中应用纳米炭结合精细被膜解剖法保护甲状旁腺的效果较传统甲状腺全切手术好,值得推广。

