腺苷蛋氨酸对妊娠期肝内胆汁淤积症产妇围生期及妊娠结局的影响
马 玲,李 花,穆兰芳,马永萍,陈玉芬,殷文俏
(青海省妇女儿童医院妇产科,西宁 810000)
妊娠期肝内胆汁淤积症为妊娠中、晚期产妇常见、高发、高复发妇科疾病。据我国流行病学资料显示,妊娠期肝内胆汁淤积症在我国妊娠期产妇中的发病率高达9.8%,且有逐年上升趋势[1]。妊娠期肝内胆汁淤积症产妇临床症状明显,如皮肤瘙痒难耐、黄疸高发等,而在临床生化指标上主要表现为胆汁酸异常升高而导致的肝功能指标异常[2-3]。妊娠期肝内胆汁淤积症不仅给产妇身心健康带来影响,而且也是产妇不良妊娠结局的重要影响因素[4]。因此,控制胆汁酸水平,缓解瘙痒症状及改善妊娠结局是当前妊娠期肝内胆汁淤积症临床治疗方案的最终目的。但由于妊娠期产妇具有众多药物禁忌,同时目前地塞米松、多烯磷脂酰胆碱等临床常用药物的疗效欠佳[5],故本研究观察腺苷蛋氨酸在妊娠期肝内胆汁淤积症治疗中的临床疗效及对产妇妊娠结局的影响,为临床用药提供参考。
1 资料与方法
1.1一般资料 收集2015年6月至2016年12月本院妇产科收治的126例妊娠期肝内胆汁淤积症产妇的临床资料。纳入标准:(1)均根据中华医学会妇产科学分会产科学组《妊娠期肝内胆汁游积症诊疗指南(2015年版)》[6]诊断标准确诊为妊娠期肝内胆汁淤积症;(2)年龄小于35岁,孕周不少于27周;(3)受孕前无肝脏、胆道病史及妊娠期糖尿病、皮肤病、高血压等疾病;(4)入组前均未进行相关药物治疗;(5)患者随访资料齐全,随访时间至少为产后3个月。排除标准:(1)排除多胎妊娠,子痫前期重度,以及中央性前置胎盘、疤痕子宫等严重并发症;(2)排除肝脏、胆道病史及妊娠前期糖尿病、皮肤病、高血压等。根据治疗方式,将所有产妇分为常规治疗组与腺苷蛋氨酸组。常规治疗组58例,年龄23~34岁,平均(24.4±3.8)岁;孕周在28~37周,平均(30.4±3.9)周。腺苷蛋氨酸组68例,年龄22~33岁,平均(24.9±3.6)岁,孕周28~39周,平均(30.1±3.8)周。两组产妇孕周、年龄等一般资料比较,差异无统计学意义(P>0.05)。本研究经本院伦理委员会审核批准,患者及家属知情并签订知情同意书。
1.2方法
1.2.1治疗方法 入院后嘱所有孕妇注意休息,保证充值蛋白质和热量摄入,为保证睡眠充足,必要时于睡前给予镇静剂地西泮(山西昂生药业有限公司;国药准字:H14021559;每片25 mg)1片。常规治疗组给予熊去氧胆酸胶囊(德国Losan Pharma GmbH公司;批号:0H005202;每片150 mg),口服,每次300 mg,每天早中晚各1次,连续14 d。腺苷蛋氨酸组在常规治疗组基础上加用腺苷蛋氨酸(意大利雅培制药;进口药品证号:H20040384;每支50 mg),肌内注射,1支/次,每天1次,连续14 d。
1.2.2观察指标 (1)生化指标检测。两组产妇治疗前后均抽血2 mL,采用全自动生化分析仪(北京宏润达)检测丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、胆红素(TB)、总胆汁酸(TBA)、肝胆酸(DB)等生化指标,并记录胆酸(CA)、鹅脱氧胆酸(CDCA)、脱氧胆酸(DCA)、石胆酸(LCA)、熊去氧胆酸(UDCA)等血清胆汁酸谱情况,以分析两组产妇肝功能改善情况。(2)瘙痒程度评价[7]。两组产妇治疗后均进行瘙痒程度评价,评价标准:重度瘙痒,白昼持续性瘙痒;间断性瘙痒,但间隔时间较短(平均5次/天以上)判为中度瘙痒;轻度瘙痒:阵发性瘙痒但间隔时间较长(平均不大于5次/天);无瘙痒。(3)妊娠结局指标。产妇出院后3个月以电话方式随访,随访信息包括妊娠期早产率、剖宫产率、胎儿窘迫率、胎膜早破率、羊水过多率、产后出血率、泌尿系感染率、新生儿不良症率等指标,统计由专职护士完成。
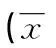
表1 两组治疗前后血清胆汁酸谱指标比较±s)
*:P<0.05,与同组治疗前比较
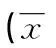
表2 两组治疗前后肝功能生化指标比较±s)
注:**P<0.05,与同组治疗前比较

2 结 果
2.1两组治疗前后血清胆汁酸谱比较 两组妊娠期产妇治疗后LCA、UDCA、CDCA、CA、DCA等血清胆汁酸谱指标与治疗前比较均明显降低,且治疗后腺苷蛋氨酸组上述各指标水平明显低于常规治疗组,差异均有统计学意义(P<0.05),见表1。
2.2两组治疗前后肝功能生化指标比较 两组妊娠期产妇治疗后ALT、AST、TB、TBA、DB等肝功能生化指标与治疗前比较均明显降低,且治疗后腺苷蛋氨酸组上述各项指标水平明显低于常规治疗组,差异均有统计学意义(P<0.05),见表2。
2.3两组治疗后瘙痒程度比较 治疗后腺苷蛋氨酸组产妇瘙痒程度较常规治疗组改善,差异有统计学意义(χ2=25.998,P<0.05),见表3。
2.4两组妊娠结局指标比较 腺苷蛋氨酸组产妇的妊娠期早产、剖宫产、胎儿窘迫、胎盘前置、胎膜早破、羊水过多、产后出血、泌尿系感染、妊娠期高血压、新生儿不良症的发生率均明显低于常规治疗组,差异均有统计学意义(P<0.05),见表4。
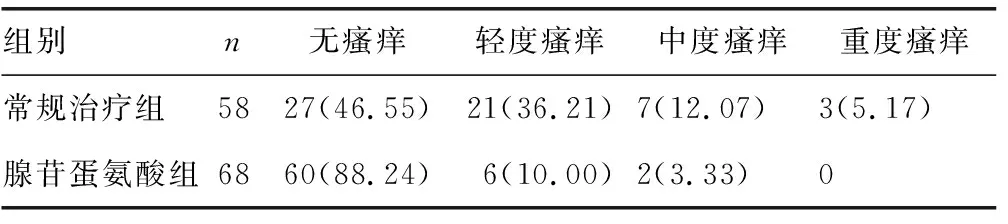
表3 两组治疗后瘙痒程度比较[n(%)]
3 讨 论
妊娠期肝内胆汁淤积症作为妊娠中、晚期产妇高发疾病,会给孕产妇及宫中胎儿发育带来不良影响,从而威胁产妇身体健康及诱导不良妊娠结局[8]。当前妊娠期肝内胆汁淤积症的病因研究已经基本明确,即产妇体内雌激素分泌上升,导致肝内胆汁酸代谢功能异常,使肝内胆汁的流动受阻或回流,其中胆汁酸水平异常升高是导致宫中胎儿发育不良的主要原因[9-10]。虽然当前妊娠期肝内胆汁淤积症临床治疗药物较多,如地塞米松、多烯磷脂酰胆碱、熊去氧胆酸等,但研究证实这些药物的临床疗效欠佳,治疗有效率在70%左右。鉴于腺苷蛋氨酸具有护肝、退黄及改善孕产妇宫内环境的功效[11]。故本研究特观察腺苷蛋氨酸在妊娠期肝内胆汁淤积症治疗中的临床疗效及对产妇妊娠结局的影响,以期为临床用药提供参考。
腺苷蛋氨酸是一种蛋氨酸与三磷酸腺苷合成的化学药剂,可与肝胆细胞膜磷脂产生甲基化反应,从而利于肝胆内恢复细胞膜的流动,从而利于肝胆汁排泄[12]。研究表明,腺苷蛋氨酸与人体肝内源性胆汁酸具有竞争性作用,当腺苷蛋氨酸达到10 mmol/L时,可以起到保护肝细胞,抑制胆汁分泌的作用[13]。瘙痒是妊娠期肝内胆汁淤积症产妇的主要临床表现,因此缓解瘙痒是临床治疗用药的目标。本研究结果显示,腺苷蛋氨酸组治疗后无瘙痒率(88.24%)明显高于常规治疗组(46.55%),轻度瘙痒率(10.00%vs.36.21%)、中度瘙痒率(3.33%vs.12.07%)、重度瘙痒率(0vs.5.17%)均明显低于常规治疗组,两组瘙痒程度比较差异有统计学意义(χ2=25.998,P<0.05),可见腺苷蛋氨酸可显著改善妊娠期肝内胆汁淤积症产妇瘙痒症状,从而提升产妇妊娠期舒适度和生活质量。妊娠期肝内胆汁淤积症产妇肝胆内胆汁酸的异常升高,是引起产妇肝功能ALT、AST、TB、TBA、DB等指标异常及LCA、UDCA、CDCA、CA、DCA等血清胆汁酸谱指标异常的主要原因,因此有效控制肝功能生化指标是妊娠期肝内胆汁淤积症临床治疗的又一用药方向[14-15]。本研究结果证实,腺苷蛋氨酸组产妇治疗后的肝功能指标(ALT、AST、TB、TBA、DB)异常及血清胆汁酸谱指标(LCA、UDCA、CDCA、CA、DCA)水平均低于常规治疗组(P<0.05),可见腺苷蛋氨酸的应用可有效改善产妇肝功能及血清胆汁酸谱指标,从而使产妇肝内胆汁淤积症得到缓解。妊娠期肝内胆汁淤积症给妊娠结局带来的负面影响已经被临床研究证实,故早期针对性解除产妇的胆汁淤积,可以有效改善妊娠期肝内胆汁淤积症产妇妊娠结局[16-17]。本研究结果显示,应用腺苷蛋氨酸治疗的产妇其妊期早产、剖宫产、胎儿窘迫、胎膜早破、羊水过多、产后出血、泌尿感染及新生儿不良症的发生率均明显低于常规治疗组(P<0.05),可见腺苷蛋氨酸的应用可有效改善产妇不良妊娠结局。
综上所述,腺苷蛋氨酸在妊娠期肝内胆汁淤积症产妇治疗中的疗效确切,在缓解产妇瘙痒症状,改善肝功能,改善妊娠结局等方面具有显著的作用,但本研究样本量较小,期待今后有更多的深入研究。
[1]古航,胡电.妊娠期肝内胆汁淤积症[J].中华妇产科杂志,2003,38(2):121-124.
[2]GABZDVL E M,SCHLAGER J M.Intrahepatic cholestasis of pregnancy:a critical clinical review[J].J Perinat Neonatal Nurs,2015,29(1):41-50.
[3]ERLINGER S.Ursodeoxycholic acid in intrahepatic cholestasis of pregnancy:good,but can do better[J].Clin Res Hepatol Gastroenterol,2013,37(2):117-118.
[4]丁依玲,付霞霏.妊娠肝内胆汁淤积症胎儿总胆汁酸浓度与肾上腺皮质功能变化的关系[J].中华围产医学杂志,2005,8(3):168-170.
[5]王晓东,彭冰,姚强,等.妊娠肝内胆汁淤积症1210例围生结局分析[J].中华医学杂志,2006,86(7):446-449.
[6]中华医学会妇产科学分会产科学组.妊娠期肝内胆汁游积症诊疗指南(2015)[J].中华妇产科杂志,2015,50(7):481-485.
[7]DOLINSKY B M,ZELIG C M,PAONESSA D J,et al.Effect of taurocholic acid on fetoplacental arterial pressures in a dual perfusion placental cotyledon model:a novel approach to intrahepatic cholestasis of pregnancy[J].J Reprod Med,2014,59(7/8): 367-370.
[8]OZKAN S,CEVLAN Y,OZKAN O V,et al.Review of a challenging clinical issue:intrahepaticcholestasis of pregnancy[J].World J Gastroenterol,2015,21(23):7134-7141.
[9]JOSHI D,JAMES A,QUAGLIA A,et al.Liver disease in pregnancy[J].Lancet,2010,375(9714):594-605.
[10]HALIBASIC E,CLAUDEL T,TRAUNER M.Bile acid transporters and regulatory nuclear receptors in the liver and beyond[J].J Hepatol,2013,58(1):155-168.
[11]JOUTSINIEMI T,TIMONEN S,LEINO R,et al.Ursodeoxycholic acid in the treatment of intrahepatic cholestasis of pregnancy:a randomized controlled trial[J].Arch Gynecol Obstet,2014,289(3):541-547.
[12]张莉,李晓丽,兰远霞.妊娠期肝内胆汁淤积症孕妇血液流变学、凝血功能和细胞因子的变化及临床意义[J].海南医学院学报,2015,21(8):1088-1090.
[13]王玥,赵晓杰.妊娠期肝内胆汁淤积症及其不良结局的发病机制研究进展[J].现代妇产科进展,2015,24(2):155-157.
[14]LULEV L,SCHUMACHER A,MULLA M J,et al.Low molecular weight heparin modulates maternal immune response in pregnant women and mice with thrombophilia[J].American J Reprod Immunol,2015,73(5):417-427.
[15]LARSON S P,KOVILAM O,AGRAWAL D K.Immunological basis in the pathogenesis of intrahepatic cholestasis of pregnancy[J].Expert Rev Clin Immunol,2016,12(1):39-48.
[16]BROUWERS L,KOSTER M P,PAGE-CHRISTIAENS G C,et al.Intrahepatic cholestasis of pregnancy:maternal and fetal outcomes associated with elevated bile acid levels[J].Am J Obstet Gynecol,2015,212(1):1-7.
[17]KRETSCHY D,GROEGER M,ZINKL D A,et al.High-throughput flow injection analysis of labeled peptides in cellular samples-ICP-MS analysis versus fluorescence based detection[J].Int J Mass Spectrom,2011,307(1/3): 105-111.

