稳定型冠心病患者精神压力诱发心肌缺血的相关临床研究
何东方,张丽军,杨娅,蒲利红,徐丽媛,刘梅颜
冠状动脉粥样硬化性心脏病(冠心病)是全球死亡率最高的疾病,严重危害人类健康。国外研究表明,约20%~70%的冠心病患者在精神压力刺激下容易出现心肌缺血[1],即精神压力诱发心肌缺血(MSIMI),影响患者预后[2]。目前认为其机制可能与冠心病患者伴发焦虑抑郁有关,也可能与其血流动力学异常、血小板活性异常、神经体液调节异常等有关[3],但国内关于MSIMI的发生与冠状动脉狭窄及钙化的研究较少。同时,精神压力刺激对血压有明显影响[4],而血压与冠状动脉钙化有密切关系[5]。本研究分析了冠心病患者冠状动脉狭窄程度、钙化程度、抑郁焦虑与MSIMI的关系,并进一步分析了精神压力下血压变化与冠状动脉钙化的关系。
1 资料与方法
1.1 研究对象 入选2017年6月1日~2017年11月8日于安贞医院心内科住院的冠心病患者48例,其中男性33例,女性15例,平均年龄(58.04±10.41)岁。吸烟29例,饮酒23例,高血压34例,糖尿病16例,高脂血症40例。本研究通过首都医科大学附属北京安贞医院伦理委员会审查批准,所有受试者均签署知情同意书。
1.2 纳入和排除标准 纳入标准:年龄20~85岁;符合稳定型冠心病的诊断,行冠状动脉造影术评估冠状动脉情况;自愿参与本研究,签署知情同意书。排除标准:妊娠;认知功能障碍,不能配合完成本研究;严重肝肾功能异常;近3个月内发生急性心肌梗死,严重心功能障碍。
1.3 方法
1.3.1 相关指标检测方法 患者入院时先采集静脉血。于安静状态下休息至少10 min后,由专业超声科医生行压力超声检查,测定左室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD)、左室射血分数(LVEF)、二尖瓣E峰和A峰、室壁运动情况,分别从二维超声、M型超声、三维超声进行观察和测量。第1次超声结束后,由工作人员对受试者进行精神压力测试,即5 min心算—用四位数连续减七,要求受试者又快又准地回答,并且不断催促受试者,同时进行第2次超声检查,记录指标同上,在精神压力测试开始前、精神压力开始3 min后、测试结束后测量患者收缩压(SBP)、舒张压(DBP)及心率(HR)。压力超声结束后,再次采集患者静脉血,AFIAS-6全自动多通道免疫分析仪(CHINMAX BODITECH)通过荧光免疫法检测高敏心肌肌钙蛋白I(hs-cTnI)、肌酸激酶同工酶(CK-MB)、肌红蛋白(Myo)。患者入院第2 d或第3 d后行冠状动脉造影检查,由2名专业造影医师评估冠状动脉狭窄严重程度、钙化程度。
1.3.2 相关标准 MSIMI的国际诊断标准[6]:精神压力测试过程中超声出现新的室壁运动异常,或原有室壁运动障碍恶化;和(或)LVEF较前下降≥5%;和(或)心电图示2个或以上导联的ST段改变(压低或抬高)持续≥3个连续心动周期。
患者健康问卷抑郁自评量表(PHQ-9)评估抑郁状态,PHQ-9≥5分诊断为抑郁;广泛性焦虑障碍问卷(GAD-7)评估焦虑状态,GAD-7≥5分为焦虑。根据患者算术答题数量,答题准确度,血压、心率变化情况,于测试结束后询问患者测试过程是否紧张,判断患者测试过程是否出现紧张状态。
根据Gensini评分系统[7]计算总分,对每支冠状动脉病变狭窄程度进行定量评定,管径狭窄≤25%计1分,26%~50%计2分,51%~75%计4分,76%~90%计8分,91%~99%计16分,100%计32分。不同分支乘以相应系数:左主干(LM)病变×5;左前降支(LAD)病变:近段×2.5,中段×1.5,远段×1;对角支病变:D1×1,D2×0.5;左回旋支(LCX)病变:近段×2.5,钝缘支×1,远段×1,后降支×1,后侧支×0.5;右冠状动脉(RCA)病变:近、中、远段和后降支均×1。
冠状动脉钙化诊断及分级[8]:冠状动脉钙化在影像上表现在注射造影剂之前或之后,在造影剂从冠状动脉完全排除之后,动态观察有透亮度低的阴影存在,并且这种阴影位于冠状动脉走行轨迹上。钙化严重程度可分:0级:无任何阴影发现,即无钙化;1级:轻度钙化,只有在心脏跳动时看到较淡、较模糊的跳动阴影,即钙化隐约可见;2级:中度钙化,在心脏跳动时较清楚、较容易看到阴影,即钙化容易看到但程度较轻;3级:严重钙化,在心脏跳动和不动时均可清楚看到阴影。
1.4 统计学分析 使用SPSS 19.0软件对数据进行统计分析。计量资料正态分布采用均数±标准差(±s)表示,两组间均数的比较采用t检验;不符合正态分布计量资料用M(P25,P75)表示,比较采用秩和检验;计数资料用例数(百分比)表示,组间比较用卡方检验;冠状动脉钙化与收缩压关系分析用多因素logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 冠状动脉不同程度病变患者MSIMI发生率 冠心病患者发生MSIMI 9例(18.8%)。单支病变患者MSIMI发生率为22.2%,双支病变为6.7%,三支病变为25.0%。冠心病患者0级钙化MSIMI发生率为19.2%,1级钙化为28.6%,2级钙化为14.3%,3级钙化为12.5%(图1~2)。
2.2 MSIMI组与非MSIMI组基线资料比较 两组性别、年龄、体质指数、吸烟、饮酒、高血压、糖尿病、高脂血症、精神压力测试前后心脏标志物(hs-cTnI、CK-MB、Myo)、PHQ-9评分、GAD-7评分、冠状动脉狭窄评分、支架数量等方面比较,差异无统计学意义(P均>0.05)(表1)。
2.3 冠状动脉钙化、心理状态与MSIMI关系分析 冠心病患者冠状动脉钙化、抑郁、焦虑以及测试过程中出现紧张均未增加MSIMI的发生危险(表2)。
2.4 心理状态与冠状动脉钙化关系分析 冠状动脉钙化组与非冠状动脉钙化组PHQ-9评分、GAD-7评分、抑郁比例、焦虑比例、测试紧张状态比例比较,差异无统计学意义(P均>0.05)。测试前、测试中以及测试后,冠状动脉钙化组收缩压均高于非冠状动脉钙化组,差异有统计学意义(P均<0.05)(表3)。
2.5 血压反应与冠状动脉钙化的关系分析 以冠心病患者冠状动脉是否钙化为因变量,以检测的指标为自变量,进行多因素logistic回归分析,调整性别、年龄、体质指数、吸烟、饮酒、高血压、糖尿病、高脂血症等因素后,精神压力测试前SBP每增加10 mmHg,冠状动脉钙化风险增加147%[95%CI(1.34,4.55),P=0.004];精神压力测试时SBP每增加10 mmHg,冠状动脉钙化风险增加77%[95%CI(1.16,2.69),P=0.008];精神压力测试后SBP每增加10 mmHg,冠状动脉钙化风险增加92%[95%CI(1.17,3.13),P=0.009](表4)。
3 讨论

图1 冠状动脉病变程度与MSIMI发生率(每组例数:单支病变9例,双支病变15例,三支病变24例)
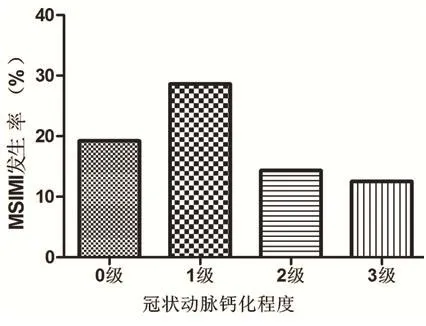
图2 冠状动脉钙化分级与MSIMI发生率(每组例数:0级26例,1级7例,2级7例,3级8例)

表1 MSIMI组与非MSIMI组基线资料比较

表2 冠状动脉钙化、心理状态与MSIMI关系分析

表3 冠状动脉钙化组与非冠状动脉钙化组指标比较
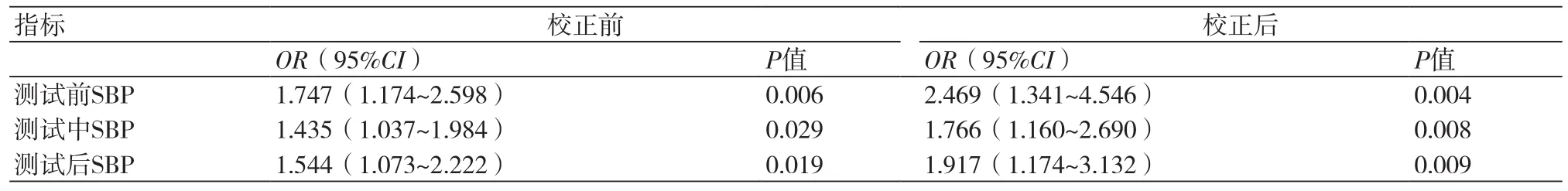
表4 收缩压与冠状动脉钙化logistic回归分析
由于冠状动脉粥样硬化,继而出现狭窄后引起周围心肌缺血、梗死,导致急性冠状动脉事件发生,可见冠状动脉狭窄程度与冠心病的严重程度关系密切。而冠状动脉钙化与狭窄有密切关系,但钙化并不等同于狭窄。以往认为冠状动脉钙化是动脉粥样斑块上的钙盐沉积,随着分子生物学的发展,逐渐认识到冠状动脉钙化是一个类似成骨质形成的有组织、有程序、可调控的主动过程[9]。冠状动脉钙化与年龄、性别、糖尿病、高血压、血脂紊乱、吸烟、代谢综合征、炎症、内分泌激素、药物因素等密切相关[10]。Doherty等[11]认为冠状动脉钙化对冠状动脉事件的发生没有明显的预测价值,甚至存在一定的保护作用。而Criqui等[12]发现,冠状动脉钙化体积是冠心病和其他心血管疾病发病风险的独立影响因素,并呈正相关,其研究表明斑块钙化密度大与冠状动脉疾病风险低有关。目前认为冠状动脉钙化作为冠心病的基本病变,能够反映冠心病的严重程度,不仅需要评估钙化面积、体积,更应将钙化密度纳入评估指标,虽然冠状动脉钙化程度越明显,冠状动脉粥样硬化程度也就越严重,病变范围也越广泛,但并不意味着冠状动脉狭窄越严重[13]。
MSIMI同样影响冠心病患者的预后,增加其死亡率,近期一项对缺血性心脏病患者的5个研究的荟萃分析发现,MSIMI使心脏病患者的死亡风险增加2倍[14]。但冠心病伴发MSIMI的机制尚不明确,目前研究认为与患者的焦虑抑郁状态、5-HT系统调节等因素有关。Jiang等[15]研究显示轻中度抑郁症状(流调用抑郁自评量表Center for Epidemiologic Studies Depression Scale,CES-D≤19)的IHD患者,CES-D每增加5分,MSIMI发生的可能性增加2倍。赵波等[16]通过对冠心病合并焦虑障碍与冠状动脉狭窄严重程度的研究发现,冠心病患者存在不同程度的焦虑,焦虑障碍程度与冠状动脉病变狭窄程度呈正相关。Okano等[17]研究表明与无严重冠状动脉狭窄患者相比,精神压力测试引起严重冠状动脉狭窄患者左心室舒张功能明显下降。故冠心病患者MSIMI的发生可能与其冠状动脉病变严重程度及抑郁焦虑状态有一定关系。
本研究中,冠心病患者MSIMI的发生率为18.8%。通过对冠状动脉病变支数统计发现,冠心病患者MSIMI发生率并没有随病变支数增加而增加,同时,冠心病患者MSIMI发生率也没有随钙化分级的增加而增加,故通过本研究尚不能认为MSIMI的发生与钙化严重程度有关系。对冠状动脉狭窄评分进一步统计发现,冠心病合并MSIMI患者评分稍高于未合并MSIMI患者,但差异无统计学意义。冠心病患者冠状动脉钙化、抑郁状态没有增加MSIMI发生的危险;而冠心病伴焦虑患者发生MSIMI的风险是无焦虑患者的3.18倍(P>0.05);测试过程中出现紧张状态的冠心病患者MSIMI的风险是无紧张状态患者的5.6倍(P>0.05),虽然没有统计学意义,但是提示我们冠心病患者焦虑状态、及测试过程中紧张状态可能是MSIMI发生的影响因素,即MSIMI的发生与患者对抗应激的心理状态有关系。
同时,由于长期心理困扰与健康年长的人的严重冠状动脉钙化有关[18],而冠状动脉钙化进展是进展性靶器官损害的标志[19],且长期认为精神压力刺激时血压升高是冠状动脉粥样硬化的危险因素[20],故我们对精神压力下血压变化与冠状动脉钙化进行分析。研究发现有冠状动脉钙化的冠心病患者在精神压力测试前、中、后SBP均较无冠状动脉钙化患者高(P<0.05)。本研究中,多因素logistic回归分析结果显示,调整性别、年龄等因素后,精神压力测试时SBP每增加10 mmHg,冠状动脉钙化风险增加77%,即认为精神压力下SBP是冠状动脉钙化发生的危险因素。
本研究提示冠状动脉的病变程度及钙化程度可能不是冠心病患者发生MSIMI的关键因素,而心理状态可能与MSIMI有密切关系,且精神压力前、中、后SBP是冠状动脉钙化发生的危险因素,提示我们在临床上应关注患者的精神心理状态,关注精神压力下血压的变化。但考虑到本研究的样本量较小,需进一步深入全方面、多角度进行研究,探索MSIMI的发病机制,寻找适合的诊疗方式,以利于此类患者病情的评估、诊治。
[1]Boyle SH,Matson WR,Velazquez EJ,et al. Metabolomics analysis reveals insights into biochemical mechanisms of mental stress-induced left ventricular dysfunction[J]. Metabolomics, 2015,11(3):571-82.
[2]Sheps DS,McMahon RP,Becker L,et al. Mental stress-induced ischemia and all-cause mortality in patients with coronary artery disease:Resultsfrom the Psychophysiological Investigations of Myocardial Ischemia study[J]. Circulation,2002,105(15):1780-4.
[3]Samad Z,Boyle S,Ersboll M,et al. Sex differences in platelet reactivity and cardiovascular and psychological response to mental stress in patients with stable ischemic heart disease: insights from the REMIT study[J]. J Am Coll Cardiol,2014,64(16):1669-78.
[4]Liu MY,Li N,Li WA,et al. Association between psychosocial stress and hypertension: a systematic review and meta-analysis[J]. Neurol Res,2017,39(6):573-80.
[5]Jensky NE,Criqui MH,Wright MC,et al. Blood pressure and vascular calcification[J]. Hypertension,2010,55(4):990-7.
[6]中国医师协会全科分会双心(心脏心理)学组. 心理应激导致稳定性冠心病患者心肌缺血的诊断与治疗专家共识[J]. 中华心血管病杂志,2016,44(1):12-8.
[7]宋璐璐,马兰. 24h动态脉压与冠状动脉病变程度的相关性研究[J].中国循证心血管医学杂志,2014(1):57-9.
[8]Mintz GS,Popma JJ,Pichard AD,et al. Patterns of calcification in coronary artery disease. A statistical analysis of intravascular ultrasound and coronary angiography in 1155 lesions[J]. Circulation,1995,91(7):1959-65.
[9]严雪岗,程标. 冠状动脉钙化病变研究新进展[J]. 实用医院临床杂志,2015,3:141-7.
[10]王伟民,霍勇,葛均波. 冠状动脉钙化病变诊治中国专家共识[J]. 中国介入心脏病学杂志, 2014,22(2):69-73.
[11]Doherty TM,Wong ND,Shavelle RM,et al. Coronary heart disease deaths and inf arctions in people with little or no coronary calcium[J].Lancet,1999,353(9146):41-2.
[12]Criqui MH,Denenberg JO,Ix JH,et al. Calcium density of coronary artery plaque and risk of incident cardiovascular events[J].JAMA,2014,311(3):271-8.
[13]金鑫,梁鹏,石方骞,等. 冠状动脉钙化临床研究新进展[J]. 临床荟萃,2017,32(5):457-60.
[14]Sun JL,Boyle SH,Samad Z,et al. Mental stress-induced left ventricular dysfunction and adverse outcome in ischemic heart disease patients[J].Eur J Prev Cardiol,2017,24(6):591-9.
[15]Jiang W,Babyak MA,Rozanski A,et al. Depression and increased myocardial ischemic activity in patients with ischemic heart disease[J].Am Heart J,2003,146(1):55-61.
[16]赵波,赵云峰,刘琨,等. 冠心病合并焦虑障碍与冠状动脉狭窄严重程度的相关研究[J]. 医学综述,2011,17(24):3814-5.
[17]Okano Y,Utsunomiya T,Yano K. Effect of mental stress on hemodynamics and left ventricular diastolic function in patients with ischemic heart disease[J]. Jpn Circ J.1998,62(3):173-7.
[18]Seldenrijk A,Hamer M,Lahiri A,et al. Psychological distress, cortisol stress response and subclinical coronary calcification[J]. Psychoneuroe ndocrinology,2012,37(1):48-55.
[19]Lehmann N,Erbel R,Mahabadi AA,et al. Accelerated progression of coronary artery calcification in hypertension but also prehypertension[J]. J Hypertens,2016,34(11):2233-42.
[20]Matthews KA,Zhu S,Tucker DC,et al. Blood pressure reactivity to psychological stress and coronary calcification in the Coronary Artery Risk Development in Young Adults Study[J]. Hypertension,2006,47(3):391-5.

