子宫动脉栓塞联合宫腔镜治疗子宫切口瘢痕妊娠的临床价值分析
李彦曦,黄 勇,刁 蓉
根据以往临床资料可知,子宫切口瘢痕妊娠早期一般无明显特异性的临床症状,故难以明确诊断并予以及时治疗[1]。子宫切口瘢痕妊娠患者常可出现胎盘植入和子宫破裂等现象,严重者可危及生命安全,且盲目选择人流可导致患者出现大出血、流产不全、子宫穿孔等一系列严重并发症,严重影响育龄妇女的生命健康和生活质量,故找寻安全有效的方法治疗子宫切口瘢痕妊娠是目前临床研究的热点[2-3]。有研究显示,刮宫术是子宫切口瘢痕妊娠治疗过程中必不可少的手段,在此基础上予以传统药物治疗可达到一定的临床效果[4-5]。但随着研究的不断深入,有学者发现行宫腔镜下刮宫术的同时予以子宫动脉栓塞治疗对子宫切口瘢痕妊娠也有一定的临床意义。故本文通过回顾性分析86例子宫切口瘢痕妊娠患者的临床资料,分析子宫动脉栓塞联合宫腔镜治疗子宫切口瘢痕妊娠的临床价值,具体报告如下。
1 资料与方法
1.1一般资料 选取2014年5月—2016年12月我院收治的86例子宫切口瘢痕妊娠患者作为研究对象。①纳入标准:均符合2007年世界卫生组织关于子宫切口瘢痕妊娠的明确诊断标准[6];均经妇科检查、彩色超声及血清人绒毛膜促性腺激素(HCG)检查确诊;本研究经医院伦理委员会批准同意;患者及家属均知情同意并签署知情同意书。②排除标准:伴有原发性心、肝、肺、脑、肾等系统疾病者;无剖宫产者;存在精神及沟通障碍者;临床资料不完整者。根据治疗方法将患者分为对照组40例和观察组46例。对照组年龄(27.62±6.12)岁;产次:1次18例,1次以上22例;剖宫产至发病时间(3.12±1.20)年;停经时间(67.26±5.20)d;剖宫产次数:1次30例,2次10例。观察组年龄(27.86±6.34)岁;产次:1次22例,1次以上24例;剖宫产至发病时间(3.38±1.36)年;停经时间(67.98±5.38)d;剖宫产次数:1次34例,2次12例。两组的年龄、产次、剖宫产至发病时间、停经时间以及剖宫产次数比较差异均无统计学意义(P>0.05),具有可比性。
1.2方法 对照组予以甲氨蝶呤联合刮宫术治疗,观察组予以子宫动脉栓塞联合宫腔镜治疗。对照组先给予甲氨蝶呤(广东岭南制药有限公司,国药准字:H20074246)25 mg肌肉注射,1/d;连续治疗5 d后进行血清HCG检测,若与治疗前对比下降不足50%,则仍需继续肌肉注射甲氨蝶呤1次,但总量不超过200 mg;当血清HCG<100 U/L且子宫局部血流量明显减少,则行刮宫术,将刮下组织送病理检测,术后给予常规抗感染治疗等[7]。观察组采用Selding方法,经一侧股动脉进行穿刺插管,并放置动脉鞘;选择在腹主动脉分叉处造影,观察子宫动脉的开口方向,顺着超滑导丝的引向,插入两侧子宫动脉;造影确认后,向两侧子宫动脉缓慢注入甲氨蝶呤,每侧20 mg。同时根据血清HCG水平,向双侧继续分别注入75~100 mg,然后采用明胶海绵颗粒栓塞双侧子宫动脉,注射速度应当平稳缓慢,并密切注意患者血压等生命体征。子宫动脉栓塞术7~24 h后,若B超检查发现,病灶血流消失,血清HCG呈对数下降,则实施宫腔镜下刮宫术。采用宫腔检查镜、宫腔治疗镜进行诊断和定位,明确胚胎组织的位置、大小,钳刮组织送病理学检查[8]。两组刮宫术前均建立静脉通道,备血并充分告知术中大出血和子宫切除风险。
1.3观察指标 根据资料结果记录比较两组术中出血量、阴道流血时间、血清HCG降至正常所需时间、术后住院时间以及临床疗效和并发症的发生情况。临床疗效根据治疗标准可分为治愈(患者相关临床症状完全消失,相关临床指标均恢复至正常,出院时超声检查结果显示子宫切口处无明显占位)、显效(患者相关临床症状及体征较前明显好转,相关临床指标及超声结果基本恢复正常)、有效(患者相关临床症状和体征较前稍好转,相关临床指标及超声结果较前好转50%以上)和无效(患者相关症状、体征及临床检查结果均未见好转,且最终行开腹或腔镜手术,或行子宫切除治疗)[9]。临床总有效率=(治愈+显效+有效)/总例数×100%。
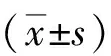
2 结果
2.1手术相关情况比较 观察组术中出血量较对照组少,且阴道流血时间、血清HCG降至正常所需时间以及术后住院时间均较对照组短(P<0.01)。见表1。
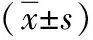
表1 两组子宫切口瘢痕妊娠手术相关情况比较
注:对照组予以甲氨蝶呤联合刮宫术治疗,观察组予以子宫动脉栓塞联合宫腔镜治疗;HCG为人绒毛膜促性腺激素
2.2临床疗效比较 观察组临床总有效率明显高于对照组(χ2=4.707,P=0.030)。见表2。
2.3术后并发症发生率比较 对照组术后并发症发生率为25.00%,观察组为8.70%;观察组术后并发症发生率明显低于对照组(χ2=4.173,P=0.041)。见表3。

表2 两组子宫切口瘢痕妊娠临床疗效比较(例)
注:对照组予以甲氨蝶呤联合刮宫术治疗,观察组予以子宫动脉栓塞联合宫腔镜治疗;与对照组比较,aP<0.05

表3 两组子宫切口瘢痕妊娠术后并发症发生情况比较(例)
注:对照组予以甲氨蝶呤联合刮宫术治疗,观察组予以子宫动脉栓塞联合宫腔镜治疗;与对照组比较,aP<0.05
3 讨论
子宫切口瘢痕妊娠指妊娠着床于前次剖宫产瘢痕处,属于剖宫产远期的并发症,但在临床上较为罕见[10]。近年来,有相关数据表明,随着剖宫产比例的逐渐增加,子宫切口瘢痕妊娠的发生率也呈逐渐上升趋势[11]。根据以往临床资料可知,子宫切口瘢痕妊娠属于异位妊娠的一种特殊类型,临床上极易发生误诊情况,易引发大出血进一步危及患者的生命安全[12-14]。故找寻安全有效的治疗方案及药物是目前临床上值得重视的问题。
目前,临床上对于子宫切口瘢痕妊娠患者的标准化治疗方案尚未明确报道,但仍旧以保守和手术治疗为主[15]。保守治疗是在采用甲氨蝶呤等传统药物杀死胚胎后再行刮宫术治疗。而随着应用时间的延长,有病例资料显示,部分保守治疗患者在治疗过程中出现阴道流血时间过长,以及血清HCG水平未能控制,甚至还有患者出现切口妊娠病灶体积增大,从而增加患者进行保守治疗的次数甚至采取手术治疗,严重耽误患者恢复时间,而影响预后情况[16]。近年随着研究的不断深入,子宫动脉栓塞联合宫腔镜刮宫术应用于治疗子宫切口瘢痕妊娠,取得了较好的临床疗效,故有学者认为其可代替传统药物治疗[17]。而本组研究结果显示,观察组手术过程中出血量较对照组少,且治疗后阴道流血时间、血清HCG降至正常所需时间以及术后住院时间均较对照组短;本研究结果还显示,观察组临床总有效率明显高于对照组,提示子宫动脉栓塞联合宫腔镜治疗更具有临床价值,类似于既往研究结果[18]。子宫动脉栓塞主要是通过栓塞剂阻断双侧子宫动脉,加快血小板凝集速度,从而形成血栓,进一步阻断子宫的血供;当血栓形成血供中断后,子宫切口瘢痕病灶局部可出现缺血缺氧,从而导致胚胎及滋养细胞坏死、萎缩,进一步降低血清HCG水平,且降低大出血发生的可能性[19]。除此之外,子宫动脉栓塞属于介入治疗,较传统药物而言,对孕龄周期无明显的限制,应用更为广泛[20]。且本组数据还显示,观察组的术后并发症发生率较对照组更低,由此提示子宫动脉栓塞联合宫腔镜治疗子宫切口瘢痕妊娠更具有安全性。
综上所述,子宫动脉栓塞联合宫腔镜治疗子宫切口瘢痕妊娠的出血量更少,术后恢复更快,临床疗效更为显著,且具有一定的安全性。但本组研究所选样本含量过小及研究时间过短,尚存在不足之处,可加大样本含量和延长研究时间进一步深入研究。
[参考文献]
[1] Qi F, Zhou W, Wang M F,etal. Uterine artery embolization with and without local methotrexate infusion for the treatment of cesarean scar pregnancy[J].Taiwan J Obstet Gynecol, 2015,54(4):376-380.
[2] 付熙,苏晶,丁岩.子宫动脉栓塞术联合宫腔镜治疗在剖宫产瘢痕妊娠治疗中的应用价值[J].中国妇产科临床杂志,2016,16(3):252-254.
[3] 张秀丽,吕化.双侧子宫动脉栓塞联合宫腔镜清宫术治疗剖宫产瘢痕妊娠的效果分析[J].中国计划生育和妇产科,2015,7(5):67-70.
[4] 王素华.剖宫产切口瘢痕妊娠患者采用宫腔镜及子宫动脉栓塞术联合治疗的效果及安全性分析[J].中国内镜杂志,2016,22(9):84-87.
[5] 郑俊清,韩艳.子宫动脉栓塞术应用于子宫瘢痕妊娠清宫的临床疗效[J].西北国防医学杂志,2017,38(2):106-110.
[6] 潘春波.子宫动脉栓塞术联合甲氨蝶呤动脉灌注后清宫治疗瘢痕妊娠的临床价值[J].实用临床医药杂志,2016,20(23):109-110.
[7] 王光伟,刘晓菲,王丹丹,等.选择性子宫动脉栓塞术联合宫腔镜手术治疗外生型剖宫产术后子宫瘢痕妊娠67例临床分析[J].中华妇产科杂志,2015,50(8):576-581.
[8] Li Y, Wang W, Yang T,etal. Incorporating uterine artery embolization in the treatment of cesarean scar pregnancy following diagnostic ultrasonography[J].Int J Gynecol Obstet, 2016,134(2):202-207.
[9] 李燕,王娟,马俊旗.宫腔镜联合子宫动脉栓塞术治疗剖宫产切口瘢痕妊娠患者的效果及安全性[J].河北医药,2017,39(15):2314-2316.
[10] 任冉.剖宫产切口瘢痕妊娠患者行宫腔镜联合子宫动脉栓塞术治疗的临床疗效观察[J].中国妇幼保健,2016,31(23):4992-4995.
[11] 高洪波,肖琳,杨亚南.宫腔镜联合子宫动脉栓塞术诊治子宫瘢痕妊娠临床分析[J].西南国防医药,2015,25(7):727-729.
[12] 张翠菊,杨谆谆,周园.子宫动脉栓塞联合宫腔镜下肌瘤切除治疗子宫黏膜下肌瘤48例疗效观察[J].实用临床医药杂志,2017,21(13):146-147.
[13] 张印星,潘春燕,陈小刚.子宫动脉灌注化疗与宫腔镜下病灶电切术治疗瘢痕妊娠的疗效分析[J].河北医药,2016,38(13):1940-1942.
[14] 赵彦婷,刘彦肖,杨萍,等.药物联合宫腔镜对剖宫产术后子宫瘢痕妊娠患者生育功能影响[J].现代仪器与医疗,2016,22(2):85-87.
[15] Zhu X, Deng X, Wan Y,etal. High-intensity focused ultrasound combined with suction curettage for the treatment of cesarean scar pregnancy[J].Medicine, 2015,94(18):e854.
[16] 李艳,陈文玉,凡利俊.剖宫产瘢痕妊娠子宫动脉栓塞后治疗方法的探讨[J].实用临床医药杂志,2015,19(23):130-132.
[17] 陈敏秀,孙燕,翟建军.不同手术方式治疗剖宫产切口瘢痕妊娠效果评价[J].重庆医学,2017,46(A01):236-237.
[18] 戴巍,沈晓红,汪清.剖宫产切口妊娠的临床诊疗探讨[J].中国妇产科临床杂志,2016,17(1):64-66.
[19] 王捷文,李红雨.子宫动脉栓塞术结合宫腔镜清宫和甲氨蝶呤结合宫腔镜清宫治疗剖宫产瘢痕妊娠疗效对比[J].中国临床医生杂志,2017,45(6):105-106.
[20] 金梅峰.剖宫产术后瘢痕妊娠的血管介入治疗[J].血管与腔内血管外科杂志,2015,1(2):161-163.

