改良腹腔镜下腹膜外途径前列腺癌根治术对术后并发症及控尿能力的影响
李智斌大理白族自治州人民医院泌尿外科,云南大理 671000
前列腺癌是常见的恶性肿瘤,随着人口老龄化发展,前列腺癌发病率呈逐年上升趋势。有数据显示[1],2010年全世界癌症新发病例中,前列腺癌占13.5%~14.5%左右,居于第2位。手术治疗是延长前列腺癌患者生存时间的有效措施,腹腔镜前列腺癌根治术是微创术式,随着外科微创技术的不断成熟与改良,该术式广泛用于临床。腹膜外途径相较于腹腔途径的手术创伤小,能减少手术对肠道的干扰,该研究对该院2011年3月—2017年4月收治的52例行前列腺癌根治术患者分别行改良腹腔镜下腹膜外途径前列腺癌根治术与标准式前列腺癌根治术,现报道如下。
1 资料与方法
1.1 一般资料
选择该院2011年3月—2017年4月收治的52例行前列腺癌根治术患者为研究对象,以随机数字表法分为观察组与对照组各26例。观察组:年龄48~76岁,平均年龄(65.2±4.1)岁;体质量指数 21~30 kg/m2,平均(24.1±2.6)kg/m2;对照组:年龄 44~75 岁,平均年龄 (64.8±4.3) 岁; 体质量指数 22~28 kg/m2, 平均(24.4±2.2)kg/m2;两组一般资料差异无统计学意义(P>0.05),存在可比性。纳入标准:符合前列腺癌诊断标准[2];临床分期T1~T2a;经检查未发现肿瘤远处转移者;对该研究知情同意,并签署知情同意书者;经该研究伦理委员会批准。排除标准:合并严重肺、心功能障碍者;无法耐受手术者;近期出现心肌梗塞或脑梗塞者;血液系统或免疫系统疾病者。
1.2 方法
对照组接受标准前列腺癌根治术治疗:行气管插管全身麻醉,取头低脚高位,建立人工气腹,将腹腔镜操作器械置入操作孔中。常规清扫淋巴结,进行耻骨后间隙分离,超声刀沿腹膜外分离,显露盆腔筋膜返折,将耻骨前列腺韧带与筋膜返折,以2-0可吸收线缝扎阴茎背深静脉复合体。进行导尿管牵拉,确认膀胱颈,超声刀经膀胱颈将膀胱前后壁切开,在前列腺与膀胱颈间切开狄氏筋膜前叶,将输精管与精囊显露,切断后提起输精管,沿直肠间隙分离至前列腺尖部,夹闭双侧前列腺韧带,沿两侧前列腺包膜侧面向尖部分离,尖部结扎线近端切开,游离尿道,剪断尿道,完整切除前列腺。以2-0可吸收线缝合,并逆时针连续缝合膀胱颈与尿道,留置导尿管。
观察组行改良腹腔镜下腹膜外途径前列腺癌根治术:在标准术式基础上,有以下改良措施:①盆内筋膜切开时,需仔细辨认盆底肌界限,切缘不可靠近前列腺;②前列腺尖部分离不宜过深,减少超声刀使用,以免损伤控尿神经;③膀胱颈离断应保留膀胱颈有括约肌的环状肌纤维;④膀胱颈离断后,膀胱肌外层与Denonvillier筋膜间应向膀胱颈近端适当游离,使尿道与膀胱可在无张力状态下吻合;⑤肿瘤侧不保留神经血管束;⑥保留功能性尿道长度;⑦使用双针连续膀胱尿道吻合技术,采用2根2-0Monocry缝线,线尾处打结,从6点位置由外至内全层缝合,1针做逆时针缝合,1针做顺时针缝合,12点处打结。
1.3 观察指标
①记录两组患者手术时间、术中出血量、留置导尿管时间、肠鸣音时间、住院时间。②观察两组患者术后并发症发生情况。③术后30、60、90 d采用尿流动力学检测评估患者控尿情况。
1.4 统计方法
采用SPSS 20.0统计学软件对研究数据进行处理,计量资料以 t检验,(±s)表示,计数资料[n(%)]以χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况对比
观察组手术时间、术中出血量、留置尿管时间、肠鸣音恢复时间、住院时间等指标与对照组相比,差异有统计学意义(P<0.05),见表 1。
2.2 两组并发症对比
观察组患者术后并发症发生率为7.69%,明显较对照组 30.77%低(P<0.05),见表 2。
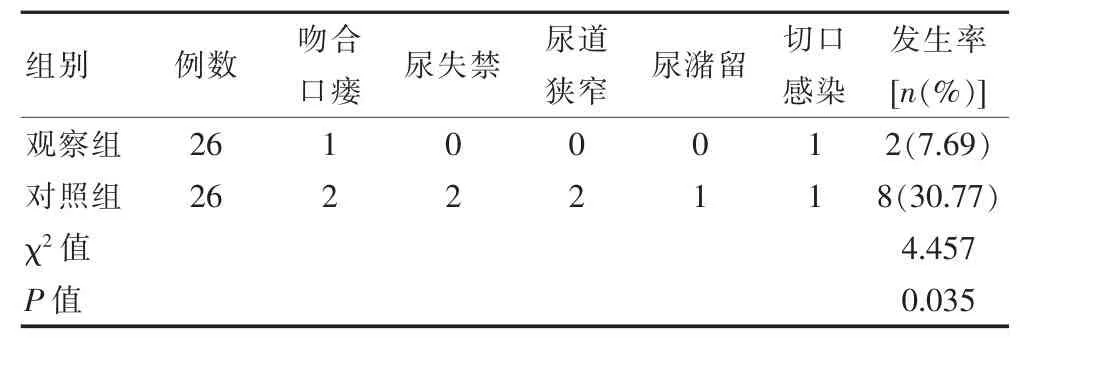
表2 两组术后并发症发生率对比
2.3 两组控尿率对比
表1 两组患者手术情况对比(±s)
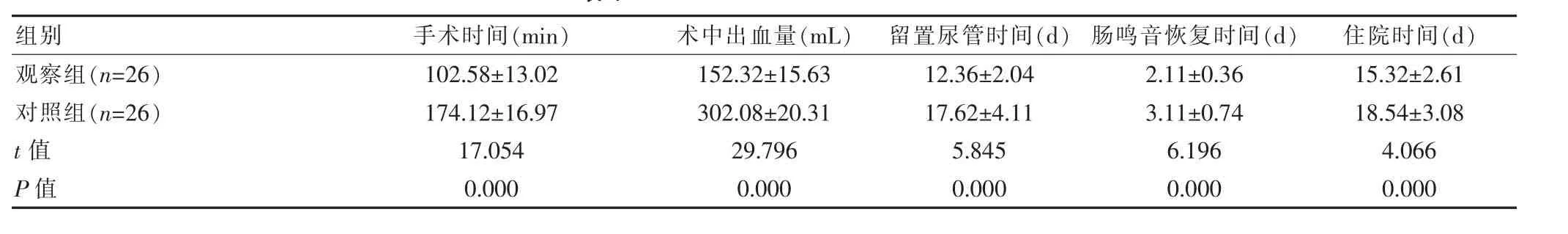
表1 两组患者手术情况对比(±s)
组别 手术时间(min) 术中出血量(mL) 留置尿管时间(d) 肠鸣音恢复时间(d) 住院时间(d)观察组(n=26)对照组(n=26)t值 P值102.58±13.02 174.12±16.97 17.054 0.000 152.32±15.63 302.08±20.31 29.796 0.000 12.36±2.04 17.62±4.11 5.845 0.000 2.11±0.36 3.11±0.74 6.196 0.000 15.32±2.61 18.54±3.08 4.066 0.000
观察组患者术后 30、60、90 d控尿率分别为53.85%、80.77%、100.00%,与对照组 26.92%、50.00%、76.92%相比,差异有统计学意义(P<0.05),见表 3。

表3 两组患者术后不同时间控尿率对比[n(%)]
3 讨论
经数据显示[3],前列腺癌在发达国家占男性肿瘤首位,我国前列腺癌发病率虽然不及发达国家,但是随着人口老龄化发展,前列腺癌发病率呈逐年上升趋势。腹腔镜下前列腺癌根治术创伤较小,可减少术中对周围组织及神经的损伤,利于术后恢复等优势,逐渐取到传统开放性手术。
有学者研究中[4],分别采用腹腔镜下腹膜外途径与经腹腔入路行前列腺癌根治术,发现经腹膜外入路对腹腔影响较小,可减少肠道并发症发生。同时,经腹膜外途径入路具有渗液局限,对于漏尿、出血等更易观察,对于中转开放性手术者,从此途径即可实施耻骨后前列腺癌根治术。但是有研究发现[5],腹腔镜下腹膜外途径入路虽然创伤小,但是术中易损伤控尿神经,影响术后恢复。因此,该研究在腹腔镜下腹膜外途径前列腺癌根治术上进行改良,结果显示,观察组手术时间为(102.58±13.02)min,较对照组短,术中出血量为(152.32±15.63)mL,较对照组低,表明改良腹腔镜下经腹膜外途径前列腺癌根治术能进一步减少手术创伤;同时,观察组术后留置尿管时间、肠鸣音恢复时间、住院时间分别为(12.36±2.04)d、(2.11±0.36)d、(15.32±2.61)d,均较对照组短,提示经改良腹腔镜下腹膜外入路可促进术后恢复,可能与术中尽量保护周围神经及脏器相关。
前列腺癌根治术后尿失禁是常见并发症,主要因前列腺切除引发解剖及功能变化所致。有学者认为[6],前列腺癌根治术后尿失禁与术中尿道括约肌及其神经支配受损相关,而随着外科技术改进,减少术中括约肌损伤,可提高患者术后控尿能力。有学者发现[7],前列腺癌根治术中应用全功能长度尿道保留技术有助于控尿能力恢复,而腹膜尿道越长,术后控尿能力越好。因此,改良腹腔镜下腹膜外途径前列腺癌根治术中,在耻骨前列腺韧带外侧切开筋膜,注意保护前列腺侧静脉;分离前列腺尖部避免过深,避免超声刀灼伤控尿神经;尿道直肠肌尽量不分离,以保留功能尿道长度。该研究对患者术后控尿能力进行观察,发现观察组患者术后 30、60、90 d的控尿率分别为53.85%、80.77%、100.00%,均明显高于对照组,表明改良腹腔镜下腹膜外途径前列腺根治术通过保护控尿神经及保留功能尿道长度,对促进术后早期恢复控尿能力有重要作用。
已经有研究表明[8-9],前列腺癌根治术中保留膀胱颈是减少吻合口瘘、输尿管损伤、尿失禁等并发症发生的关键。在改良腹腔镜下腹膜外途径前列腺癌根治术中,尽量保留膀胱颈,术中保留膀胱颈可使膀胱与尿道吻合在无张力状态下进行,有助于提高术后控尿率。有报道对14例前列腺癌患者应用腹腔镜下腹膜外途径手术,结果显示术后有3例尿漏,未见严重并发症,表明该术式安全性较高[10]。该研究显示,观察组患者术后并发症发生率为7.69%,仅出现1例吻合口瘘及1例切口感染,明显低于对照组,表明改良腹腔镜下腹腔外途径前列腺癌根治术安全性高,通过术中保留膀胱颈,保留功能尿道长度及控尿神经,可最大程度减少并发症发生,有助于术后康复。
综上所述,改良腹腔镜下腹腔外途径前列腺癌根治术创伤小,术后恢复快,也能促进术后控尿能力恢复,减少并发症发生,值得临床推广。
[1]李小攀,杨琛,孙乔,等.2002—2013年上海市浦东新区居民前列腺癌发病死亡趋势分析[J].中华肿瘤防治杂志,2015,22(6):412-415.
[2]《临床泌尿外科杂志》编辑部.欧洲泌尿学会更新前列腺癌诊疗指南[J].临床泌尿外科杂志,2006,21(5):399-400.
[3]叶定伟,朱耀.中国前列腺癌的流行病学概述和启示[J].中华外科杂志,2015,53(4):249-252.
[4]刘路浩,张涛,何书华,等.经腹腔与经腹膜外途径腹腔镜前列腺癌根治术疗效比较的Meta分析[J].中华男科学杂志,2013,19(11):1020-1026.
[5]魏澎涛,李琦,韩兴涛,等.改良腹腔镜下腹膜外途径前列腺癌根治术的临床研究[J].中国内镜杂志,2015,21(1):83-86.
[6]刘山,温星桥.腹膜外途径与单孔经膀胱途径前列腺癌根治术治疗低危前列腺癌术后控尿及勃起功能分析[J].中华男科学杂志,2014,20(11):1012-1019.
[7]胡忠贵.经腹腔与经腹膜外腹腔镜前列腺癌根治术疗效比较[J].现代仪器与医疗,2016,22(4):92-93.
[8]何祥彪,杜丹,黄贵闽,等.腹腔镜筋膜内与筋膜外前列腺癌根治术近期疗效比较[J].现代泌尿外科杂志,2017,22(6):452-455.
[9]翁责茗,张建球,杨崇一,等.腹腔镜下经腹膜外途径前列腺癌根治术的临床应用[J].现代泌尿外科杂志,2015,20(12):895-897.
[10]汤桂兴,王树声,古炽明,等.盆底筋膜保护与重建对腹腔镜下前列腺癌根治术后早期控尿的影响[J].现代泌尿生殖肿瘤杂志,2016,8(3):145-149.

