三级预防体系在预防首次热性惊厥后复发中的应用效果分析
鲍晓明,李小新,金河
热性惊厥(FS)是指发生在婴幼儿期的伴有发热的惊厥发作,一般发生于6个月到6岁的小儿,是该阶段小儿最为常见的发作性疾病,如出现反复发作,则会出现大脑神经元不可逆性的损伤,部分还可能发展为癫痫[1-4]。本研究通过对首次热性惊厥后复发情况的相关因素调查,构建建立家长、社区、医院三级预防体系,在预防首次热性惊厥复发中发挥了较好的作用,现总结报道如下。
1 资料与方法
1.1一般资料 对2012年6月至2015年6月在浙江省永嘉县人民医院院就诊的300例首次罹患热性惊厥的患儿,将其按照随机数字表法分为对照组(150例)和观察组(150例)。对照组男96例,女54例;年龄6个月至6岁;平均发病年龄(2.5±1.2)岁。观察组男 99例,女 51例;年龄8个月至6岁;平均发病年龄(2.4±1.1)岁。两组一般资料差异无统计学意义(> 0.05)。
1.2病例选择 入选病例均符合热性惊厥的临床诊断标准[5]。对于首次出现热性惊厥的患者、监护人同意参与临床研究且签署知情同意书者、能够密切配合随访者、无其他严重疾病者等均纳入临床。将罹患中枢神经系统疾病或中枢神经系统感染者,因低血糖、电解质紊乱等出现代谢紊乱者,有遗传性疾病者,未严格执行三级预防系统而无法判定疗效者及有其他疾病而不宜纳入临床者均被排除。
1.3.1一级预防 患者家属能够自主采取物理降温,主要措施包括温水浴、冷敷、控制环境的温度等,预防因高热刺激神经系统,致使其兴奋性增高,脑细胞缺氧水肿或长时间缺氧造成脑损伤;合理使用退热药物,当患者的体温高于38.5℃时,在采取物理降温的同时合理使用适量的退热药,如布洛芬、对乙酰氨基酚等,用药时需注意药物的用法用量。患儿发生热性惊厥后,不能剧烈摇晃患者,应将患者平放,解开患儿的衣服散热;同时清除患儿的呕吐物,防止吸入呼吸道引发意外,必要时可按压患者的人中,促使患儿苏醒,为防止患者咬伤舌头,可让患儿口含将无锐角的硬物。患儿家属应学会观察热性惊厥的先兆情况,尤其是出现发热时更应实时监测患者的体温、脉搏等,以便能够及时处理防止热性惊厥的出现;已出现热性惊厥的患者,家属没有把握正确处理及时到社区医院或综合医院进行治疗。
1.3.2二级预防 社区卫生服务机构可定期开展热性惊厥的宣传教育,主要内容包括热性惊厥的发生、处理方法及预防知识等;邀请儿科专家进社区,开展热性惊厥专题讲座,从专家的角度向患儿家属普及热性惊厥的相关知识,解答患者家属面对热性惊厥时的疑惑;开通社区卫生服务热线,提供专业的咨询。
1.3.3三级预防 医院对首次发生热性惊厥的患儿,建立健康档案,定期开展电话随访,及时了解患儿首次热性惊厥后的基本状况;建立微信公众号,及时向首次热性惊厥患儿者的家属推送热性惊厥相关知识及预防措施,并定期与家属进行互动,解答热性惊厥相关问题,增强医患之间的信任度;对于出现社区卫生服务机构不能处理的热性惊厥复发的状况,医院开通绿色通道,及时处理,以有效防止各种后遗症的出现。
1.4观察指标 两组患者均随访两年,详细统计两年内两组患儿发热情况、热性惊厥复发情况及癫痫发生情况等,随访期结束后采用自制的满意度调查表对两组患者家属的满意度进行调查,总分为100分,其中85分以上(包括85分)者为非常满意,70至85分(包括70分)者为满意,70分以下者为不满意,满意率=(非常满意例数+满意例数)/总例数×100%。
1.5统计方法 采用SPSS20.0统计软件进行统计学分析。计量资料采用均数±标准差表示,采用 检验;计数资料采用2检验。<0.05为差异有统计学意义。

表1 两组发热次数、热性惊厥复发次数比较 次

表2 两组热性惊厥复发率、癫痫发生率比较 例(%)
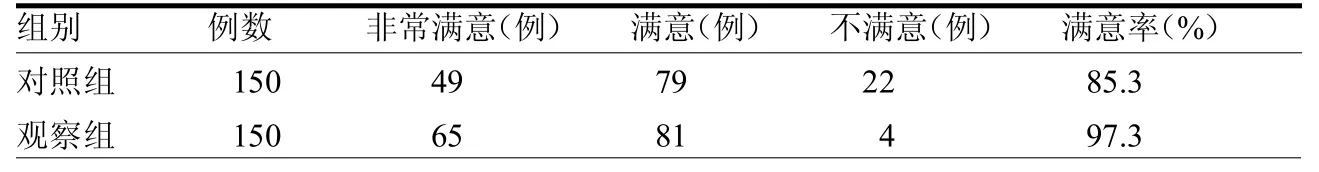
表3 两组满意率比较 例(%)
2 结果
2.1两组发热次数、热性惊厥复发次数比较 在随访期内,两组发热次数比较差异无统计学意义(=1.47,> 0.05);对照组热性惊厥复发次数多于观察组,差异有统计学意义(=45.81< 0.05)。见表1。
2.2两组热性惊厥复发率、癫痫发生率比较 对照组热性惊厥复发率、癫痫发生率均明显高于对照组(2=27.45、3.429,均<0.05)。见表2。
2.3两组满意率比较 对照组满意率为85.3%,观察组满意率为97.3%,两组满意率比较差异有统计学意义(2=13.64<0.05)。见表3。
3 讨论
热性惊厥在我国的发病率在3%~4%。大多数发病患儿中有30%~40%会出现反复发作。因小儿神经系统尚未发育成熟,突然热刺激,可在大脑内引起强烈的兴奋与扩散,神经细胞异常放电热性惊厥提供了方便。本文结果显示在随访期内,两组发热次数比较差异无统计学意义(>0.05);对照组热性惊厥复发次数多于观察组,差异有统计学意义(<0.05)。对照组热性惊厥复发率、癫痫发生率均明显高于对照组(均<0.05)。对照组满意率为85.3%,观察组满意率为97.3%,两组满意率比较差异有统计学意义(<0.05)。这证实通过三级预防体系管理首次热性惊厥后复发获得了较好的效果,可显著减少热性惊厥复发、癫痫发生率,提高患儿家属的满意率,具有较好的应用前景。而导致惊厥发作,且热性惊厥有易复发和转化为癫痫的倾向。
已有研究证实,热性惊厥复发与以下情况密切相关:(1)患儿年龄越小,复发的机会越高。小儿正处于脑神经快速发育期,使该年龄段小儿发生惊厥的阈值低,在出现发热症状时,更容易出现惊厥发作。年龄越小,脑发育成熟度越低,越易发生惊厥;但6月以内小婴儿热性惊厥发生率较低,与该年龄段小婴儿脑发育处于初始阶段,成熟度极低,脑神经兴奋性极低有关。6岁以后儿童脑发育接近完善,故热性惊厥发作较少见。(2)首次热性惊厥持续时间越长,说明患儿神经系统稳定性越差,越容易复发。如复杂性热性惊厥,一次热性病程中惊厥次数超过2次,持续时间20m in以上,对大脑造成损伤的可能性越大,复发的可能性越高。(3)热性惊厥首次发作的体温越低,越易复发。惊厥时体温低于38.5℃,复发率明显增高,热性惊厥发作时,体温越高,其再次发作的概率越低。(4)男童的复发率高于女童,与男童的脑神经的发育较女童慢,且男童在适应周围环境刺激方面低于同龄女童,女孩大脑成熟度较男孩高,女孩能更好地适应周围环境,外界刺激对女孩的影响相对较小[6-7]。
在对小儿热性惊厥的复发研究已经有相当完善的研究成果,但如何根据复发的危险因素进行预防报道较少。本研究通过建立基于家长、社区、医院三级预防体系,患儿家属通过对热性惊厥相关知识的掌握,基本了解如何预防热性惊厥,;社区通过讲座、咨询等渠道普及热性惊厥相关知识,提供相应的卫生服务,使患儿家属充分掌握热性惊厥预防和处理知识,医院则通过现代媒介传递热性惊厥相关知识,并为患儿家属不能处理的热性惊厥开辟绿色通道,从而为救治
参考文献:

