AIMS65评分系统在急性非静脉曲张上消化道出血患者中应用
刘 旭,郭晓钟,李宏宇,邵晓冬,刘 涵
沈阳军区总医院 消化内科,辽宁 沈阳 110016
由屈氏韧带以上、排除食管胃底静脉曲张破裂出血,由其他消化道病变所引起的急性呕血、黑便等临床症状的一类疾病被称为急性非静脉曲张上消化道出血(acute non-variceal upper gastrointestinalbleeding,ANVUGIB)。虽然相关治疗药物及消化道内窥镜技术在不断发展,但仍有部分患者因起病急,出现失血性休克而危及生命。因此,该类疾病仍需临床工作者高度重视。如何快速、准确的评估患者病情,给予及时、准确的救治措施,更是ANVUGIB的诊治关键[1]。AIMS65评分系统是美国哈佛医学院推出的一套新的ANVUGIB评分系统[2],其回避了消化内镜检查[3],临床应用较便捷[4]。目前,针对该评估系统对临床病例评估的准确性认识尚不充分。因此,本研究回顾性分析沈阳军区总医院消化内科临床收治的ANVUGIB患者,应用该评估系统进行评分、分组比较,为临床进一步推广该评分系统提供依据。现报道如下。
1 对象与方法
1.1 研究对象 收集沈阳军区总医院消化内科自2017年1月1日至2018年1月1日收治的临床诊治资料齐全的218例ANVUGIB患者,其中,男性127例,女性91例,平均年龄(57.3±14.6)岁。纳入标准:临床表现以呕血和/或黑便为主,诊治过程中经胃镜、血常规及便潜血检查确诊为ANVUGIB的患者。排除标准:(1)虽有呕血和/或黑便,但经辅助检查明确为咯血、口腔出血、鼻出血等原因者;(2) 因食物、药物导致黑便及便潜血阳性的就诊者;(3)合并其他器官严重急性疾病者;(4)虽有再出血,但非入院查明的消化道出血原因者; (5) 因自身原因放弃进一步检查及治疗者。
1.2 研究方法 回顾性收集所有入选患者入院后的临床症状、生命体征(脉搏、血压、呼吸)、实验室检查、内镜检查结果,以及治疗中输血、再出血、并发症、死亡、住院天数、住院费用等资料,并进行归纳、整理。AIMS65评分系统:血浆白蛋白<30 g/L、国际标准化比值(international normalized ratio,INR)>1.5、收缩压<90 mmHg(1 mmHg=0.133 kPa)、神志改变以及年龄>65岁为评分标准,每符合一项记1分,总分<2分为低危组,总分≥2分为高危组。比较两组临床资料的差异,以治疗项目为主,包括输血情况、治愈好转率、病死率、重症监护天数、住院天数及住院费用。
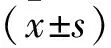
2 结果
2.1 输血情况比较 根据AIMS65评分,高危组123例患者,平均年龄(57.0±14.2)岁;低危组共95例患者,平均年龄(57.6±15.3)岁;两组患者年龄比较,差异无统计学意义(P>0.05)。高危组共有54例(43.9%)输血,低危组共12例(12.6%)输血,两组间比较,差异有统计学意义(P<0.05)。
2.2 两组患者治愈好转率与病死率比较 高危组及低危组患者治愈好转率分别为95.9%(118/123)及97.9%(93/95),差异无统计学意义(P>0.05)。高危组死亡4例,低危组死亡1例,两组病死率比较(3.3%比1.1%),差异有统计学意义(P<0.05)。
2.3 两组患者重症监护天数、住院天数及住院费用比较 高危组患者重症监护天数、住院天数、住院费用均显著高于低危组患者,两组间比较,差异均有统计学意义(P<0.05,表1)。

表1 两组患者临床参数比较
3 讨论
我国ANVUGIB的发病率在48/100 000~160/100 000,占消化道出血患者的80%~90%,病死率10%~14%,是临床急危重症,需要高度重视[5-7]。针对此类疾病,其诊治过程中应及时、有效的判断病情,早期识别危重患者,给予药物治疗、复查化验、完善胃镜、输血甚至手术干预等救治措施。尤其是目前输血资源尚不能完全满足临床需要,合理分配该资源意义重大。
目前,判断针对ANVUGIB患者的预后评分系统包括:Rockall再出血危险积分[8-9]、Blatchford入院危险性积分[10-11]、AlMS65评分系统[12-15]、The Baylor出血积分、APACHE评分系统等。临床研究较多的主要是Rockall、Blatchford和AlMS65评分系统[16]。相较于Rockall,AIMS65评分无须胃镜检查,这为无法耐受或因生命体征不能实现胃镜检查的患者提供了方法。相较于Blatchford,AIMS65评分标准更加简捷,操作方便,评价指标易获得。Boyapati等[17]研究显示,在预测ANVUGIB患者风险方面,AIMS65评分对住院病死率和ICU治疗需要方面优于Blatchford和Rockall评分。目前,国内诊断3种评分系统的比较研究尚较少。刘会领等[18]通过比较130例急性上消化道出血患者,发现AIMS65 评分系统对再出血、病死率的预测精准度和稳定性均高于其他两种。因此,AIMS65评分系统在临床的进一步应用更值得期待。
笔者通过回顾收治的ANVUGIB患者临床资料,比较AIMS65评分高危组和低危组患者输血情况发现,高危组输血例数显著高于低危组。治愈好转率和病死率方面,低危组亦明显好于高危组,且低危组患者重症监护天数、住院天数及住院费用较少。上述数据证明,通过AIMS65评分系统可以较准确的获得临床对ANVUGIB患者的病情判断,为AIMS65评分系统的临床应用提供了实际依据。
总之,AIMS65评分系统对ANVUGIB患者的治疗、预后评估具有方便、快捷的优势,本研究的数据为其应用提供了依据。但由于本研究对象仅为我单位治疗患者,不同等级医院及不同诊治经验医师对该类患者治疗仍有差异,因此,仍需开展大样本、多单位的随机对照研究予以进一步证实。
参考文献:
[1] Barkun AN,Bardou M,Kuipers EJ,et al.International consensus recommendations on the management of patients with nonvariceal upper gastrointestinal bleeding[J].Ann Intern Med,2010,152(2):101-113.
[2] Saltzman JR,Tabak YP,Hyett BH,et al.A simple risk score accurately predicts in-hospital mortality,length of stay,and cost in acute upper GI bleeding[J].Gastrointest Endosc,2011,74(6):1215-1224.
[3] Gaduputi V,Abdulsamad M,Tariq H,et al.Prognostic value of AIMS65 score in cirrhotic patients with upper gastrointestinal bleeding[J].Gastroenterol Res Pract,2014,2014:787256.
[4] Park SM,Yeum SC,Kim BW,et al.Comparison of AIMS65 score and other scoring systems for predicting clinical outcomes in Koreans with nonvariceal upper gastrointestinal bleeding[J].Gut and Liver,2016,10(4):526-531.
[5] 苟菊花.急性非静脉曲张上消化道出血的内镜治疗[J].胃肠病学和肝病学杂志,2016,25(7):825-827.
[6] 彭琼辉,姜 俊,王晓蕾.急性非静脉曲张性上消化道出血预后评分量表的应用研究[J].国际消化病杂志,2014,34(4):249-252.
[7] Rotondano G.Epidemiology and diagnosis of acute nonvariceal upper gastrointestinal bleeding[J].Gastroenterol Clin North Am,2014,43(4):643-663.
[8] Rockall TA,Logan RF,Devlin HB,et al.Risk assessment after upper gastrointestinal haemorrhage[J].Gut,1996,38(3):316-321.
[9] Chavez-Tapia NC,Barrientos-Gutierrez T,Tellez-Avila F,et a1.Meta-analysis:antibiotic prophylaxis for cirrhotic patients with upper gastrointestinal bleeding-an updated Cochrane review[J].Aliment Pharmacol Ther,2011,34(5):509-518.
[10] Blatchford O,Murray WR,Blatchford M.A risk score to predict need for treatment for upper-gastrointestinal haemorrhage[J].Lancet,2000,356(9238):1318-1321.
[11] Bryant RV,Kno P,Williamson K,et a1.Performance of the Glasgow-Blatchford score in predicting clinical outcomes and intervention in hospitalized patients with upper GI bleeding[J].Gastrointest Endosc,2013,78(4):576-583.
[12] Choe JW,Kim SY,Hyun JJ,et al.Is the AIMS 65 score useful in prepdicting clinical outcomes in Korean patients with variceal and nonvariceal upper gastrointestinal bleeding[J].Gut Liver,2017,11(6):813-820.
[13] Nakamura S,Matsumoto T,Sugimori H,et al.Emergency endoscopy for acute gastrointestinal bleeding:prognostic value of endoscopic hemostasis and the AIMS65 score in Japanese patients[J].Dig Endosc,2014,26(3):369-376.
[14] Jung SH,Oh JH,Lee HY,et al.Is the AIMS65 score useful in predicting outcomes in peptic ulcer bleeding[J].World J Gastroenterol,2014,20(7):1846-1851.
[15] 陈 剑,唐 帅,唐小华.AIMS65评分系统在急性上消化道出血患者中的应用研究[J].中国医学创新,2016,13(1):47-49.
[16] Alexandrino G,Carvalho R,Reis J.Comparison of the AIMS65 Score with Other Risk Stratification Scores in Upper Variceal and Nonvariceal Gastrointestinal Bleeding[J].Gut Liver,2018,12(1):111-113.
[17] Boyapati R,Majumdar A,Robertson M.AIMS65:a promising upper gastrointestinal bleeding risk score but further validation required[J].World J Gastroenterol,2014,20(39):14515-14516.
[18] 刘会领,罗 雁,李长平,等.Rockall、Blatchford和AIMS65评分系统在急性上消化道出血诊治中的价值[J].天津医药,2017,45(4):423-427.
(收稿日期:2018-03-19)

