咪达唑仑在儿童机械通气治疗中的应用
黄 汇
呼吸机是目前治疗儿童呼吸衰竭的常见方法,但其为侵入性操作,并有器官插管刺激,故围治疗期患儿可出现不同程度的疼痛、烦躁等,引起人机对抗、病理反应,故需选择适宜的镇静药物干预[1]。本研究就咪达唑仑在儿童机械通气中的应用价值进行探讨,现报道如下。
1 资料与方法
1.1 一般资料选取2015年4月至2017年8月于玉林市妇幼保健院接受机械通气治疗的呼吸衰竭儿童33例作为研究对象,所有患儿入院均行尿常规、血清肌酐、血气分析、肺活量等检查,同时开展心、肝、肾功能及电解质等检查,符合《儿科学》(第6版)中对心功能不全、窒息、重症肺炎、中枢神经系统疾病、肺透明膜病、感染性休克等诊断标准;其中男19例,女14例,年龄1~10岁,平均(3.1±1.2)岁;心功能不全1例,新生儿窒息4例,重症肺炎16例,中枢神经系统疾病1例,肺透明膜病7例,感染性休克4例;所有患儿采用儿童危重症评分法(PCIS)评估(患儿病情分度:评分>80分,非危重;71~80分,危重;≤70分,极危重)≤70分26例,71~80分5例,81~90分2例。
1.2 治疗方法本组患儿入院均采取各种有效措施,包括消除导致患者疾病形成的诱因,尤其重视引起呼吸衰竭病变恶化的直接病因,如脑水肿、肺炎感染等。对于其中原发病无法立即解除者,应依据其血气表现对症干预。在治疗过程中,患儿呼吸功能障碍程度不同,其治疗重点亦有所差异,如呼吸道梗阻患儿,其治疗重点在于如何早期改善通气等。随后选择“首剂+维持量”的用药原则,对本组患儿均给予咪达唑仑(江苏恩华药业股份有限公司,批准文号:国药准字 H10980025)镇静,具体方法为:先给予0.05~0.15 mg/kg负荷剂量,加入0.9%氯化钠注射液 5~10 ml,行静脉注射诱导,随后给予0.06~0.3 mg/(kg·h)微量注射泵持续泵入,维持麻醉。期间严密观察患儿表现,依据镇静深度调整泵入速度,维持Ramsay镇静评分3~5分,加强对患儿心率、呼吸、血压等的持续监测[2]。
1.3 疗效判定标准采用 Ramsay对患儿镇静进行评分,评估标准:患儿表现紧张、躁动记为 1分;患儿各指标稳定,安静配合治疗,具有一定的定向力,在机械通气过程中耐受性较好记 2分;患儿仅对指令有反应记 3分;患儿对巨大声响刺激反应敏捷记4分;患儿对巨大声响刺激反应迟钝记5分;患儿对巨大声响刺激无反应记 6分;停药评估标准为患儿呼吸功能恢复,心血管系统正常,表现安静[3]。
1.4 统计学分析采用SPSS 21.0统计软件进行数据处理,计量资料以±s表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 各时段呼吸循环动脉血氧饱和度与血气指标比较与用药前相比,本组患儿用药后心率、呼吸频率、血气分析指标均明显改善,差异均有统计学意义(均P<0.05);用药后与停药后血压指标差异无统计学意义(P>0.05)。见表1。
表1 33例患儿各时段呼吸循环动脉血氧饱和度与血气指标比较(±s)
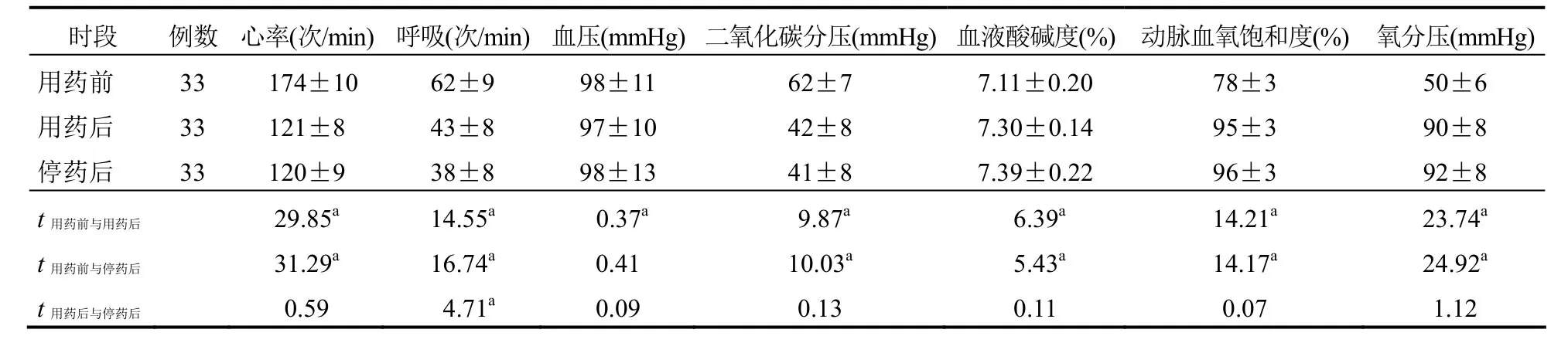
表1 33例患儿各时段呼吸循环动脉血氧饱和度与血气指标比较(±s)
注:1 mmHg=0.133 kPa,a表示P<0.05
时段 例数 心率(次/min) 呼吸(次/min) 血压(mmHg)二氧化碳分压(mmHg)血液酸碱度(%) 动脉血氧饱和度(%) 氧分压(mmHg)用药前 33 174±10 62±9 98±11 62±7 7.11±0.20 78±3 50±6用药后 33 121±8 43±8 97±10 42±8 7.30±0.14 95±3 90±8停药后 33 120±9 38±8 98±13 41±8 7.39±0.22 96±3 92±8 t用药前与用药后 29.85a 14.55a 0.37a 9.87a 6.39a 14.21a 23.74a t用药前与停药后 31.29a 16.74a 0.41 10.03a 5.43a 14.17a 24.92a t用药后与停药后 0.59 4.71a 0.09 0.13 0.11 0.07 1.12
2.2 镇静效果在镇静效果方面,本组患儿用药后躁动症状均消失,经Ramsay镇静评分3~5分,平均(3.8±0.4)分;给药时间持续8 h至5 d,平均(2.5±1.1)d。
3 讨论
儿童呼吸衰竭是儿科常见的危重、急性临床综合征,也是引起儿童死亡的主要原因。儿童呼吸衰竭指由多种因素所致中枢、外周性呼吸生理功能障碍,以患者动脉血氧分压(PaO2)、动脉二氧化碳分压(PaCO2)最为典型,前者以<8 kPa(即60 mmHg)为准,后者则以>6.67 kPa(即50 mmHg)为准[4]。患儿以急性呼吸衰竭多见,其病理机制主要为机体在上下呼吸道梗阻、中枢神经系统疾病、肺部疾病等单因素或多因素综合作用下,对患儿呼吸功能带来影响,导致患儿无法正常进行气体交换。此外,机体的二氧化碳降低、过多,均可进一步引起肺容量减少、呼吸功能增加、顺应性降低等全身性、系列性生理功能紊乱[5]。通常,人体正常通气与换气主要依靠呼吸中枢的正常运作,并由胸廓、呼吸肌、神经、气道、肺泡、肺循环支配等辅助,若其中任一环节出现损伤,或功能丧失,均可导致通气与换气过程发生障碍,进一步诱发呼吸衰竭[6]。临床诊断中,患者的病因、病理基础存在个体化差异,因此仅由一种标准鉴别诊断儿童呼吸衰竭不够全面,且准确性有限,故应依据患儿的具体表现,并结合呼吸、心率、血气分析值等指标。在治疗中,由于儿童呼吸衰竭病情进展较快,病死率高,因此应积极治疗。机械通气的原理是通过机械装置代替、控制并改变人体的自主呼吸运动系统,作为辅助通气方式为患者的临床治疗供氧,维持患儿在疾病发作中、治疗中的气道通畅,并防止机体缺氧、二氧化碳蓄积等,为疾病的治疗创造有利条件。然而,通气中患儿多出现明显不安表现,躁动时常与呼吸机发生对抗,因此,临床需酌情给予镇静剂稳定,而当用镇静剂无法解除烦躁时,亦可采用短时作用肌肉松弛剂干预。
既往临床应用通气治疗患儿多采用长时间镇静药物,较为常见的是镇痛剂与催眠剂,以此保证患儿持续维持睡眠状态,达到治疗所需的镇静目的,但存在较高的危险性。目前,临床上强调在保证患儿正常睡眠觉醒周期的前提下,促使患儿具备适宜的定向力与识别能力,如调节镇静剂的注射维持镇静水平,以 Ramsay评分 2~3级为宜[7]。机械通气能够改善多因素引起的二氧化碳潴留等问题,提供治疗所需的预留时间,但原发病、通气模式、正压通气、人工通气等异常状态因素的影响,对患儿形成诸多应激源,导致机械通气无法顺利完成,也可能加重患儿治疗中的耗氧与代谢,进一步引起器官或组织氧气供应不足,甚至威胁患儿的生命[8]。咪达唑仑注射液的应用为机械通气提供了安全保障,此药为一种水溶性苯二氮䓬类衍生物,具有典型的苯二氮䓬类药理活性,临床上主要经静脉给药,起效快,达到预期中枢峰值时间为2~4 min,其抗焦虑、镇静、催眠、肌肉松弛、抗惊厥等作用明显提升,采用肌内注射或静脉注射后,短暂顺行性记忆缺失效果使患者对药物高峰期间发生的内容无记忆[9]。本研究结果发现,与用药前相比,本组患儿用药后心率、呼吸频率、血气分析指标均明显改善;在镇静效果方面,本组患儿用药后躁动症状均消失,提示咪达唑仑在儿童机械通气中有较好的效果。甘义恒[10]对25例机械通气患儿采用咪达唑仑治疗后,患儿血压水平较用药前差异不大,且与用药前相比,给药后患儿血气分析、呼吸频率、心率明显改善,提示咪达唑仑对于镇静呼吸机通气和器官插管的患者具有较高的耐受性,且治疗效果明显,与本研究结果一致。
综上所述,机械通气的主要目的为肺脏通气功能予以支持治疗,随着临床医学理论的持续发展、呼吸机与设备等技术的不断进步,愈发受到临床重视,而针对儿童机械通气治疗期间镇静药物的选择临床呈多样化。尽管本研究证实咪达唑仑应用于儿童机械通气有较好的效果,本研究结果与相关检索资料对比无明显差异,提示仍具有较高的可信度,但由于多因素限制,样本量、研究指标均有限,建议临床进一步行大样本、多指标研究证实,为选择儿童机械通气治疗镇静药物提供参考。
[1]李莉.临床机械通气治疗小儿呼吸衰竭的效果分析[J].中外医学研究,2017,15(21):145-147.
[2]杨琳东,王秀萍,王娟.小潮气量机械通气治疗对小儿重症肺炎血气学指标的影响[J].海南医学,2017,28(16):2639-2641.
[3]邵新娜.机械通气治疗小儿重症肺炎的全方位气道护理分析[J].中国医药指南,2016,14(11):279-280.
[4]李淑娟,赵俊荣,刘丽丽,等.中西医结合治疗小儿呼吸机相关性肺炎疗效分析[J].河北中医药学报,2017,32(2):10-13.
[5]王宇.小儿呼吸机相关性肺炎应用人工气道护理的预防成效研究[J].中国卫生标准管理,2017,8(5):148-150.
[6]吴宝林.小儿呼吸机辅助通气治疗小儿急性肺损伤(ALI)的临床效果[J].中国保健营养,2017,27(4):225.
[7]朱明,罗彩梅,刘鹏.咪达唑仑联合芬太尼镇静镇痛在儿童机械通气应用中的优势分析[J].现代诊断与治疗,2016,27(12):2227-2228.
[8]李小磊.探讨小儿重症支气管哮喘采用机械通气治疗的临床疗效[J].临床研究,2017,25(3):75-76.
[9]刘世凯,陈祺棠,梁传乐,等.咪达唑仑与苯巴比妥在机械通气患儿中的疗效对比[J].右江医学,2015,43(2):201-204.
[10]甘义恒.咪达唑仑在小儿呼吸机使用中的应用研究[J].医学信息,2015(29):201.

