外侧扩大“L”形入路治疗移位关节内跟骨骨折的疗效评价
李培源,陈 辉,华 祥,陈国邹,陈泽装,冯林伟,张连阳
跟骨骨折占全身骨折的2%,是最常见的跗骨骨折[1],约75%为关节内骨折[2],目前手术仍是治疗移位关节内跟骨骨折(displaced intra-articular calcaneal fractures,DIACF)的主要手段,手术入路包括外侧切口和内外侧联合切口[3],外侧扩大“L”形入路切开复位内固定术被大多数医生所接受,并被认为是治疗跟骨关节内骨折的“金标准”[4]。回顾性分析笔者医院创伤外科自2015年1月—2016年12月采用外侧扩大“L”形切口治疗DIACF 97例121足,取得了良好疗效。
临床资料
1 一般资料
入选病例均来自笔者医院收治的患者。纳入患者97例121足,其中男性89例,女性8例;年龄19~63岁,平均37.0岁。致伤原因:高处坠落伤70例,道路交通伤27例。所有患者入院后均行跟骨侧轴位片及跟骨64排CT多平面平扫+三维重建,骨折情况采用CT Sanders分型:Ⅱ型43足(35.6%)、Ⅲ型54足(44.6%)、Ⅳ型24足(19.8%)。纳入标准:年满18周岁伴有DIACF,采用外侧扩大“L”形入路切开复位内固定术。排除标准:(1)开放性骨折;(2)非手术治疗;(3)非跟骨外侧扩大“L”形入路。
2 术前准备
入院后予抬高患肢、足跟部冰敷,测量X线Böhler角,手术时机为跟骨软组织肿胀明显消退、外侧皮肤出现褶皱,受伤至手术时间为4~13d,平均7.3d。
3 手术方法
采用腰硬联合麻醉或神经阻滞麻醉,单侧跟骨采用健侧卧位,双侧跟骨采用俯卧位,大腿根部上气囊止血带(压力250~300mmHg,持续时间50~110min)。采用外侧扩大“L”形切口,即始于外踝后上方3~4cm,纵行向下至足背皮肤与足底皮肤黄白交界水平,再向水平切至第5跖骨基底部近端1cm,切口直至骨膜,将骨膜锐性分离直至暴露跟骨外侧壁和距下关节面,3枚克氏针穿入距骨颈、骰骨和外踝,向上弯曲后翻起皮瓣,避免损伤腓肠神经和腓骨长短肌腱。掀开跟骨外侧壁,使用克氏针和骨膜剥离器对塌陷骨块进行复位,对向挤压跟骨,恢复其宽度,并用克氏针临时固定,主要恢复距下关节面的解剖关系和Böhler角,对复位后空腔较大者植入人工骨,C型臂X线机侧轴位透视复位满意后使用跟骨解剖钢板和螺钉固定,螺钉需固定载距突、跟骨结节和跟骨前部,冲洗切口后放置引流管,分双层缝合伤口,适当加压包扎后松止血带。
4 术后处理
抬高患肢,术后48h内常规应用抗生素,术后第2天开始踝关节主动活动,术后48~72h拔除引流管,并复查跟骨侧轴位片,术后2~3周拆线,6~8周部分负重,3~4个月根据复查X线骨折愈合情况完全负重。
5 术后疗效评价
记录切口愈合情况,是否有皮缘发黑、皮瓣坏死、切口感染,以及术后Böhler角,功能评价采用Maryland足部功能评分,对跟骨术后的疼痛、功能、外观和活动度进行评价,90~100分为优,75~89分为良,50~74分为中,﹤50分为差。
6 统计学分析

结 果
术后有22足发生切口并发症(22/121,18.2%),其中15足皮缘发黑,4足皮瓣坏死,3足切口感染,予抗感染、切口换药、负压封闭引流或抗生素骨水泥填塞后治愈。Maryland评分见表1,其中,Sanders Ⅱ型优(22/43,51.1%)、良(18/43,41.9%),Sanders Ⅲ型优(18/54,33.3%)、良(23/54,42.6%),Sanders Ⅳ型优(6/24,25.0%)、良(9/24,37.5%),不同Sanders分型的术后功能优良率差异有统计学意义(χ2=9.447,P=0.009)。采用Logistic回归分析模型显示Sanders分型Ⅲ、Ⅳ型及手术时间≥1.5h为危险因素(表2),患者的随访时间10~18个月,平均12.7个月,术后Böhler角较术前改善(28.1°±4.1°vs. 3.1°±4.5°,P=0.000),差异具有统计学意义。
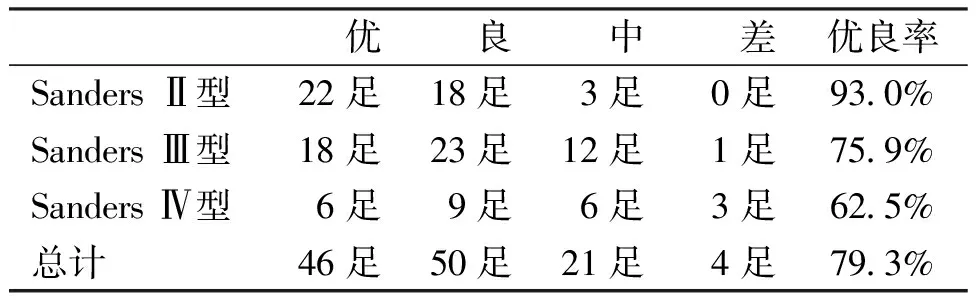
表1 术后Maryland评分
χ2=9.447,P=0.009
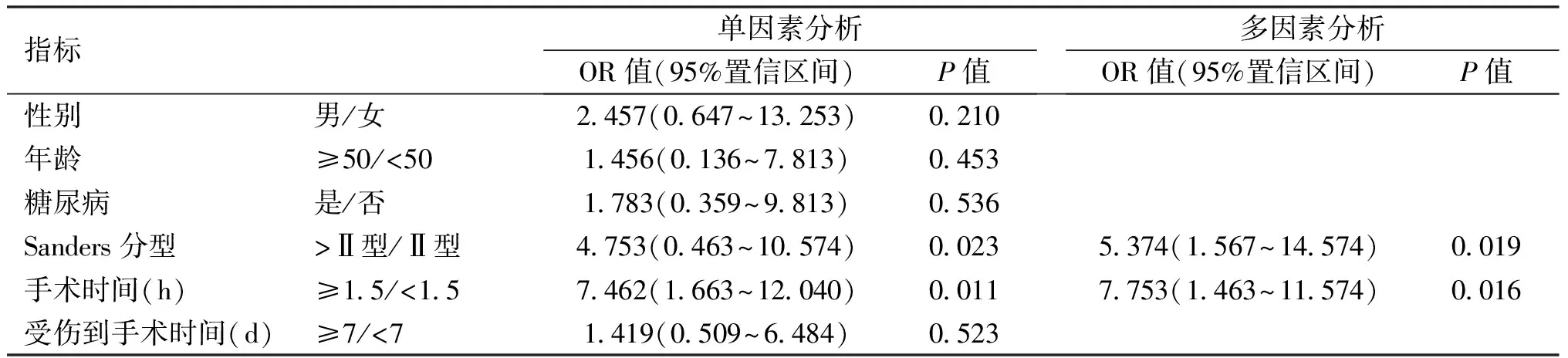
表2 切口并发症的单因素和多因素分析(n=97)
讨 论
1 手术方法
跟骨骨折是常见的足部骨折,多由高处坠落引起(本研究中占72.2%),DIACF大部分需要手术治疗,但是手术方式及手术入路较多,例如传统的经外侧扩大“L”形切口切开复位内固定、微创有限切开复位内固定、经皮固定和关节镜辅助下复位内固定[5]。手术方式的选择主要依据骨折的类型,还包括医生的经验和熟练程度,经外侧扩大“L”形切口切开复位内固定是绝大多数医生选择的手术方式,因为该切口暴露充分,可以显露整个跟骨外侧壁、距下关节后关节面、跟骰关节,可以在直视下复位塌陷的关节面和外侧壁,恢复跟骨的长度、宽度、高度和内外翻畸形,最大限度地恢复患足功能。使用这个入路最主要的问题是切口并发症发生率较高,文献报道高达18%~37%[6-7],本文中的切口并发症发生率18.2%,与文献相符。有学者提议采用跗骨窦[8]和“八字微创”入路[9]来降低切口并发症,但是针对Sanders ⅡC型及Sanders Ⅲ、Ⅳ型来说,可能存在显露不清、距下关节面不易复位等情况[10]。
2 术后Böhler角及Maryland评分
笔者通过对比术前和术后Böhler角可以发现,患者术后影像结果较为满意,随访的结果显示术后Böhler角为28.1° ± 4.1°;解剖复位较好使得术后Maryland足部功能评分总优良率达79.3%,这和外侧扩大“L”形入路显露较好有关;但是,不同Sanders分型的优良率差异有统计学意义,其中,Sanders Ⅳ型功能最差,评分最低,Gulabi等[11]通过中期随访(平均29.2个月)后同样发现Sanders分型越高,Maryland足部功能评分优良率越低,表明骨折越严重,预后越差。
3 切口并发症的危险因素
影响切口的因素很多,包括[12- 13]:年龄、营养状态、糖尿病、吸烟、肥胖、术前住院时间、手术时间、缝合材料、缝合技术、引流等。在本研究中,单因素和多因素分析均显示Sanders分型>Ⅱ型、手术时间≥1.5h增加了切口并发症的发生率,是危险因素(OR值>1,P<0.05)。Al-Mudhaffar等[7]回顾性分析4年间共30例跟骨骨折手术患者,切口感染率为18.1%,分析后发现,坠落高度﹥3.4m、受伤至手术时间<7d、手术时间>2h、止血带时间>1.5h是引起切口并发症发生的危险因素。Court-Brown等[14]回顾性分析10年间共178例跟骨骨折手术患者,发现影响切口感染的因素和吸烟、缝合方法无关,但是和手术主刀医师的熟练程度有关。本文的Logistic回归模型分析显示,Sanders分型、手术时间与术后切口并发症发生率密切相关,因此,术前充分仔细地阅片了解骨折移位情况,术中尽量缩短时间是有必要的。
总之,研究结果表明,外侧扩大“L”形入路治疗跟骨关节内骨折依然是切实可行的方法,它可以获得良好的Böhler角复位、Maryland足功能评分和可接受的切口并发症发生率;同时,尽管这个手术入路切口并发症发生率较高,但是不影响术后中远期的足功能[15],手术有助于恢复跟骨的解剖结构,应尽量缩短手术时间。
参考文献:
[1] Epstein N,Chandran S,Chou L.Current concepts review: intra-articular fractures of the calcaneus[J].Foot Ankle Int,2012,33(1):79-86.
[2] Gonzalez TA,Lucas RC,Miller TJ,et al.Posterior facet settling and changes in Bohler’s angle in operatively and nonoperatively treated calcaneus fractures[J].Foot Ankle Int,2015,36(11):1297-1309.
[3] 田智广,潘进社.跟骨骨折手术入路进展[J].中国矫形外科杂志,2012(14):1302-1305.
[4] Guerado E,Bertrand ML,Cano JR.Management of calcaneal fractures: what have we learnt over the years[J].Injury,2012,43(10):1640-1650.
[5] Hsu AR,Anderson RB,Cohen BE.Advances in surgical management of intra-articular calcaneus fractures[J].J Am Acad Orthop Surg,2015,23(7):399-407.
[6] Gougoulias N,Khanna A,Mcbride DJ,et al.Management of calcaneal fractures: systematic review of randomized trials[J].Br Med Bull,2009,92:153-167.
[7] Al-Mudhaffar M,Prasad CV,Mofidi A.Wound complications following operative fixation of calcaneal fractures[J].Injury,2000,31(6):461-464.
[8] Abdelazeem A,Khedr A,Abousayed M,et al.Management of displaced intra-articular calcaneal fractures using the limited open sinus tarsi approach and fixation by screws only technique[J].Int Ortho,2014,38(3):601-606.
[9] 孙昌俊,李力更,毕若杰,等.“L”入路与“八字”微创入路治疗跟骨骨折的比较[J].中国医学科学院学报,2015,37(6):733-736.
[10] Ghorbanhoseini M,Kwon JY.Percutaneous method to determine optimal surgical approach for delayed treatment of calcaneus fracture[J].Foot Ankle Int,2017,38(1):76-79.
[11] Gulabi D,Sari F,Sen C,et al.Mid-term results of calcaneal plating for displaced intraarticular calcaneus fractures[J].Ulus Travma Acil Cerrahi Derg,2013,19(2):145-151.
[12] Mangram AJ,Horan TC,Pearson ML,et al.Guideline for prevention of surgical site infection,1999.Centers for Disease Control and Prevention (CDC) Hospital Infection Control Practices Advisory Committee[J].Am J Infect Control,1999,27(2):96-134.
[13] Beldi G,Bisch-Knaden S,Banz V,et al.Impact of intraoperative behavior on surgical site infections[J].Am J Surg,2009,198(2):157-162.
[14] Court-Brown CM,Schmied M,Schutte BG.Factors affecting infection after calcaneal fracture fixation[J].Injury,2009,40(12):1313-1315.
[15] De Groot R,Frima AJ,Schepers T,et al.Complications following the extended lateral approach for calcaneal fractures do not influence mid- to long-term outcome[J].Injury,2013,44(11):1596-1600.

