经侧裂入路与经皮层入路显微手术治疗高血压脑出血的疗效比较
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是神经外科常见疾病,起病急、病情重、预后差,幸存者往往遗留残疾,严重影响其生活质量[1]。早期显微手术能清除血肿并解除对周围组织的压迫,已成为治疗HICH的有效方式[2]。HICH的手术方式多样,如开颅经皮层入路、开颅经侧裂入路、立体定向微创穿刺引流术、神经内镜手术等[3],但对于出血量较大、格拉斯哥昏迷评分法(Glasgow coma scale,GCS)评分较低、病情进展迅速的患者多推荐开颅手术治疗。经侧裂入路治疗HICH因其诸多优点,被越来越多的神经外科医生采用,并取得了良好的治疗效果。本研究回顾性分析2015年1月至2017年6月毫州市人民医院神经外科收治的43例HICH患者的临床资料,对比研究经侧裂入路与经皮质入路2种手术方式的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 纳入标准:①符合HICH诊断标准[4];②术前3 h头部CT提示基底节区脑出血,血肿量≥30 mL;③GCS评分>5分;④发病24 h内手术。排除标准: ①年龄﹥80岁;②血肿量<30 mL;③合并脑积水;④合并严重的其他系统疾病;⑤并发脑梗死、血管畸形、动脉瘤破裂出血、肿瘤卒中、脑出血急性期死亡者。出血量根据多田公式计算;脑水肿体积=CT扫描的病灶体积-残余血肿体积[3]。根据手术方法不同分为观察组(经侧裂入路血肿清除术)23例和对照组(经皮层造瘘入路血肿清除术)20例。
1.2 方法 两组患者分别在显微镜下采用经侧裂入路和经皮层造瘘入路2种手术方法清除血肿。经侧裂入路:血肿同侧翼点入路,约6 cm × 8 cm大小骨瓣,显微镜下从侧裂根部进入,打开脑池(侧裂池、颈动脉池、交叉池),释放脑脊液,根据静脉走形小心分离侧裂,显露岛叶,离血肿最近处垂直切开岛叶,即见血肿,仔细清除血肿,确切止血,减张缝合硬脑膜,根据患者情况决定是否行去骨瓣减压。经皮层入路:血肿同侧马蹄形颞瓣开颅,骨瓣大小与经侧裂入路相同,颞中回皮层造瘘,即见血肿,清除血肿,确切止血,减张缝合硬脑膜,根据患者情况决定是否行去骨瓣减压。
1.3 术后处理 两组患者术后均给予控制血压、脱水、神经营养、维持水电解质平衡等对症治疗。术后48 h内复查头颅CT,及时调整治疗方案,适时予以康复治疗。
1.4 观察指标 分析两组患者术前及术后GCS评分、手术时间、残余血肿量、水肿体积等资料;术后3、6个月随访,术后每年随访、复查,对生存患者进行格拉斯哥预后评分[5](Glasgow outcome scale, GOS)以了解其预后(GOS 1~5级分别为死亡、植物状态、重度残疾、中度残疾和轻度残疾或无残疾,GOS评级≥Ⅱ级为预后良好);统计脑梗死、再出血、癫痫、肺部感染等并发症发生情况。

2 结果
2.1 两组患者围手术期情况比较 两组患者性别、年龄、出血量、术前GCS评分、是否破入脑室等差异无统计学意义(P>0.05)。观察组手术时间较对照组短,术后残余血量少于对照组,差异均有统计学意义(P<0.05)。术后第7天CT复查提示,观察组脑水肿体积小于对照组,GCS评分高于对照组,住院时间短于对照组,差异均有统计学意义(P<0.05)。详见表1、图1。
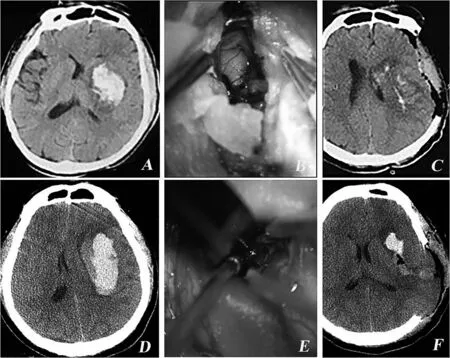
图1 两组患者影像检查结果及术中所见比较

表1 两组患者一般资料比较
2.2 两组患者并发症比较 观察组患者术后再出血、脑梗死、癫痫等例数少于对照组,差异有统计学意义(P<0.05),颅内感染、精神障碍、肺部感染、尿路感染的发生例数较对照组少,但差异无统计学意义(P>0.05)。详见表2。

表2 两组患者术后并发症情况比较
2.3 远期预后比较 术后3个月,观察组预后良好18例,对照组9例,差异有统计学意义(χ2=5.065,P=0.024);术后6个月,观察组预后良好19例,对照组10例,差异有统计学意义(χ2=5.180,P=0.023)。术后3个月,观察组死亡例数少于对照组,差异有统计学意义(P<0.05);术后6个月,两组患者死亡例数差异无统计学意义(P>0.05)。详见表3。
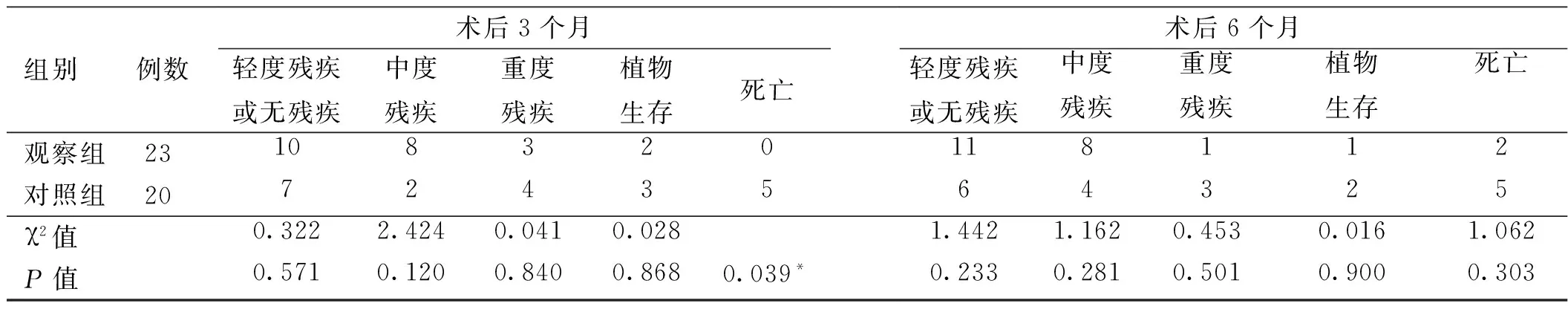
表3 两组患者预后情况比较
3 讨论
HICH是最严重的高血压并发症之一,发病急骤,进展迅速,短时间内即可导致脑组织不可逆性损伤,致残致死率高[3]。HICH导致的脑组织损伤病理生理过程复杂,除血肿对脑组织的直接损伤外,血液毒性作用、急性炎症反应、组织缺血缺氧等亦会对脑组织产生极大损伤[6]。因此,及时手术治疗、快速清除脑血肿、降低颅内压是改善患者预后的关键。安徽省毫州市人民医院通过开放绿色通道,缩短术前准备时间,对于GCS≥6分、血肿量>30 mL、出血形状不规则、发病时间短、脑室受压明显的患者取得了良好的手术效果。
HICH在脑表面的投影以侧裂为中心,经侧裂达到血肿的路径最短,是最理想的手术路径[7]。本研究亦证实,与经皮层造瘘入路相比,经侧裂入路可以更彻底的清除血肿,缩短住院时间,改善患者预后。
经侧裂入路主要具备以下优势:①手术时间短,能快速解除血肿对脑组织压迫,尽可能挽救损伤的神经元;②通过释放侧裂池、颈动脉池等脑池的脑脊液,可有效降低颅内压,同时,充分利用侧裂等自然间隙,可减少机械牵拉;③避免颞叶皮层的损伤,并减少双极电凝的使用,从而减少功能区的损伤;④操作方向多与血肿纵轴平行,操作距离更接近壳核附近穿支血管,更易显露并控制出血点,减少术中出血及术后再出血;⑤减轻术后脑水肿,促进神经功能修复[8];⑥便于处理可能遇到的动脉瘤等其他情况。但是,对于一些大型血肿或者侧裂解剖困难的患者,经侧裂入路可能较困难,对于此类患者,应慎重选择手术入路。
经侧裂入路增加了解剖分离侧裂的步骤,早期可能会延长手术时间,但随着熟练程度增加,手术时间可明显缩短。对于大型血肿或已发生脑疝的患者,可先行血肿穿刺,释放部分血肿,降低颅内压,再经侧裂进行手术。结合文献及临床,笔者认为经侧裂入路的手术要点:①保护侧裂静脉,根据侧裂静脉走形采用Toth水解剖技术分离侧裂[9]。因额叶为双套静脉回流,经额侧分离较安全。对于侧裂静脉走形异常者,避免强行分离外侧裂,以免造成脑组织损伤;②充分松解蛛网膜,以获得良好的操作空间[10];③保护大脑中动脉及侧裂静脉,避免术后脑梗死与静脉回流障碍导致水肿加重;④岛叶为心血管高级中枢,造瘘过程中可能出现心动过缓、早搏等脑心综合征表现,因此造瘘口选择应慎重,操作应轻柔,避免热损伤。笔者常选择经岛中后短回造瘘进入血肿腔,不仅安全,还能保护内囊;⑤始终在血肿腔内进行操作,并轻柔吸引、弱电流双极电凝,同时保留与脑组织粘连紧密的血块,以免引起新的出血和脑损伤;⑥对于脑出血破入脑室的患者,避免直接经破口进入脑室清除血肿,建议行脑室外引流[11-12];⑦术后血肿腔内应注满生理盐水,避免脑组织塌陷,导致桥静脉撕裂,造成术后硬膜下血肿[13];⑧注意术后并发症的处理与护理。术后常规控制收缩压在120~140 mmHg,并避免血压剧烈波动,在保证有效脑灌注的同时避免再出血;注意颅内感染、肺部感染、癫痫等并发症的处理与控制。
综上所述,对于适合手术治疗的HICH患者,采用经侧裂入路显微手术治疗,不仅可以彻底清除血肿,缩短手术时间,减轻创伤性脑水肿和术后并发症,且患者神经功能恢复良好,值得临床推广应用。
[1] LIU M, WU B, WANG W Z, et al. Stroke in China: epidemiology, prevention, and management strategies[J]. Lancet Neurol, 2007, 6(5):456-464.
[2] 文上康, 龙霄翱. 小骨窗显微手术治疗老年性小脑幕上高血压性脑出血的疗效观察[J]. 广东医学院学报, 2010, 2(2):158-159.
[3] 孙政,卞上,王家文,等.细孔钻颅和小骨窗血肿清除术治疗老年高血压脑出血的疗效对比[J].安徽医学,2016,37(8):957-961.
[4] 王新德. 各类脑血管疾病诊断要点[J]. 中华神经科杂志, 1996(6):379-380.
[5] JENNETT B, BOND M. Assessment of outcome after severe brain damage:a practical scale[J]. Lancet,1975,1(7905):480.
[6] YANG G Y, BETZ A L, CHENEVERT T L, et al. Experimental intracerebral hemorrhage: relationship between brain edema, blood flow, and blood-brain barrier permeability in rats[J]. J Neurosurg, 1994, 81(1):93-102.
[7] POTTS M B, CHANG E F, YOUNG W L, et al. Transsylvian-transinsular approaches to the insula and basal ganglia: operative techniques and results with vascular lesions[J]. Neurosurgery, 2012, 70(4):824-834.
[8] 贺仕清, 廖勇仕, 梁日初,等. 经外侧裂-岛叶入路与经皮质造瘘术对基底核脑出血周围水肿带的影响[J]. 中国微侵袭神经外科杂志, 2013, 18(5):210-212.
[9] 黄波,邹国荣,胡友珠,等.Toth水解剖技术在经侧裂入路高血压脑出血显微手术中的应用研究[J]. 中华神经医学杂志, 2013, 12(2):194-196.
[10]KAYA R A, TÜRKMENOLU O, ZIYAL I M, et al. The effects on prognosis of surgical treatment of hypertensive putaminal hematomas through transsylvian transinsular approach[J]. Surg Neurol,2003, 59(3):176-183.
[11]林涛, 车海江, 王晓明,等. 基底节区出血经侧裂入路显微手术治疗[J]. 中华神经外科疾病研究杂志, 2011, 10(3):270-272.
[12]刘德生. 外侧裂入路与皮质造瘘治疗高血压脑出血的临床疗效[J]. 中华神经外科杂志, 2014, 30(8):777-778.
[13]周良东, 夏连贵, 陈琳,等. 直切口小骨窗经侧裂入路显微手术治疗高血压基底节脑出血的疗效观察[J]. 安徽医学, 2015, 36(8):966-969.

