显微镜下幕上脑内血肿清除术
张广柱 洪鹏 张洪钿 秦家振 戴宜武 刘建明
一、背景知识
自发性脑出血是急性脑血管病(脑卒中)的主要病种,其发病率仅次于缺血性脑卒中,居第二位。脑卒中人群中的发病率为12% ~15%,占所有住院脑卒中患者的18.8% ~47.6%。28% ~38%的脑出血患者首诊3 h后复查头颅CT可见血肿体积增大超过1/3;脑出血致残率高,同时3个月内的死亡率为20% ~30%[1,2]。其高发病率、高死亡率和高致残率给社会、家庭和患者带来了沉重的负担和巨大的痛苦。
自发性脑出血的临床处理应以客观的临床发现为依据,每一例患者均具有其个体化特点,治疗策略的选择将影响患者最终预后。治疗的首要目的是挽救生命,次要目的是保存脑功能。根据美国心脏病协会和美国卒中协会2015年联合发布的《自发性脑出血管理指南》,推荐将颅内压(intracerebral pressure,ICP)监测应用于自发性脑出血患者,其应用指征是GCS≤8分,出现天幕疝,脑室出血和合并脑积水;ICP<20 mmHg (1 mmHg=0.133 kPa), 脑灌注压为50 ~70 mmHg为治疗目标,对于保守治疗或者预期不能缓解的ICP增高患者,可以进行脑脊液外引流及手术减压治疗。
针对幕上脑内血肿,《自发性脑出血管理指南》推荐以下两种情况积极进行开颅手术治疗:(1)神经系统功能进行性恶化,需要手术挽救患者生命;(2)意识昏迷、血肿体积大导致中线显著移位、ICP持续升高且保守治疗无效。手术治疗方式为去骨瓣减压术联合或不联合幕上脑内血肿清除术,可有效降低死亡率[2]。
经研究发现,针对血肿体积在25 ~40 mL的幕上血肿患者,使用立体定向微创血肿腔置管引流术进行治疗,脑出血发病后3个月的死亡率没有明显变化,但肢体功能、生活能力等预后明显改善[2]。同时也有研究发现,对于血肿体积大于50 mL的幕上脑内血肿患者,也可以进行微创血肿腔置管引流术[3]。同时《中国脑出血诊治指南(2014)》指出,对于脑叶出血超过30 mL且距皮质表面1 cm范围内的患者,可考虑标准开颅术清除幕上血肿或微创手术清除血肿[1]。
对比国内外指南、研究论文,对自发性脑出血的治疗方式的选择标准不一。我中心经多年实践对于显微镜下幕上脑内血肿清除术的观点是:(1)适用于《自发性脑出血管理指南》推荐的两种已危及患者生命、需要开颅手术的情况;(2)血肿量大小不作为是否行开颅手术的绝对判断指标,仅作为参考指标;(3)减压仍是主要目的,开颅时做好去骨瓣减压准备,可先尝试清除脑内血肿,根据情况决定是否还纳骨瓣;(4)显微镜下脑内血肿清除术应由显微技术成熟的医生进行,轻柔操作,充分保护血肿腔周围水肿脑组织,避免医源性术腔渗血;(5)成功的脑内血肿清除术可以改善患者神经功能状态。
二、手术目的、适应证及禁忌证
首要目的为充分脑内减压、拯救生命;次要目的为解除血肿块对脑组织的压迫及持续性刺激,改善预后。
手术适应证:(1)神经系统功能进行性恶化,需要手术挽救患者生命;(2)意识昏迷、血肿体积大导致中线显著移位、ICP持续升高且保守治疗无效。手术禁忌证:(1)凝血功能、血小板功能严重障碍,预期手术过程中不能纠正;(2)其他因全身情况导致的外科手术禁忌。
三、患者情况
患者男性,67岁,突发意识及肢体活动功能障碍5 h,GCS评分9分,睁眼反应3分,语言反应1分,肢体运动5分,左侧瞳孔直径2.5 mm,对光反射迟钝,右侧肢体肌力3级,左侧肢体肌力1级。既往高血压病史10年,未规律监测血压;5年前因右侧基底节区脑出血,出血量30 mL,行立体定向脑内血肿置管引流术,术后遗留左侧肢体偏瘫;嗜烟30年,每日20支;头颅CT可见左侧颞叶内高密度血肿信号,体积80 mL,由颞叶中后部呈柱状向颞叶前部发展,左侧海马钩回受压,左侧环池明显缩小,左侧脑室受压,中线轻度移位;呈右侧基底节区软化灶形成,符合既往右侧基底节区脑出血病史(图1、2)。
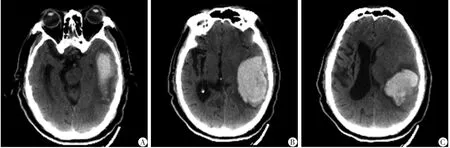
图1 脑出血患者头颅CT资料
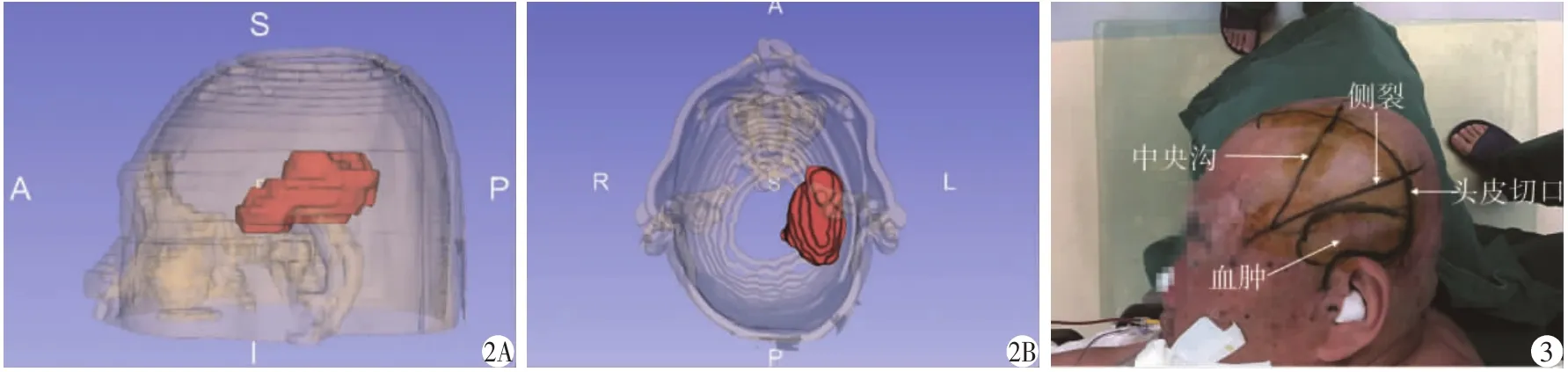
图2 脑出血患者血肿情况;图3脑出血患者手术画线
风险分析:(1)患者高龄(>65 岁),第 2 次脑出血,重度嗜烟,头颅CT部分层面血肿不规则、散在,提示脑血管硬化程度高,增加术中止血难度;(2)此次出血量大,头颅CT可见血肿周围脑组织已出现低密度水肿带,增加创面渗血的可能,同样增加止血难度。
治疗策略:该患者预期保守治疗效果差,进行性脑组织水肿将危及患者生命;故考虑手术治疗有利。手术策略:做去骨瓣减压准备;充分暴露血肿,根据情况可沿颞叶纵轴适当扩大造瘘口,以保证手术视野和降低显微操作难度,保证充分止血;根据血肿清除后,脑组织塌陷程度,最后决定是否行去骨瓣减压术;造瘘口位于颞中回或颞下沟附近,避开颞上回和缘上回,造瘘途径不累及运动、语言纤维束走形区域。
四、手术步骤
(1)体位:全麻成功后,患者仰卧位,头托固定,上身抬高 15°,头右偏 30°。 (2)头皮画线:先于头皮表面标记重要结构的投影线,包括侧裂、纵裂、中央沟;后根据头颅CT结果,描画血肿在头皮表面的投影。经反复确认,此血肿基本位于颞叶中、后部,颞中回深面,成长条形。于左侧额颞部画包括血肿投影的问号型切口(图 3)。(3)常规消毒铺巾。(4)沿切口皮内注射及皮下注射0.25%浓度肾上腺素盐水,以避免切皮时出血。(5)全层切开头皮、颞肌、骨膜,皮肌瓣全层翻向前下方,钻孔,铣刀成型额颞骨瓣,骨瓣面积小于皮肌瓣覆盖面积。(6)于颞叶表面硬脑膜做弧形剪开,可见脑组织张力中等,将打开的硬脑膜悬吊至头皮上以充分拉起。(7)于颞中回造瘘,避开颞上回和缘上回等感觉性语言中枢,可见不凝血流出,随着显微镜焦距下探,可见深红色血块,血块大部较脆,右手持吸引器,将吸引器负压泵压力调至100 ~150 mmHg,缓慢、分块吸出血肿;右手角度不够时,改换左手持吸引器,变换合适角度,避免使吸引器中部压迫、牵拉血肿与脑组织界面,导致医源性渗血;对于质韧、混合大量纤维蛋白、不易松动的血肿块,可暂且旷置,待后续进一步处理,必要情况下,可以不清除;一边吸除血肿同时,根据血肿前后边界情况,可适当扩大颞叶造瘘口,扩大造瘘口,要尽量整齐,不做脑组织过度切除。清除血肿总量约70 mL。少量小血肿块,富含纤维蛋白,致密难以清除,可做保留,不必过分追求“完美”清除。(8)血肿分块清除同时,止血纱或止血酶复合物铺盖血肿创面,充分止血。对部分仍存在渗血创面,不建议直接双极电凝,对于高度硬化的微小血管,中、大功率双极直接电凝可诱发医源性创面渗血加重,一般可垫止血纱后,小功率双极电凝止血。(9)血肿完全清除后,术中发现,脑压不高,脑组织塌陷明显,脑组织搏动良好,考虑不进行去骨瓣减压术。(10)硬脑膜充分悬吊后,人工硬脑膜水密封缝合。(11)留置硬脑膜外引流管,于皮下潜行3 ~5 cm后,另口穿出并固定。(12)3枚钛质连接片及6颗钛钉还纳骨瓣。硬脑膜中心悬吊于骨瓣中心的打孔上。(13)逐层缝合颞肌、皮下和头皮,结束手术,并纱布加压包扎。
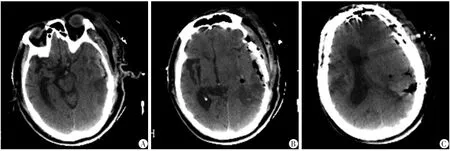
图4 脑出血患者术后次日头颅CT
五、术后并发症
(1)术后未见明显并发症;(2)术后24 h引流100 mL红色稀薄液体,拔除引流管;(3)术后次日复查头颅CT提示血肿清除干净,未见术腔渗血,术区脑组织水肿轻,左侧脑室受压后仍未复位,中线略复位,左侧环池显露,脑压不高(图4);(4)术后第4天患者意识明显好转,GCS评分10T,睁眼反应4分,语言反应T分,肢体运动6分。
六、结论
神经外科微创分2个层次,第一层次是指“小”切口完成“大”的手术,也就是所谓的“锁孔”手术,即用“锁孔”般大小的骨窗,切除颅内深部比较大的占位[4]。第二层次是指术中及术后均对脑组织和脑内血管做到充分保护,这需要对疾病性质、走向和预后等做整体考虑,也需要具备良好的显微技术,尽可能避免手术时对脑组织和血管造成医源性损伤。本患者存在高龄、嗜烟、高血压、5年前对侧出血病史、此次出血量大、出血呈长条形分布、脑组织轻度萎缩等特征,临床可得出血管条件差、术中可能止血困难、术中术后均可能存在严重脑水肿的结论,故拟定的手术计划是充分暴露血肿区域、做好去骨瓣减压的准备。充分暴露血肿区域,有利于直视下清除血肿、减少手术操作和失误、充分保护脑组织。同时去骨瓣减压的手术计划需要遵循阶梯式原则,头皮、骨窗、硬脑膜窗逐渐缩小,故此患者采用根据血肿投影进行的额颞大问号型切口,符合上述要求。
显微镜下幕上脑内血肿清除术,显微操作技术有其特殊性。(1)血肿与正常脑组织之间存在水肿脑组织层,此层在显微镜下可见水花样反光,应格外注意轻柔操作,吸引器负压应调至150 kPa以下,并利用吸引器调节孔熟练控制吸引器吸力,避免过度损伤水肿脑组织层,诱发严重渗血,导致止血困难。(2)对于硬化的脑血管,高功率双极电凝,不能起到止血效果,反而加重出血;调小功率,在15以下,并垫衬止血纱进行止血,效果良好。(3)对于富含纤维蛋白的质韧血肿块,可不清除,以避免电凝其中的微小动脉,导致术区继发性梗塞。(4)不过分追求找到出血小动脉,手术以清除血肿为主要目的。(5)避开重要功能区造瘘,并减少脑组织损伤,如基底节区血肿则建议经侧裂、岛叶表面造瘘进行手术;左侧颞叶可经颞中回、颞下沟等区域造瘘,避开感觉性语言中枢;左侧额叶造瘘需避开额中回后部、额下回后部和中央前回。
[1] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国脑出血诊治指南 (2014)[J].中华神经科杂志,2015,48(6):435-444.
[2] Hemphill JC 3rd,Greenberg SM,Anderson CS,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2015,46(7):2032-2060.
[3] Wang W,Zhou N,Wang C.Minimally invasive surgery for patients with hypertensive intracerebral hemorrhage with large hematoma volume:a retrospective study[J].World Neurosurg,2017,105:348-358.
[4] Perneczky A,Reisch R.Keyhole approaches in neurosurgery-Volume 1:Concept and surgical technique [M].New York:SpringerWien,2008.

