安徽省滁州地区2016年细菌耐药性监测
徐添天, 谢 强, 曹明杰, 谢瑞玉, 陈 玲, 张友祥, 李 祥, 诸 波, 陈园园,李海燕, 赵广海
近年来,随着抗菌药物在临床上的广泛使用和不合理使用,使细菌对抗菌药物的耐药性日趋严峻,多重耐药菌(MDR)和泛耐药菌(XDR)日益增多,尤其是耐碳青霉烯类肠杆菌科细菌(CRE)的检出率不断增高。为了解本地区细菌耐药情况,给临床选择抗菌药物提供依据,现将滁州地区2016年细菌耐药监测结果报道如下。
1 材料与方法
1.1 材料
1.1.1 菌株来源 收集安徽省滁州地区6所医院2016年1月1日-12月31日的临床分离菌株(剔除同一患者相同部位的同一菌株),按统一方案进行药敏试验。
1.1.2 抗菌药物纸片 抗菌药物纸片为英国OXOID产品。
1.1.3 培养基 药敏试验用的Mueller-Hinton(MH)琼脂购自英国的OXOID公司。
1.2 方法
1.2.1 药敏试验 采用纸片扩散法进行药敏试验,药敏结果判断根据CLSI 2015判断标准[1]。质控菌株为大肠埃希菌ATCC25922、铜绿假单胞菌ATCC 27853、金黄色葡萄球菌ATCC 25923、肺炎链球菌ATCC 49619和流感嗜血杆菌ATCC 49247。
1.2.2 产ESΒL株和甲氧西林耐药葡萄球菌(MRS)的检测 按CLSI 2015年推荐的纸片扩散法[1]筛选和确证大肠埃希菌、克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌中产ESΒL菌株。用头孢西丁检测耐甲氧西林金黄色葡萄球菌(MRSA),用苯唑西林检测耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)。
1.2.3 多重耐药、泛耐药和CRE 多重耐药是指对三类或三类以上的抗菌药物耐药;泛耐药指对所测的抗菌药物均耐药;CRE定义为对亚胺培南、美罗培南或厄他培南中任一种药物耐药者。
1.2.4 统计分析 使用WHONET5.6软件对实验结果进行统计分析。以P<0.05为差异有统计学意义。
2 结果
2.1 细菌及其分布
2016年共收集临床非重复菌株5 465株,其中革兰阳性菌1 416株,占25.9%; 革兰阴性菌4 049株,占74.1%;住院患者分离株占96.0%,门诊患者的分离株占4.0%;菌株主要来源于呼吸道、尿液、分泌物和血液等标本,分别占45.9%、18.0%、13.1%和6.9%。其中,呼吸道标本的2 508株分离菌中肺炎克雷伯菌705株(28.1%)、铜绿假单胞菌467株(18.6%)、鲍曼不动杆菌356株(14.2%)、金黄色葡萄球菌337株(13.4%)和大肠埃希菌313株(12.5%);尿液标本中的分离菌主要为大肠埃希菌499株(50.7%)、屎肠球菌99株(10.1%)、粪肠球菌68株(6.9%)、凝固酶阴性葡萄球菌48株(4.9%)和肺炎克雷伯菌45株(4.6%);分泌物标本中的分离菌主要为大肠埃希菌121株(16.9%)、金黄色葡萄球菌119株(16.6%)、肺炎克雷伯菌62株(8.7%)、铜绿假单胞菌44株(6.1%)和凝固酶阴性葡萄球菌38株(5.3%);血液标本中分离菌主要为凝固酶阴性葡萄球菌166株(44.0%)、大肠埃希菌65株(17.2%)、金黄色葡萄球菌27株(7.2%)、肺炎克雷伯菌21株(5.6%)和屎肠球菌14株(3.7%)。主要菌株分布见表1。
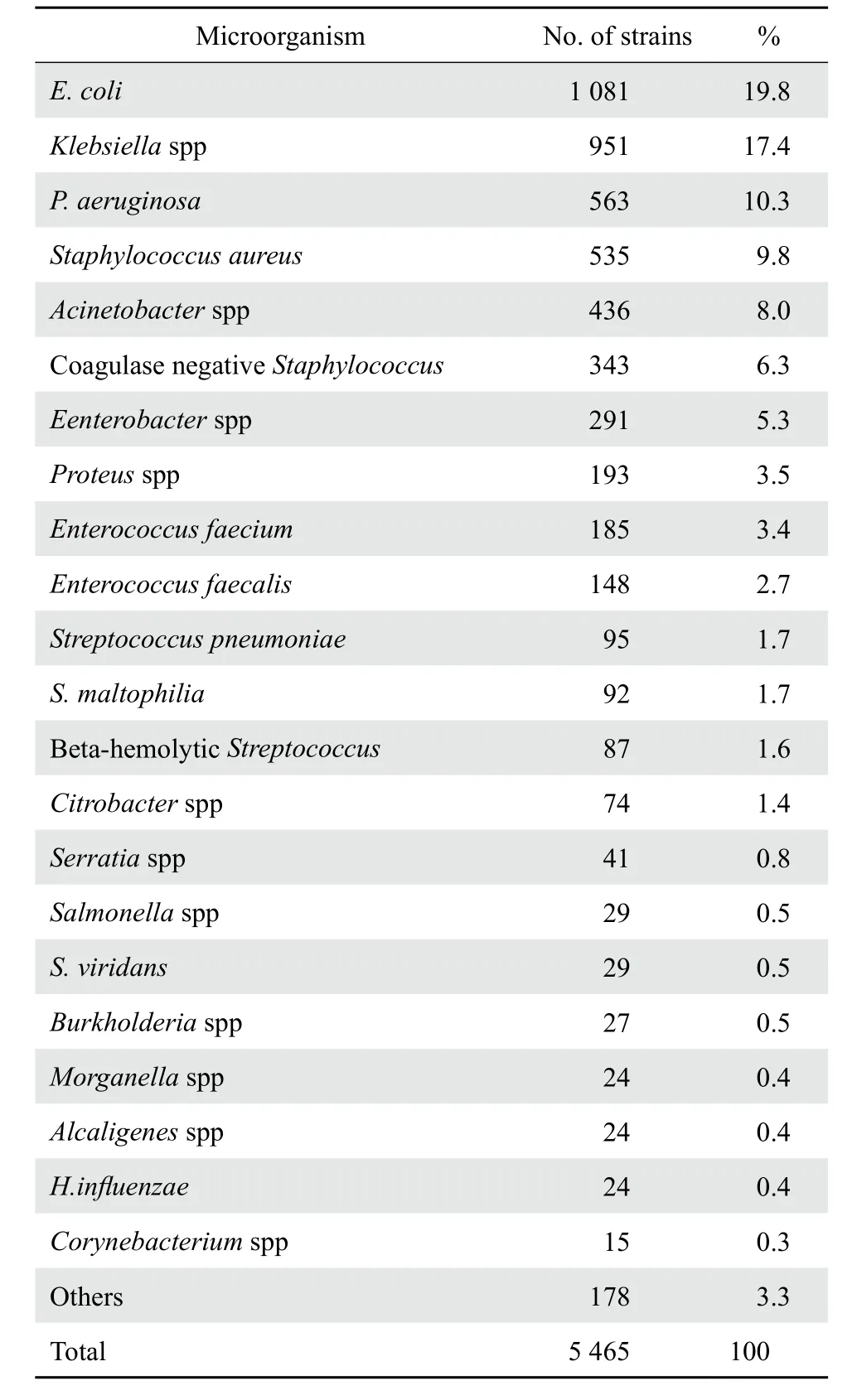
表1 2016年临床分离菌株的分布Table 1 Species distribution of clinical isolates in 2016
2.2 主要革兰阳性菌对抗菌药物的耐药率
2.2.1 葡萄球菌属 金黄色葡萄球菌中MRSA的检出率为37.6%,凝固酶阴性葡萄球菌中MRCNS的检出率为78.1%。其中定远县总医院和滁州市第一人民医院MRCNS的检出率明显高于其他4所医院。葡萄球菌属细菌对万古霉素、利奈唑胺和达托霉素全敏感。药敏结果见表2。
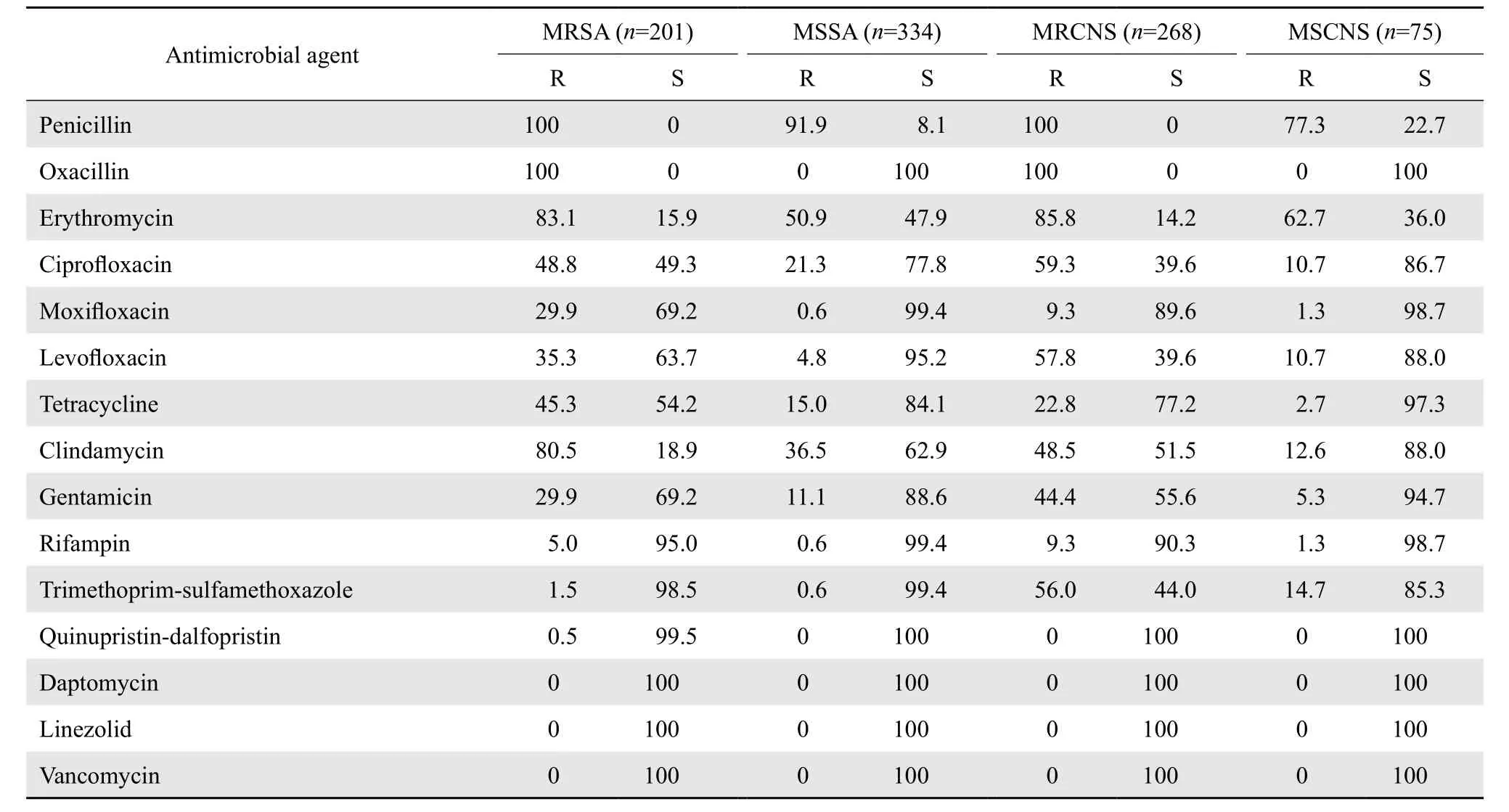
表2 葡萄球菌属细菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus strains to antimicrobial agents(%)
2.2.2 肠球菌属 368株肠球菌属细菌中屎肠球菌185株,占50.3%;粪肠球菌148株,占40.2%;其他肠球菌35株,占9.5%。肠球菌中未发现对万古霉素和利奈唑胺耐药株。药敏结果见表3。
2.2.3 肺炎链球菌 95株肺炎链球菌全部分离自呼吸道标本,全部为青霉素敏感肺炎链球菌,其中18株(18.9%)分离于成年人,77株(81.1%)分离于儿童。所有肺炎链球菌对利奈唑胺和万古霉素全敏感,儿童分离株对红霉素和克林霉素的耐药率略高于成年人分离株,儿童分离株对左氧氟沙星全敏感。药敏结果见表4。
2.3 主要革兰阴性菌对抗菌药物的耐药率
2.3.1 肠杆菌科细菌 大肠埃希菌、克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌产ESΒL的检出率分别为51.2%、23.4%和23.6%。上述产ESΒL株对青霉素类、头孢菌素类、喹诺酮类、氨基糖苷类等抗菌药物的耐药率明显高于非产ESΒL株。肠杆菌科细菌对哌拉西林-他唑巴坦和阿米卡星较敏感,变形杆菌属对碳青霉烯类抗生素全敏感;大肠埃希菌对亚胺培南、美罗培南和厄他培南的耐药率分别为0.6%、0.3%和1.9%;沙雷菌属对亚胺培南、美罗培南和厄他培南的耐药率均为4.9%;肠杆菌属和枸橼酸杆菌属对厄他培南的耐药率均大于6%,对亚胺培南和美罗培南的耐药率在4.8%~5.4%;肠杆菌科细菌中克雷伯菌属对碳青霉烯类抗生素的耐药率最高,对亚胺培南、美罗培南和厄他培南的耐药率均大于15%。药敏结果见表5。
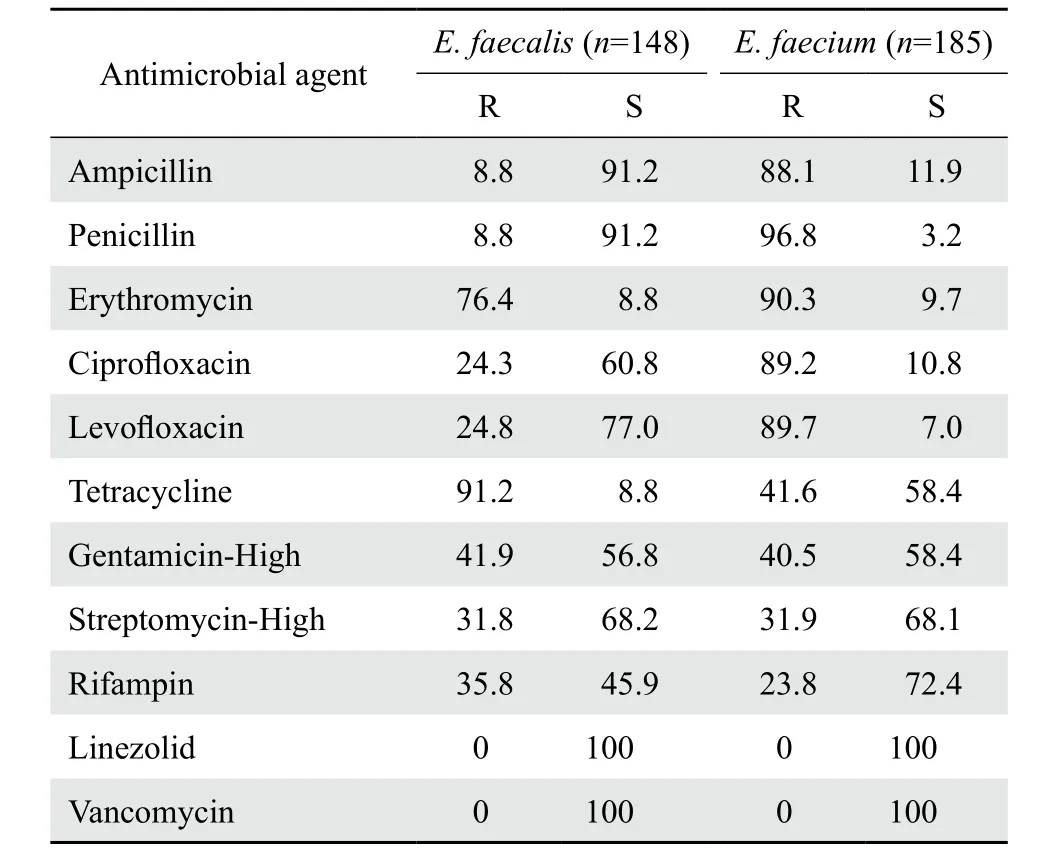
表3 肠球菌属细菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus spp. to antimicrobial agents(%)
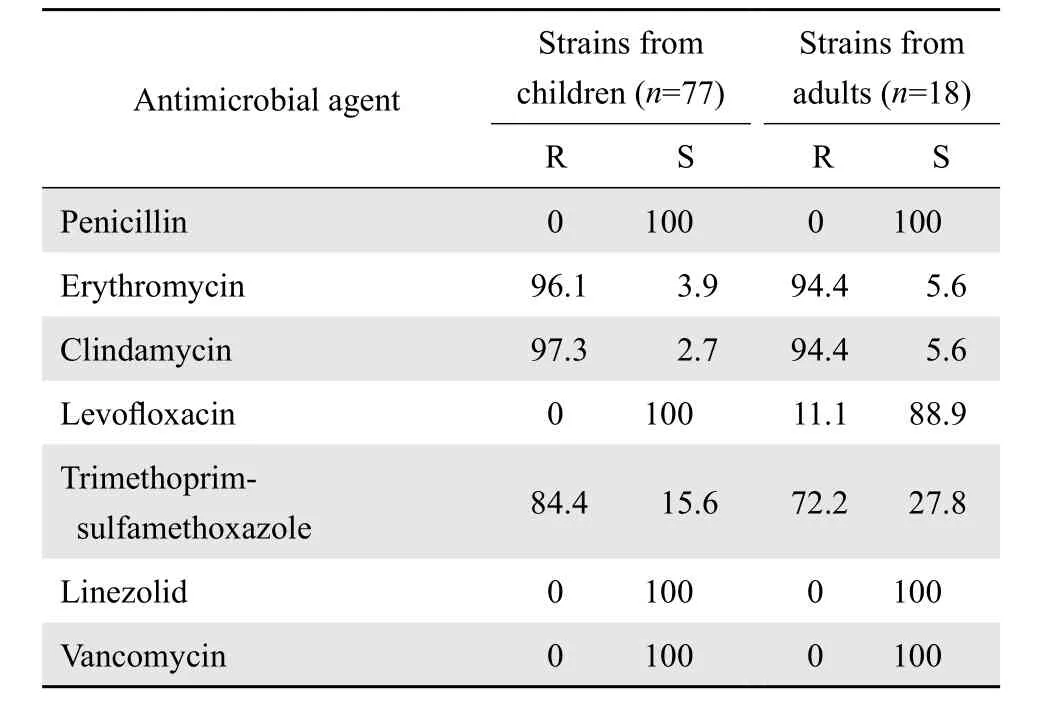
表4 肺炎链球菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of S. pneumoniae strains to antimicrobial agents(%)
2.3.2 不发酵糖革兰阴性杆菌 铜绿假单胞菌对哌拉西林的耐药率27.4%,对其余监测的抗菌药物的耐药率均小于25%。不动杆菌属细菌对氨基糖苷类抗菌药物的耐药率小于40%,对其余监测的抗菌药物的耐药率均大于65%,滁州市第一人民医院的不动杆菌属细菌对碳青霉烯类抗生素的耐药率明显高于其他5所医院。嗜麦芽窄食单胞菌对甲氧苄啶-磺胺甲唑的耐药率为6.5%,对米诺环素全敏感。鲍曼不动杆菌和铜绿假单胞菌的多重耐药检出率分别为75.0 %和13.7%,对所测试药物均耐药的泛耐药检出率分别为22.2%和1.2%。药敏结果见表6。
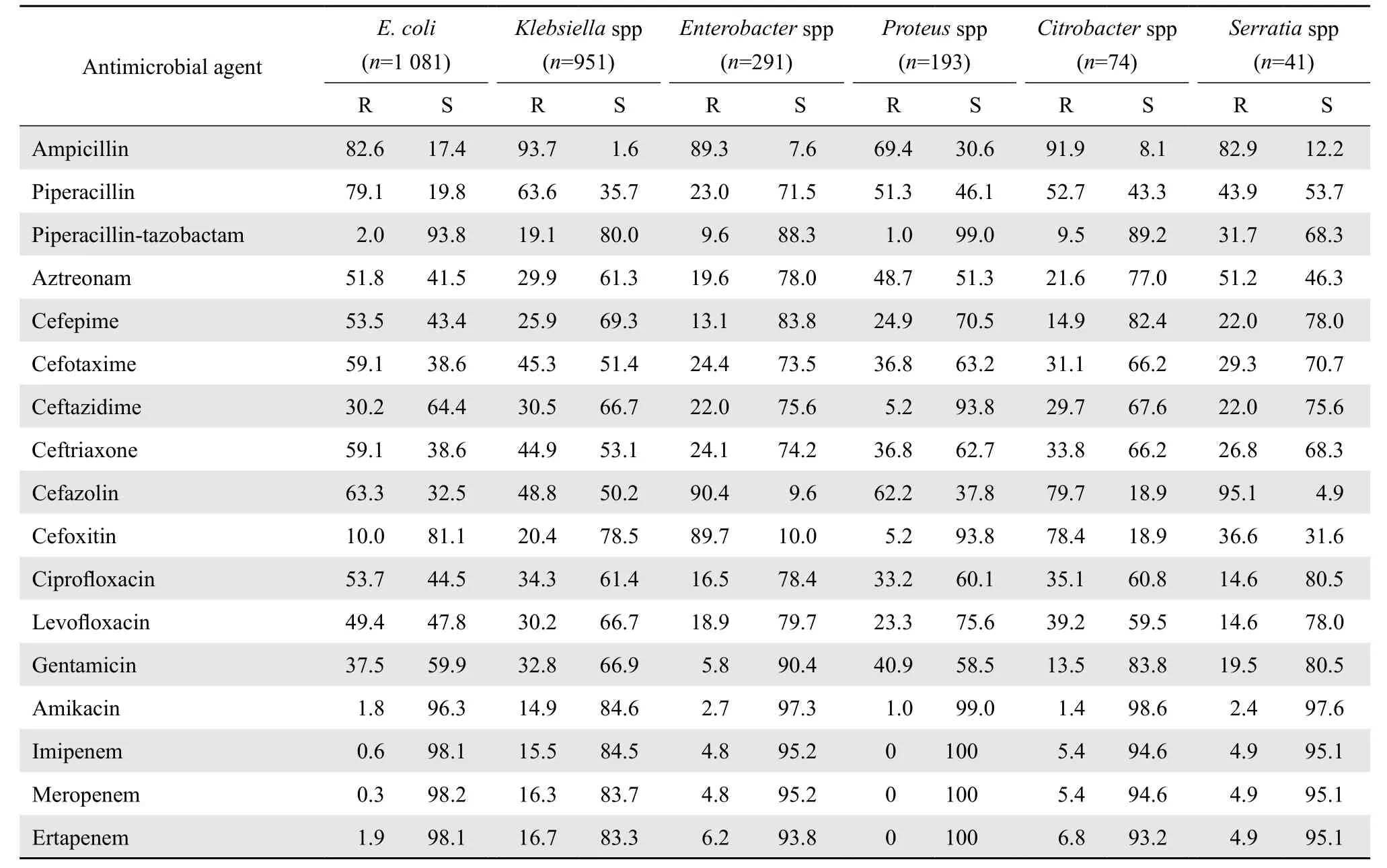
表5 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of Enterobacteriaceae spp. to antimicrobial agents(%)
2.3.3 CRE菌株的分布和药敏结果 本次监测中共检出CRE 211株,检出率为7.8%(211/2 714),其中滁州市第一人民医院检出105株,占49.8%;其余来自其他5所医院,分别占16.1%(34株)、12.8%(27株)、10.0%(21株)、6.2%(13株)和5.2%(11株);标本类型主要为呼吸道标本,占80.1%(169株);科室主要分布于各个医院的ICU和呼吸科,分别占77.7%(164株)和15.2%(32株);CRE在年龄大于60岁的患者中占88.2%(186/211)。211株CRE对氨基糖苷类抗菌药物最敏感,其中对阿米卡星的敏感率达57.3%。药敏结果见表7。
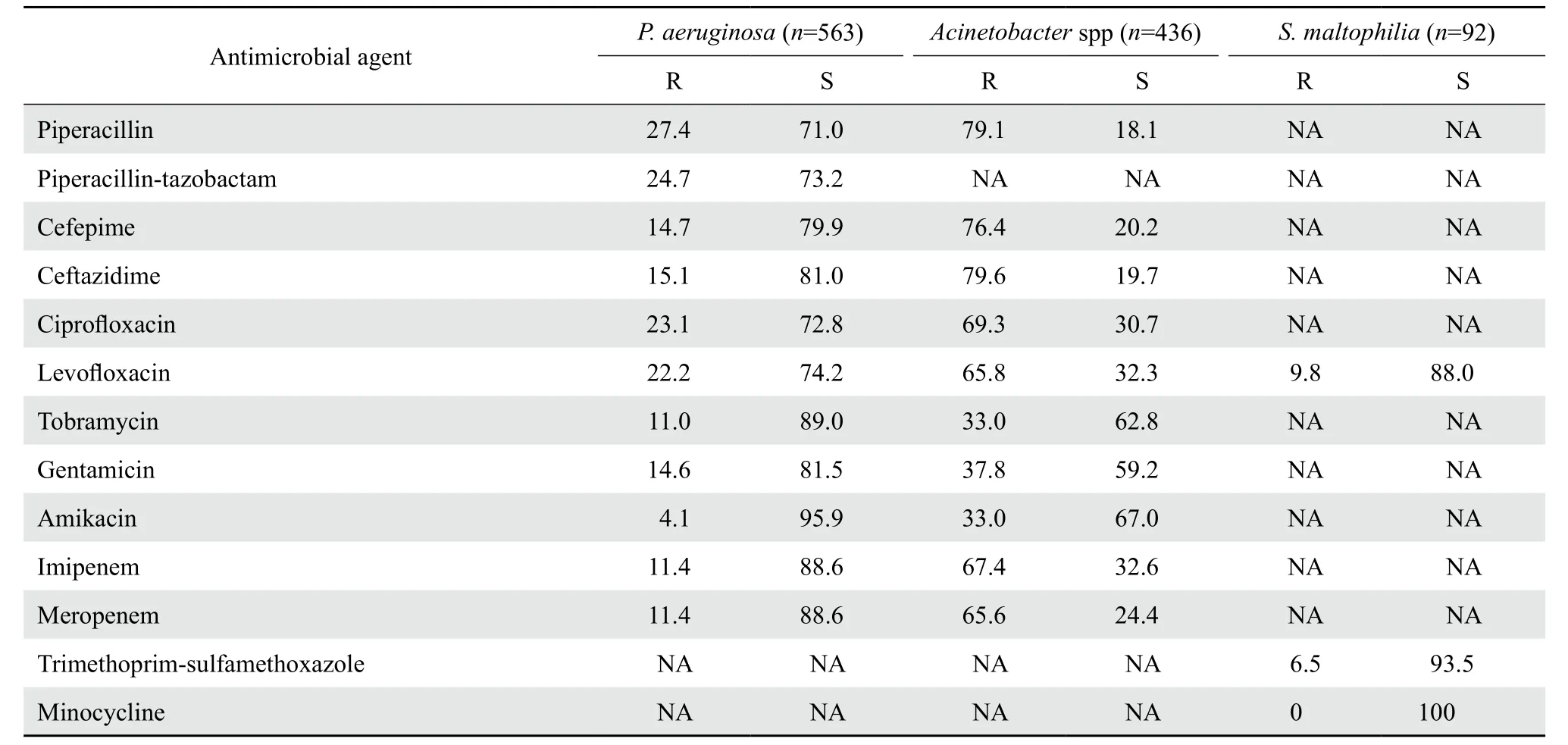
表6 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents(%)
3 讨论
本次耐药监测统计了2016年临床分离同一患者的非重复菌株5 465株。从细菌的分布看,革兰阴性菌前5位的病原菌分别为大肠埃希菌、克雷伯菌属、铜绿假单胞菌、不动杆菌和肠杆菌属细菌;革兰阳性菌前5位的病原菌分别为金黄色葡萄球菌、凝固酶阴性葡萄球菌、屎肠球菌、粪肠球菌和肺炎链球菌,这与2016年CHINET细菌耐药监测网的结果略有不同[2],与安徽省的有关研究也略有不同[3]。说明细菌的分布有地区差异。
本次监测结果显示,2016年本地区MRSA和MRCNS的检出率分别占各自菌种的37.6%和78.1%,MRSA的检出率低于2016年CHINET监测网的数据[2];与本地区2013的数据相比[4],MRCNS检出率有所下降,MRSA的检出率有所增加。本次检出的葡萄球菌中未发现对万古霉素、利奈唑胺和达托霉素的耐药株。本年度屎肠球菌和粪肠球菌占整个肠球菌的90.5%,未发现万古霉素和利奈唑胺的耐药株。肺炎链球菌在阳性菌中排名第五,全部为非脑膜炎株,对青霉素保持全部敏感,对红霉素和克林霉素耐药率较高,提示这两药不宜治疗肺炎链球菌感染。
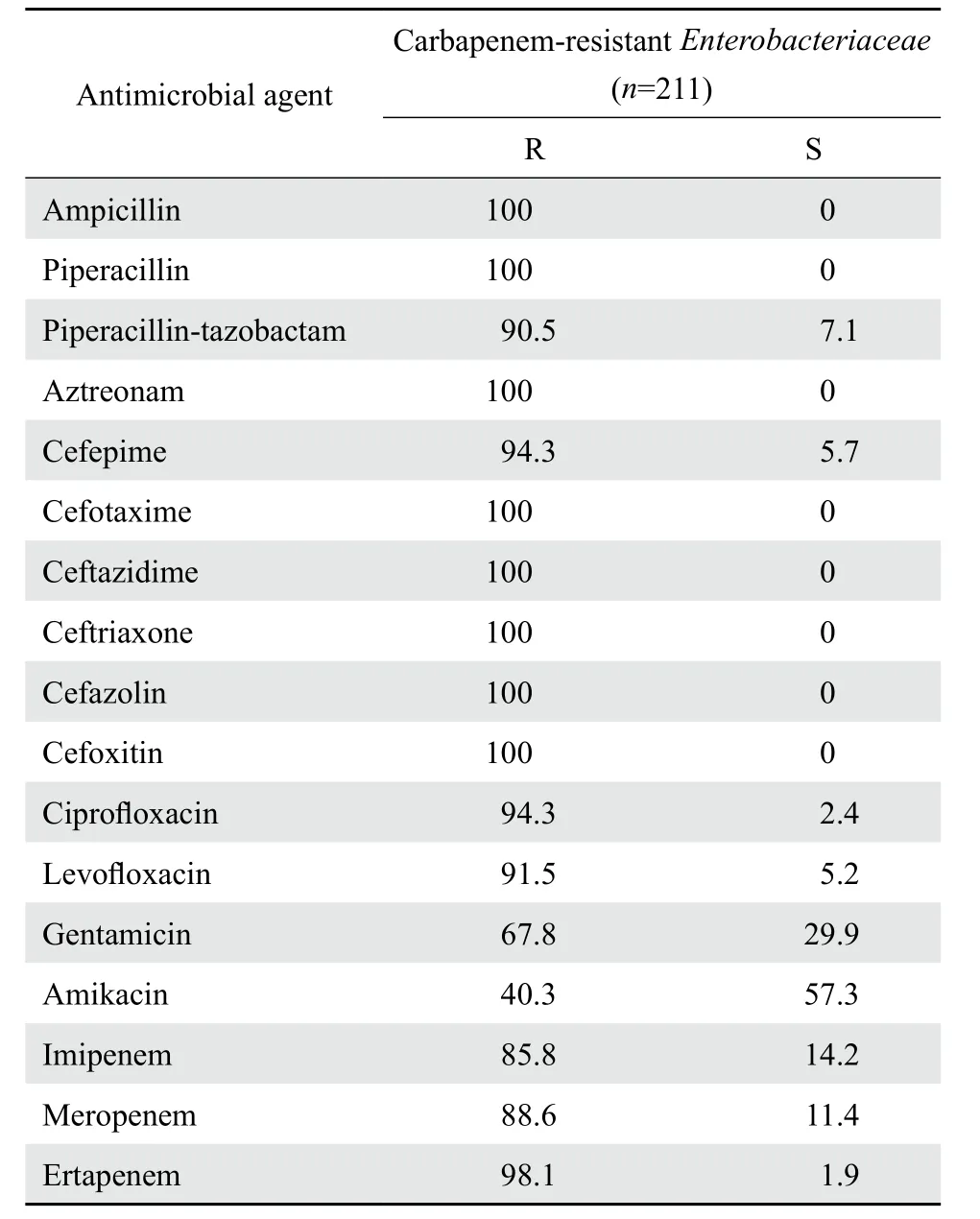
表7 CRE对抗菌药物的耐药率和敏感率Table 7 Susceptibility of carbapenem-resistant Enterobacteriaceae strains to antimicrobial agents(%)
肠杆菌科细菌中,大肠埃希菌、克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌产ESΒL的检出率分别为51.2%、23.4%和23.6%,低于2015年上海地区的结果[5]。本次监测结果显示,肺炎克雷伯菌对碳青霉烯类抗生素的耐药率较高,其中滁州市第一人民医院的耐药率明显高于其他5所医院;其菌株主要来源各个医院的ICU和呼吸科病房,这与这两个科室患者一般都有基础疾病和大量的侵袭性操作有关,其余肠杆菌科细菌对碳青霉烯类抗生素仍保持高度敏感,对阿米卡星、哌拉西林-他唑巴坦和头孢西丁的敏感率较高,说明本地区的肠杆菌科细菌感染(除肺炎克雷伯菌外),以上抗菌药物能够达到很好的治疗效果。由于CRE菌株,尤其是耐碳青霉烯类的肺炎克雷伯菌,检出率较高,给临床治疗带来了极大困难。多黏菌素对CRE有效,但对多黏菌素耐药的肠杆菌科细菌已有报道[6]。大量文献报道[7-9],CRE感染患者通常需要联合用药,如替加环素联合氨基糖苷类、替加环素联合碳青霉烯类、替加环素联合磷霉素、替加环素联合多黏菌素、多黏菌素联合磷霉素等。所以临床应加强对CRE关注。
不发酵糖革兰阴性杆菌中,铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌排在检出的前3位,其中鲍曼不动杆菌主要来源于ICU,滁州市第一人民医院的检出率也明显高于其他5所医院。铜绿假单胞菌对哌拉西林的耐药率27.4%,对其余测试抗菌药物的耐药率均小于25%,说明临床上铜绿假单胞菌感染,常规抗菌药物能够达到很好的治疗效果。本次数据显示,不动杆菌属细菌对碳青霉烯类抗生素亚胺培南和美罗培南的耐药率分别为67.4%和65.6%,对氨基糖苷类抗菌药物的耐药率小于40%,对其他抗菌药物的耐药率均大于65%,给临床治疗带来很大困难。本地区鲍曼不动杆菌和铜绿假单胞菌的多重耐药检出率分别为75.0%和13.7%,对所测试药物均耐药的泛耐药菌检出率分别为22.2%和1.2%,其中鲍曼不动杆菌的泛耐药率高于CHINET和上海市的耐药监测结果[2,5]。由于本地区的医疗机构与上海市以及CHINET监测网的医疗机构相比,患者结构存在很大差异,但耐药率却高于两者的监测结果,表明可能在本地区存在耐药克隆之间的传播,为了控制多重耐药和泛耐药菌株在医院的传播,应对本地区各医疗机构的ICU等重点科室和人员施行严格的消毒隔离。嗜麦芽窄食单胞菌对米诺环素全敏感,对甲氧苄啶-磺胺甲唑的耐药率为6.5%,说明嗜麦芽窄食单胞菌感染,这两种药物能够达到很好的治疗效果。
本次监测结果表明,革兰阴性杆菌,尤其是多重耐药和泛耐药的鲍曼不动杆菌和CRE,主要分布于ICU和呼吸科,所以各级医疗机构应加强医院感染的防控和抗菌药物的合理使用,从而延缓和避免多重耐药和泛耐药株的产生和传播。
[1]Clinical and Laboratory Standards Institute (CLSI) .Performance standards for antimicrobial susceptibility testing [S].M100-S25, 2015.
[2]胡付品,郭燕,朱德妹,等. 2016年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2017,17(5):481-491.
[3]胡晓春,王谦,宋有良,等. 安徽省铜陵地区2014年细菌耐药性监测[J].中国感染与化疗杂志,2016,16(6):767-773.
[4]谢强,曹明杰,陶良萍,等. 安徽省滁州地区2013年细菌耐药性监测[J]. 中国感染与化疗杂志,2015,15(2):167-170.
[5]郭燕,杨洋,朱德妹,等. 2015年上海市细菌耐药性监测[J].中华感染与化疗杂志,2017,17(1):1-13.
[6]PARISI SG,ΒARTOLINI A,SANTACATTERINA E,et al. Prevalence ofKlebsiellapneumoniaestrains producing carbapenemases and increase of resistance to colistin in an Italian teaching hospital from January 2012 to December 2014[J]. ΒMC Infect Dis,2015,15 : 244-253.
[7]TZOUVELEKIS LS,MARKOGIANNAKIS A,PSICHOGIOU M, et al. Carbapenemases inKlebsiellapneumoniaeand otherEnterobacteriaceae: an evolving crisis of global dimensions[J].Clin Microbiol Rev,2012,25(4):682-707.
[8]ENTENZA JM, MOREILLON P. Tigecycline in combination with other antimicrobials: a review ofin vitro, animal and case report studies[J]. Int J Antimicrob Agents,2009,34(1): 1-9.
[9]FALAGAS ME, VARDAKAS KZ, TSIVERIOTIS KP, et al.Effectiveness and safety of high-dose tigecycline-containing regimens for the treatment of severe bacterial infections[J]. Int J Antimicrob Agents,2014, 44(1): 1-7.

