锁定钢板结合异体腓骨治疗头内翻型肱骨近端骨折
张硕 汪秋柯 陈云丰 王磊
肱骨近端骨折占全身所有骨折的4%~5%[1-4],在上肢骨折的发生率中仅次于桡骨远端骨折。其中大约80%的肱骨近端骨折移位程度不大,可行保守治疗;而其余20%的骨折移位较大,需要进行手术干预[5-6]。肱骨头内翻型骨折占所有肱骨近端骨折的10%[7],其保守治疗的效果并不令人满意,并且单纯应用锁定钢板治疗此类骨折容易产生一系列的术后并发症:复位丢失、再次内翻塌陷、钢板失效、螺钉穿出、骨不连、肱骨头坏死等。同种异体腓骨植入肱骨近端髓内可起到有效的内侧支撑作用,并且与锁定钢板相结合的新型治疗手段已广泛应用于治疗干骺端粉碎的肱骨近端骨折,并取得满意的治疗效果[7-11]。但是,目前仍没有相关研究报道锁定钢板结合异体腓骨治疗头内翻型肱骨近端骨折的临床疗效。
资料与方法
一、 一般资料
本研究共纳入2013年6月至2015年6月就诊于本院肱骨头内翻的肱骨近端骨折患者35例,其中11例术中采用锁定钢板结合异体腓骨固定;24例术中采用单纯锁定钢板固定。锁定钢板结合异体腓骨组:男6例、女5例,年龄为(60.27±12.32)岁;单纯锁定钢板组:男10例、女14例,年龄为(50.21±17.60)岁。两组患者基线资料见表1,两组患者资料在基线水平差异均无统计学意义(P>0.05)。
二、纳入及排除标准
纳入标准:①年龄≥18岁;②急性头内翻型肱骨近端骨折(3周以内的新鲜骨折,颈干角小于130°)[7],并进行锁定钢板或锁定钢板结合异体腓骨治疗的患者;③随访时间≥1年,并且资料完整。
排除标准:①病理性、开放性骨折,多发骨折;②合并有血管神经损伤;③受伤前患肢有手术史、慢性关节炎等影响患肩功能的疾病史。
三、治疗方法
所有纳入研究的患者入院后完善相关检查,并行骨折切开复位内固定手术治疗。
术中取“沙滩椅”位,采用臂丛神经阻滞麻醉或者全身麻醉,经三角肌—胸大肌间隙入路。轻柔的剥离软组织,尽量减少骨膜的剥离。暴露骨折段后采用缝线牵拉肩袖止点提拉大、小结节,之后复位肱骨头,并逆向将同种异体腓骨段插入肱骨干髓腔内,确认并调整异体腓骨段的长度(一般4~6 cm),直至腓骨近端位于肱骨头软骨下。利用缝线复位大、小结节,通过克氏针临时固定,C型臂X线机透视下见骨折复位满意后,采用锁定钢板固定,最后将缝线穿过锁定钢板上的缝线孔并打结。C型臂X线机透视见骨折块、钢板及螺钉位置满意,止血冲洗,关闭切口。单纯锁定钢板组省去植入异体腓骨段手术步骤,两组患者术中使用的锁定钢板均为PHILOS钢板。所有的手术由3位主治及以上医师完成。
四、术后处理
所有的患者术后的康复计划一致:患肢悬吊4周,4周后开始被动运动,8周后开始主动运动。于术后第1、3、6、12个月门诊随访复查,每次随访拍摄肩关节正侧位X线片。
五、观察指标
术前拍摄X线片、CT检查,术后第1天及术后各次随访的X线片按照臂、肩、手功能障碍评分(disabilities of the arm, shoulder and hand score,DASH)标准进行评分。通过X线片正位片测量颈干角(图1),计算术后第1天与术后12个月的颈干角差值。

图1 颈干角测量方法
六、统计学分析
采用SPSS 20.0统计软件对数据进行分析,患者年龄、颈干角及功能评分为定量资料,性别、骨折分型、抽烟与否、是否为优势手及内侧柱是否粉碎为定性资料。所有的定量资料均通过正态性检验,描述为均数±标准差,并通过独立样本t检验分析差异是否具有统计学意义。定性资料描述为构成比,通过卡方检验分析差异是否具有统计学意义。P <0.05时差异有统计学意义。
结 果
术后1年两组患者的骨折均愈合。锁定钢板结合异体腓骨组颈干角改变(-1.36±2.58)°;单纯锁定钢板组改变(-7.21±8.06)°,差异具有统计学意义(P=0.003)。锁定钢板结合异体腓骨组 Constant-Murley评 分(76.82±6.11) 分;单纯锁定钢板组为(64.29±9.15)分,差异具有统计学意义(P=0.0002)。锁定钢板结合异体腓骨组DASH评分(15.55±2.98)分;单纯锁定钢板组为(25.96±9.35)分,差异具有统计学意义(P=0.001),见表2。图2示锁定钢板结合异体腓骨组典型病例。
表2 两组患者术后1年随访结果比较(±s)
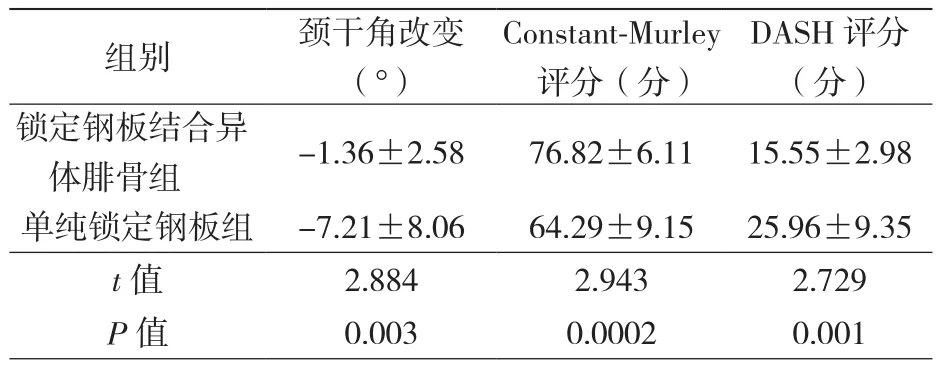
表2 两组患者术后1年随访结果比较(±s)
注:DASH为臂、肩、手功能障碍评分
组别 颈干角改变(°)Constant-Murley评分(分)DASH评分(分)锁定钢板结合异体腓骨组 -1.36±2.58 76.82±6.11 15.55±2.98单纯锁定钢板组 -7.21±8.06 64.29±9.15 25.96±9.35 t值 2.884 2.943 2.729 P值 0.003 0.0002 0.001
在术后并发症方面,锁定钢板结合异体腓骨组患者中有1例患者在术后2周出现切口感染,经积极消毒换药处理后切口愈合;单纯锁定钢板组有3例患者出现螺钉穿出,1例患者无明显症状未予以处理,其余2例予以再次手术更换螺钉,1例患者出现肱骨头缺血坏死,Cruss分型Ⅱ型,予以保守治疗。
讨 论
肱骨近端骨折在老年人中十分常见,对于复杂型骨折(Neer 3、4部分骨折)常建议手术治疗[11-13]。切开复位锁定钢板内固定是目前治疗肱骨近端骨折最常用的手术方式,但同时又会导致许多术后并发症,尤其对于术前即有肱骨头内翻的肱骨近端骨折,术后常易发生再内翻、复位丢失、螺钉穿出甚至肱骨头坏死等。为了强调术前肱骨头内外翻的重要性,Resch等[14]提出一种新的肱骨近端骨折分型系统,主要依据术前肱骨头在冠状面上与矢状面的改变来划分。在Solberg等[15]进行的一项研究中,单纯应用锁定钢板治疗肱骨近端骨折,头内翻型肱骨近端骨折相比于头外翻型肱骨近端骨折更易发生术后内翻塌陷与螺钉穿出,并且随访期间Constant评分也明显低于头外翻型肱骨近端骨折。Hardeman等[16]进行的一项5年的随访研究发现47%的头内翻型肱骨近端骨折术后发生了相应并发症,包括:肱骨头坏死、螺钉穿出及复位丢失等,且并发症的发生率明显高于其他研究。最近,Chandrappa等[17]对所有有关头内翻型肱骨近端骨折与头外翻型肱骨近端骨折的研究进行Meta分析,同样发现头内翻型肱骨近端骨折相比于头外翻型肱骨近端骨折更易发生相关术后并发症。
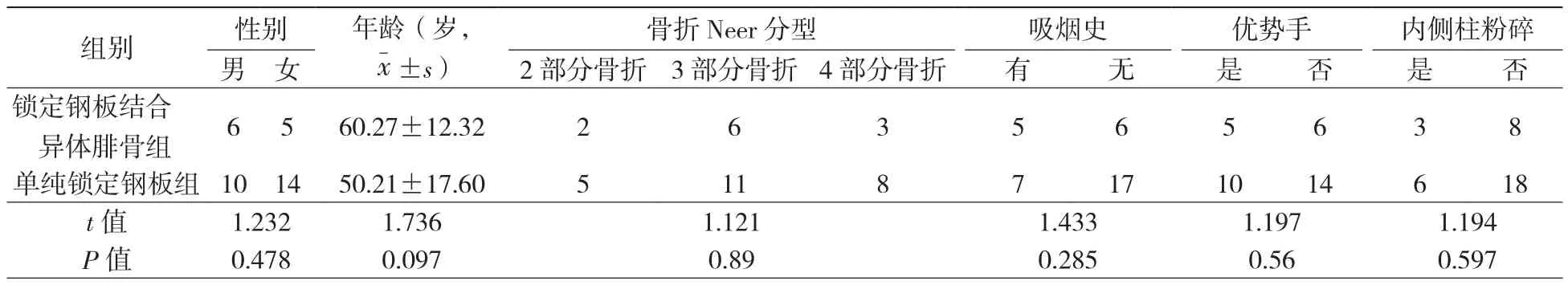
表1 两组患者一般资料
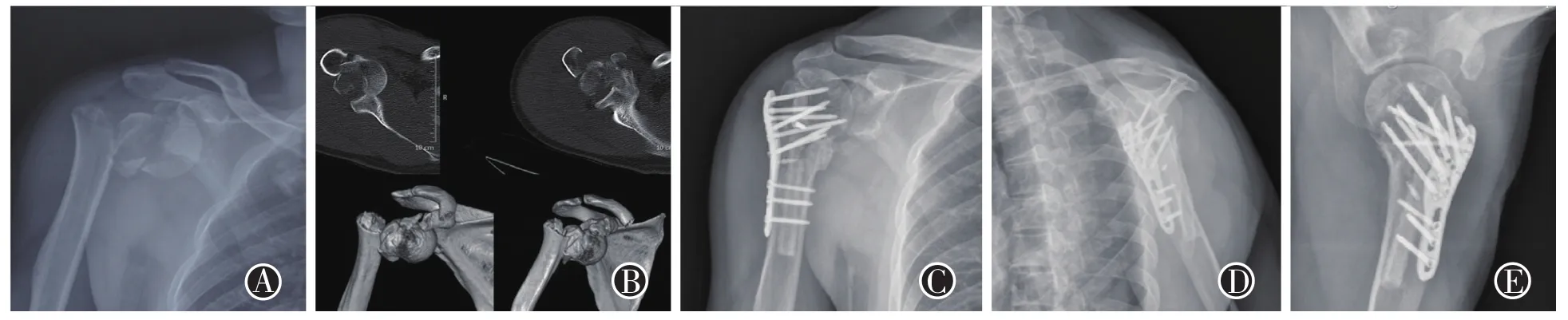
图2 患者男,32岁,高处坠落后右肩着地 图A、B为术前X线片及CT片提示内翻型肱骨近端骨折伴肩关节脱位,术中予以锁定钢板结合异体腓骨治疗;图C、D和E为术后1年的创伤系列位片,显示骨折愈合,各骨折块位置满意,经测量其术后1年随访时颈干角134.3°, 肩关节功能Constant-Murley评分 82分,DASH 评分14分
导致上述并发症的原因往往是没有提供很好的内侧支撑,而异体腓骨是目前临床上较为常用的提供有效内侧支撑的手段之一,其有效性已被多个研究证明。Mathison等[18]在尸体上进行相应的生物力学研究表明肱骨髓内植入腓骨能有效地增加肱骨近端骨折术后的稳定性。同样地,Chow等[19]进行了关于肱骨髓内植入异体腓骨是否能增加其对内翻应力的承受力的尸体研究,在其研究中,单纯钢板组平均负荷6604个循环后发生固定失败,钢板结合髓内植骨组在达到25000次循环后才发生固定失败,证实了钢板结合髓内植骨能很好地增加其对内翻应力的承受力。在临床研究方面,Gardner等[8]首次报道了锁定钢板结合同种异体腓骨治疗肱骨近端骨折,并得到了令人满意的临床疗效,所有接受锁定钢板结合异体腓骨治疗的患者均未发生复位丢失。Neviaser等[9]进行的一项回顾性研究发现,在所有采用锁定钢板结合异体腓骨治疗的38例患者中,仅1例发生了复位丢失,其余均未发生相关并发症,平均DASH评分为15分,Constant评分为87分。Little等[7]进行了一项研究比较锁定钢板结合同种异体腓骨治疗头内翻型肱骨近端骨折与头外翻型肱骨近端骨折的临床疗效,研究表明两组在术后并发症、术后1年功能评分方面差异均无统计学意义,而头内翻型骨折在以往单纯使用锁定钢板治疗时被认为更易发生相关术后并发症以及获得较低的功能评分,因此他们认为术中植入异体腓骨能有效地增加头内翻型肱骨近端骨折的稳定性,从而获得更好的临床疗效。
在本研究中,锁定钢板结合异体腓骨组患者仅有1例患者在术后2周出现切口感染,而单纯锁定钢板组有4例患者出现相关术后并发症:3例螺钉穿出与1例肱骨头坏死,因样本数量有限无法进行相关统计学分析,但在数量上,锁定钢板结合异体腓骨组的并发症发生率要明显低于单纯锁定钢板组,这与其他相关研究相符[7-9,20]。术后1年,锁定钢板结合异体腓骨组颈干角改变要明显小于单纯锁定钢板组,表明髓内植入同种异体腓骨能有效地增加其对内翻应力的承受力。锁定钢板结合异体腓骨组Constant-Murley及DASH评分均明显高于单纯锁定钢板组,且差异均具有统计学意义,这与其他相关研究相符[15,20-22]。但在数值方面,本研究的功能评分均稍逊于Little等[7]的研究,可能与本研究的患者年龄较大有关。
本研究尚存一些不足:①作为一个回顾性临床研究具有一定的局限性;②样本量不够大,未能比较两组并发症在统计学上的差异;③随访时间不够长,尤其是肱骨头坏死需要更长的随访时间(3~5年)才能很好地诊断[23]。
结论:对于头内翻型肱骨近端骨折的治疗,锁定钢板结合异体腓骨能有效地增加术后骨折块的稳定性,减少术后颈干角的改变,降低术后并发症的发生率,提高术后的肩关节功能。此外,希望有相应的前瞻性随机对照研究进一步验证相关结果。
[1] Yang H, Li ZZ, Zhong F, et al. A prospective clinical study of proximal humerus fractures treated with a locking proximal humerus plate[J]. J Orthop Trauma, 2011, 25(1): 11-17.
[2] Helwig P, Bahrs C, Epple B, et al. Does fixed-angle plate osteosynthesis solve the problems of a fractured proximal humerus?A prospective series of 87 patients[J]. Acta Orthop,2009, 80(1): 92-96.
[3] Ricchetti ET, Warrender WJ, Abboud JA. Use of locking plates in the treatment of proximal humerus fractures[J]. J Shoulder Elbow Surg, 2010, 19(2 Suppl): 66-75.
[4] 吴晓明,蔡伟平,汪方,等.保守治疗肱骨近端外科颈骨折一例及文献回顾[J/CD].中华肩肘外科电子杂志,2014,2(1):45-49.
[5] Clavert P, Adam P, Bevort A, et al. Pitfalls and complications with locking plate for proximal humerus fracture[J]. J Shoulder Elbow Surg, 2010, 19(4): 489-494.
[6] Schnetzke M, Bockmeyer J, Porschke F, et al. Quality of reduction influences outcome after Locked-Plate fixation of proximal humeral Type-C fractures[J]. J Bone Joint Surg Am, 2016, 98(21):1777-1785.
[7] Little MT, Berkes MB, Schottel PC, et al. The impact of preoperative coronal plane deformity on proximal humerus fixation with endosteal augmentation[J]. J Orthop Trauma, 2014, 28(6):338-347.
[8] Gardner MJ, Boraiah S, Helfet DL, et al. Indirect medial reduction and strut support of proximal humerus fractures using an endosteal implant[J]. J Orthop Trauma, 2008, 22(3): 195-200.
[9] Neviaser AS, Hettrich CM, Beamer BS, et al. Endosteal strut augment reduces complications associated with proximal humeral locking plates[J]. Clin Orthop Relat Res, 2011, 469(12):3300-3306.
[10] Tan E, Lie D, Wong MK. Early outcomes of proximal humerus fracture fixation with locking plate and intramedullary fibular strut graft[J]. Orthopedics, 2014, 37(9): e822-e827.
[11] Chen H, Ji X, Gao Y, et al. Comparison of intramedullary fibular allograft with locking compression plate versus shoulder hemi-arthroplasty for repair of osteoporotic four-part proximal humerus fracture: Consecutive, prospective, controlled, and comparative study[J]. Orthop Traumatol Surg Res, 2016,102(3): 287-292.
[12] Panchal K, Jeong JJ, Park SE, et al. Clinical and radiological outcomes of unstable proximal humeral fractures treated with a locking plate and fibular strut allograft[J]. Int Orthop, 2016,40(3): 569-577.
[13] Chen H, Ji X, Zhang Q, et al. Clinical outcomes of allograft with locking compression plates for elderly four-part proximal humerus fractures[J]. J Orthop Surg Res, 2015, 10:114.
[14] Resch H, Tauber M, Neviaser RJ, et al. Classification of proximal humeral fractures based on a pathomorphologic analysis[J]. J Shoulder Elbow Surg, 2016, 25(3): 455-462.
[15] Solberg BD, Moon CN, Franco DP, et al. Locked plating of 3-and 4-part proximal humerus fractures in older patients:the effect of initial fracture pattern on outcome[J]. J Orthop Trauma,2009, 23(2): 113-119.
[16] Hardeman F, Bollars P, Donnelly M, et al. Predictive factors for functional outcome and failure in angular stable osteosynthesis of the proximal humerus[J]. Injury, 2012, 43(2): 153-158.
[17] Chandrappa MH, Hajibandeh S, Hajibandeh S. Postoperative outcomes of initial varus versus initial valgus proximal humerus fracture:A systematic review and meta-analysis[J]. J Clin Orthop Trauma, 2017, 8(1): 14-20.
[18] Mathison C, Chaudhary R, Beaupre L, et al. Biomechanical analysis of proximal humeral fixation using locking plate fixation with an intramedullary fibular allograft[J]. Clin Biomech (Bristol, Avon), 2010, 25(7): 642-646.
[19] Chow RM, Begum F, Beaupre LA, et al. Proximal humeral fracture fixation: locking plate construct +/- intramedullary fibular allograft[J]. J Shoulder Elbow Surg, 2012, 21(7):894-901.
[20] Matassi F, Angeloni R, Carulli C, et al. Locking plate and fibular allograft augmentation in unstable fractures of proximal humerus[J]. Injury, 2012, 43(11): 1939-1942.
[21] Siwach R, Singh R, Rohilla RK, et al. Internal fixation of proximal humeral fractures with locking proximal humeral plate(LPHP)in elderly patients with osteoporosis[J]. J Orthop Traumatol, 2008, 9(3): 149-153.
[22] Hinds RM, Garner MR, Tran WH, et al. Geriatric proximal humeral fracture patients show similar clinical outcomes to non-geriatric patients after osteosynthesis with endosteal fibular strut allograft augmentation[J]. J Shoulder Elbow Surg, 2015, 24(6): 889-896.
[23] Zirngibl B, Biber R, Bail HJ. Humeral head necrosis after proximal humeral nailing: what are the reasons for bad outcomes?[J]. Injury, 2016, 47(7): S10-S13.

