眶上外侧入路治疗前循环动脉瘤临床分析
邢振义 孙来广 郑 杰 张红赟 王 磊 范超勇 董剑锋
新乡市中心医院,河南 新乡 453000
颅内动脉瘤是常见的神经外科脑血管病,致死、致残率极高,在脑血管病中仅次于脑血栓形成和高血压脑出血,而在颅内动脉瘤中前循环动脉瘤占96.1%[1]。2005年HERNESNIEMI等[2]介绍采用眶上外侧入路夹闭前循环动脉瘤并逐步推广,以往多采用翼点入路[3]行前循环动脉瘤夹闭术。新乡市中心医院神经外科自2013年采用眶上外侧入路手术夹闭前循环动脉瘤,并与同期采用传统翼点入路手术病例进行对比,临床效果显著。
1 资料与方法
1.1一般资料本组患者全部以急性蛛网膜下腔出血起病,按照Hunt-Hess分级标准,共86例行眶上外侧入路手术,男46例,女40例,平均年龄52.5岁。其中Hunt-Hess分级Ⅰ~Ⅲ级50例,Ⅳ~Ⅴ级36例。回顾性统计2011—2012-12 40例行传统翼点入路手术患者,其中Hunt-Hess分级Ⅰ~Ⅲ级22例,Ⅳ~Ⅴ级18例。
1.2影像学资料及术前评估所有病例术前行头颅CT及CTA,必要时行DSA检查。2013—2016-10发现动脉瘤86例,根据动脉瘤的分布,前交通动脉瘤20个,大脑中动脉分叉部动脉瘤15个,M2 段22个,后交通动脉瘤29个。所有患者进行术前评估,其中Hunt-Hess分级Ⅰ~Ⅲ级积极进行手术,Ⅳ~Ⅴ级与患者家属沟通后行手术治疗。
1.3手术方法仰卧位,头部高于心脏水平,头略后仰,偏向对侧15°~30°,发迹内以额骨角突为中心,弧形切口(起自颧弓上方2~3 cm,向上弧形至中线,图1A)。皮下注射副肾盐水,切开皮肤及颞肌上1/3,剥离骨膜及颞肌附着处,翻开皮肌瓣,暴露颅骨。关键孔颅骨钻孔,骨瓣开颅,骨瓣约3 cm×4 cm,磨钻磨平额颞部骨缘(图1B)。弧形切开硬膜,悬吊于颅底方向,显微镜下抬起额叶底面,探查视神经,解剖视神经池、视交叉池及颈内动脉池,必要时打开终板池,充分释放脑脊液,充分锐性解剖松解视神经、颈内动脉周围蛛网膜,暴露出颈内动脉、颈内动脉分叉部、M1、A1等结构,显露策略取决于动脉瘤位置、指向等(图1C、D)。一般不需要打开侧裂池,大脑中动脉动脉瘤需要打开侧裂池。待脑组织自然退缩后,继续沿载瘤动脉寻找动脉瘤。控制载瘤动脉后解剖动脉瘤颈,根据瘤颈大小、动脉瘤指向等选择合适的动脉瘤夹,选择合适角度夹闭动脉瘤颈,夹闭后探查瘤颈及载瘤动脉看是否夹闭穿支及动脉瘤阻挡的血管,调整动脉瘤夹至夹闭完全且避开穿支血管。术后缝合硬膜骨瓣复位,分层关颅。
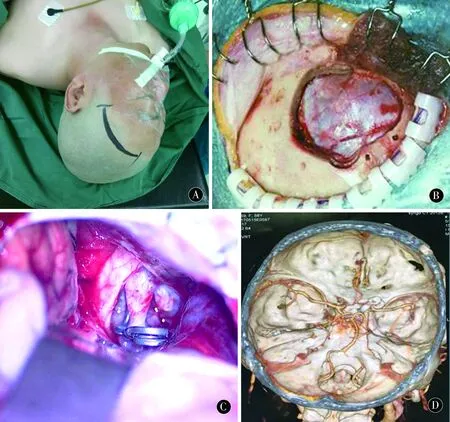
图1 A:手术切口:发迹内以额骨角突为中心,弧形切口;B:关键孔钻孔,骨瓣开颅,约3 cm×4 cm,磨钻磨平额颞部骨缘;C、D:术中显露视神经、颈内动脉、夹闭动脉瘤颈;术后CTA示,动脉瘤夹闭后消失
1.4术后评估术后评估GOS (Glasgow outcome score)评分。恢复良好:虽有轻度缺陷但可正常生活,GOS 5分;轻度残疾:能在保护下工作,GOS 4分;重度残疾:清醒,需要照料生活,GOS 3分;植物生存:GOS 2分;死亡:GOS 1分。其中GOS 4~5分为预后良好,1~3分为预后差。
1.5统计学方法运用SPSS 19.0统计学软件分析数据;正态性用Kolmogorov-Smirnov test进行检验,呈正态分布的连续变量2组间比较行t检验,呈非正态分布的连续变量2组间比较行Mann-Whitney检验,分类变量采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1手术时间对比眶上外侧入路平均手术时间,后交通动脉瘤时间约50 min,大脑中动脉瘤时间约55 min,前交通动脉瘤约75 min。翼点入路平均手术时间,后交通动脉瘤时间约80 min,大脑中动脉瘤约85 min,前交通动脉瘤约110 min。眶上外侧入路手术时间较翼点入路手术时间明显缩短(P<0.05)。
2.2出血量对比眶上外侧入路平均出血量约300 mL,翼点入路平均出血量约500 mL。
2.3术中显露对比眶上外侧入路术中可显露同侧颈内动脉,大脑中动脉M1、A1、A2,前交通动脉,对侧颈内动脉,大脑中动脉M1、A1、A2,同侧视神经视交叉及对侧视神经、终板等结构。翼点入路可显露同侧颈内动脉,大脑中动脉M1、A1、A2,前交通动脉,对侧颈内动脉,大脑中动脉M1、A1、A2,同侧视神经视交叉及对侧视神经、终板等结构。
2.4术后恢复情况Hunt-Hess分级Ⅰ~Ⅲ级的患者,经眶上外侧入路较传统翼点入路术后皮下积液、感染及术后颞肌萎缩发生率低,但差异无统计学意义(P>0.05)。Ⅳ~Ⅴ级患者病死率(或病残率)2组间差异无统计学意义(P>0.05)。
3 讨论
CHA等[4]首先将眶上外侧入路用于未破裂动脉瘤的治疗;有学者相继报道将其应用于颅内肿瘤及前循环破裂动脉瘤的治疗[5]。眶上外侧入路与经典翼点入路相比,外侧眶上入路更接近颅底,侵袭性更小,且方便快捷[6]。该入路采用一个较小的切口,摒弃多余面部深面分离,骨窗向颞部延伸范围也大大缩小。眶上外侧入路只切开颞肌前部,无需暴露面神经额支,术后不会出现颞肌萎缩和面神经额支损伤症状。无需离断颞浅动脉,减少术中失血保障颞肌及皮肤血供,无需处理蝶骨嵴,有效缩短开颅时间。
眶上外侧入路硬膜下分离的第一个目标为释放基底池脑脊液,首先显露视神经,打开视交叉池及颈动脉池释放脑脊液,使脑组织松弛以利于形成操作空间,本组病例中86例均为破裂动脉瘤,脑组织肿胀明显,大多数情况下基底池脑脊液释放并不顺畅,无法形成有效的操作空间,这是往往需要打开终板池或位于颈动脉和视神经之间的Liljequist膜进入脚间池释放更多脑脊液,除大脑中动脉瘤一般无需解剖侧裂池。脑组织松弛后可进行进一步操作。由颈内动脉开始寻找动脉瘤,后交通动脉瘤此时往往已经充分显露,可直接解剖瘤颈夹闭。由于脑脊液充分释放,脑组织自然退缩,有足够操作空间,前交通动脉瘤沿A1继续寻找,往往无需切除额底脑组织,即可充分显露前交通复合体及动脉瘤,在可完全控制双侧A1、A2情况下,根据动脉瘤大小、形状、指向选择合适动脉瘤夹进行夹闭。夹闭是注意避开穿支动脉,尤其是回返动脉,夹闭动脉瘤后切开动脉瘤体保证夹闭完全,同时反复翻看动脉瘤周围确保无误夹穿支动脉及无动脉瘤颈残留。对大脑中动脉瘤M1之后的动脉瘤需要解剖侧裂池,顺行解剖大脑中动脉,找到动脉瘤后常规解剖夹闭瘤颈。夹闭原则包括充分解剖出载瘤动脉以便需要时阻断,显露动脉瘤颈,而不必显露动脉瘤全貌,尤其是后交通动脉瘤顶往往与硬膜粘连,较易引发动脉瘤破裂出血,本组后交通动脉瘤术中破裂10例。前交通动脉瘤及大脑中动脉瘤较少出现破裂。破裂动脉瘤不论选择开颅夹闭或介入栓塞治疗,应尽早手术,以降低动脉瘤二次破裂出血风险。上述结果与国外报道一致[7-10]。多发动脉瘤手术治疗的关键在于正确判断责任动脉瘤[11-13],术前需充分阅读影像学资料,术中优先处理责任动脉瘤。脑积水是蛛网膜下腔出血后常见并发症之一[14-15]。脑池的位置及脑池积血的分布在动脉瘤性蛛网膜下腔出血后急性脑积水的发生中有重要作用,在无脑室积血时,脚间池、侧裂池的积血量越大,越容易发生急性脑积水[16-17]。因此,术中处理完动脉瘤后清除及冲洗脑池内积血对于预防脑积水有重要意义。
经纵裂入路手术治疗前循环动脉瘤,可以减少对额叶的牵拉,视野宽广,无需切除部分直回,血管穿支更易保留,尤其适用于瘤顶指向上方、后上方或复杂指向的动脉瘤[18]。但与眶上外侧入路相比,经纵裂入路有时会因额叶内侧面桥静脉损伤引起局部缺血水肿或出血,甚至影响嗅觉,部分患者会因额窦打开而增加感染的风险,且皮瓣范围大,创伤大。眶上锁孔技术为近年来应用较广泛的一种微创技术,与眶上外侧入路类似,但其视野更偏前,有时视野可被眉弓和隆起的眶顶遮挡,为增加暴露空间已有扩大骨窗范围的尝试[19],但增加了手术难度和时间。当遇到术中动脉瘤出血时,则较眶上外侧入路难度增加,特别是如果需要去骨瓣减压时,需要重新规划皮肤切口及骨窗。而眶上外侧入路只需延长切口扩大骨窗即可。近来已有内镜经鼻入路前循环动脉瘤夹闭术的报道[20-24],是一种有益的尝试。但该术式对术者技术水平要求高,用时长,以牺牲颅底的完整性带来外在美观,增加脑脊液漏或颅内感染的风险。
夹闭前需充分估计动脉瘤颈大小、指向、选择合适的动脉瘤夹,动脉瘤夹的长度一般为瘤颈宽度的1.5倍,夹闭时应循载瘤动脉走向,尽量避免垂直方向夹闭,因垂直夹闭会引起血管扭曲狭窄,影响载瘤动脉血流。有时夹闭动脉瘤后会有动脉瘤颈残留,需要更多动脉瘤夹进行补夹直至完全夹闭无瘤颈残余,同时避免多枚动脉瘤夹夹闭引起的动脉狭窄。
翼点入路往往需要先解剖侧裂池,需磨除较广范围的蝶骨嵴,不仅骨质缺损程度更大,而且开放蝶窦可能会导致脑脊液漏,严重者会出现颅内感染。但破裂动脉瘤脑组织往往肿胀明显,侧裂池内脑脊液很难释放,导致脑组织回缩不足,没有形成足够的操作空间,对脑组织牵拉过重,导致术后脑水肿、脑挫伤等,而且费时费力,分离侧裂池时不可避免损伤侧裂静脉,有时需要牺牲回流至蝶顶窦的桥静脉,这些操作也会引起脑组织静脉回流障碍从而引发脑水肿。
[1]HELLER R S,LAWLOR C M,HEDGES T R,et al.Neuroophthalmic effects of stenting across the ophthal-mic artery origin inthe treatment of intracranial aneurysms[J].J Neurosurg,2014,12l(1):18-23.
[2]HEMESNIEMI J,ISHII K,NIEMELA M,et al.Lateral supraorbital approach as an alternative to the classical pterional approach[J].Acta Neurochir Suppl,2015,94(3):17-21.
[3]郑鉴峰,郭宗铎,张晓冬,等.开颅夹闭术和血管内栓塞术治疗老年前交通动脉破裂动脉瘤的疗效对比分析[J].中国临床神经外科杂志,2016,21(8):150-151.
[4]CHA K C,HONG S C,KIM J S,et al.Comparison between lateral supraorbital approach and pterional approach in the surgical treatment of unruptured intracranial aneurysms[J].J Korean Neurosurg Soc,2012,51(6):334-337.
[5]殷义明,陈罡,王中,等.眶上外侧入路在鞍区肿瘤显微手术中的评估[J].中华医学杂志,2014,94(25):1 956-1 959.
[6]李红杰,李宏扬,王艳红,等.眶缘上外侧锁孔入路治疗大脑中动脉动脉瘤的疗效观察[J].中国实用神经疾病杂,2016,22(19):81-82.
[7]YEON-JU C H,WONSOO S,KI-S U P.Intradural Procedural Time to Assess Technical Difficulty of Superciliary Keyhole and Pterional Approaches for Unruptured Middle Cerebral Artery Aneurysms.Jaechan Park[J].J Korean Neurosurg Soc,2016,59(6):564-569.
[8]HUI W,CHUA C H,ZHUO-PENG Y,et al.On clipping of anterior communi-cating artery aneurysm via eyebrow-lateral keyhole approach[J].Int J Clin Exp Med,2015,8(11):21 114-21 121.
[9]JUN-YOUNG A,SUNG-TAE K,KI C H,et al.Superficial Temporal Artery-Sparing Mini-Pterional Approach for Cerebral Aneurysm Surgery[J].J Korean Neurosurg Soc,2017,60(1):8-14.
[10]YUHEE K,CHAN-JONG Y,CHEOL W P,et al.Modified Supraorbital Keyhole Approach to Anterior Circulation Aneurysms[J].J Cerebrovasc Endovasc Neurosurg,201618(1):5-11.
[11]束旭俊,孙正辉,武琛,等.颅内多发动脉瘤的手术治疗[J].中华外科杂志,2015,53(2):145-148.
[12]王吉锋.血管内介入栓塞术与血管外显微手术治疗颅内前循环破裂动脉瘤的疗效对比[J].社区医学杂志,2016,14(20):60-61.
[13]王玉贵,李朝晖,郭永川,等.眶上外侧入路与翼点入路显微手术治疗急性期前循环破裂动脉瘤的对比分析[J].中国临床神经外科杂志,2016,21(8):452-454.
[14]YANG T C,CHANG C H,LIU Y T,et al.Predictors of shunt-dependent chronic hydrocephalus after aneurysmal subarachnoid haemorrhage[J].Eur Neurol,2013,69(5):296-303.
[15]吴有志,罗良生,张健,等.前循环破裂动脉瘤伴脑内血肿的早期显微手术治疗[J].中国临床神经外科杂志,2016,21(6):376-377.
[16]彭世维,漆松涛,冯文峰,等.脑池及脑池积血在动脉瘤性蛛网膜下腔出血后急性脑积水发生中的作用[J].中华神经外科杂志,2015,31(7):697-701.
[17]张文波,赖湘,叶敏,等.高分级前循环破裂动脉瘤的早期手术治疗[J]中国微侵袭神经外科杂志,2015,20(6):267-268.
[18]刘晟,王勇.显微外科治疗前交通动脉动脉瘤入路选择及其影响因素的研究进展[J].中国脑血管病杂志,2013,10(1):48-51.
[19]马骏,乔冠群,李清泉,等.经眉弓-眶上入路手术夹闭前交通动脉瘤的临床疗效分析[J].临床神经外科杂志,2014,11(4):283-285.
[20]HEIFERMAN D M,SOMASUNDARAM A,ALVARADO A J,et al.The endonasal approach for treatment of cerebral aneurysms:a critical review of the literature[J].Clin Neurol Neurosurg,2015,134(2):91-97.
[21]SZENTIRMAI O,HONG Y,MASCARENHAS L,et al.Endoscopic endonasal clip ligation of cerebral aneurysms:an anatomical feasibility study and future directions[J].J Neurosurg,2016,124(2):463-468.
[22]LAI L T,MORGAN M K,DALGORF D,et al.Cadaveric study of the endoscopic endonasal transtubercular approach to the anterior communicating artery complex[J].J Clin Neurosci,2014,21(5):827-832.
[23]UNNITHAN A S,OMOFOYE O,LEMOS-RODRIGUEZ A M,et al.The Expanded Endoscopic Endonasal Approach to Anterior Communicating Artery Aneurysms:A Cadaveric Morphometric Study[J].World Neurosurg,2016,89:26-32.
[24]D'AVELLA E,DE NOTARIS M,ENSENAT J,et al.The extended endoscopic endonasal transplanum transtuberculum approach to the anterior communicating artery complex:anatomic study[J].Acta Neurochir(Wien),2015,157(9):1 495-1 503.

