院前通知对急性颅内大动脉闭塞患者取栓流程及疗效的影响
张圣,史宗杰,王振,刘芳,陈波,张凝远,徐天波,耿昱
据统计,我国每年因卒中死亡人数达170万,高居全国居民死因首位[1]。对于发病6 h以内的急性颅内大动脉闭塞患者,目前指南推荐行急诊取栓治疗[2-3]。
与静脉溶栓类似的是,在取栓治疗流程中,尽早达成再灌注仍然是改善预后的重要原因。自2015年我国启动卒中中心建设项目以来,越来越多急性颅内大动脉闭塞患者在静脉溶栓后通过转院的方式从当地医院或者初级卒中中心转运至上级的综合卒中中心进行取栓治疗。国外的最新研究认为,转院会造成严重的治疗延迟并可能导致取栓后预后差。在该研究中,转院组较直接到院组的发病-再灌注的时间(onset-to-reperfusion time,ORT)明显较长(311.5 minvs202.0 min,P<0.001),预后良好比例较低(52.2%vs60.0%,P=0.02)[4]。然而另一项研究表明,转运到院和直接到院取栓的两组间预后比较差异无统计学意义[5],但是该研究中ORT较前一项研究明显较短(两组的平均ORT分别为297 min和240 min)。这提示转运模式本身可能不是造成预后差的关键原因,而在于ORT。
目前针对缩短ORT措施的研究较少。但近年在静脉溶栓的相关研究中发现,院前通知能够有效缩短入院-静脉溶栓时间(doorto-needle time,DNT)和发病-静脉溶栓时间(onset-to-needle time,ONT),从而提高该地区的静脉溶栓率并改善卒中预后[6]。因此提示在ORT中对到院-再灌注时间(door-toreperfusion time,DRT)进行管理改进可能是切实可行的。但是,院前通知在取栓患者中的影响作用尚不明确。因此本研究假设,院前通知可以加快取栓患者的院内流程并改善远期预后。
1 对象与方法
1.1 研究对象 回顾性分析在浙江省人民医院取栓数据库中2015年1月-2016年12月前瞻性收集的123例急性前循环大血管闭塞取栓患者。纳入标准:①静脉溶栓桥接取栓患者:静脉溶栓在发病-入院时间(onset-to-door time,ODT)4.5 h内完成,发病-穿刺时间(onset-topuncture time,OPT)控制在6 h以内;直接取栓患者发病到穿刺时间<6 h;②取栓术前完成头颅计算机断层扫描血管成像(computed tomography angiography,CTA);③头颅CTA提示颅内大动脉闭塞,包括颈内动脉和大脑中动脉M1段。排除标准:①本次发病前改良Rankin量表(modified Rankin Scale,mRS)≥2分;②缺少术后3个月随访。收集患者的一般特征、临床表现、实验室检查及影像学资料。
本研究经浙江省人民医院伦理委员会批准,所有患者均知情同意并签署知情同意书。
1.2 院前通知 院前通知定义为本中心溶栓小组接收到当地医院在患者转运之前的电话告知。当地医院是指距离我中心直径车程2 h以内的周边县市级医院。在接到院前通知后,我中心启动相应的院内准备流程,包括:①直接向随车医生或患者家属明确预计到院时间,同时了解患者当下病情严重程度,院前是否完成静脉溶栓,体重,并排除静脉溶栓和取栓禁忌证;②通知介入医生到达介入室或直接备台;③通知麻醉师、介入技师和护士到位;④预通知影像科医生;⑤急诊抢救室预通知,抽血护士预备,并保障溶栓取栓备用床位;⑥如院前未进行静脉溶栓,提前从急诊药房调取重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,rt-PA)。
在患者到达我中心急诊后,患者将直接转移至备用床位,护士抽血后直接转运至计算机断层扫描(computed tomography,CT)室进行扫描。CT扫描完成后排除颅内出血,回到急诊抢救室根据体重给予rt-PA。rt-PA给药的同时完善CTA评估后直接转至介入室,准备取栓手术。如患者在当地医院已完成静脉溶栓,则在到院后完善抽血和影像学检查,并在CTA评估结束后即转至介入室。
1.3 时间追踪质控管理 自2015年1月起,在浙江省人民医院启动院内溶栓和取栓全程时间追踪,并实时填写时间追踪表。时间追踪的主要内容为:①实时记录流程中各时间点和影响各时程长度的原因,流程中的时间记录点为患者起病时间、到达急诊时间、患者开始CT扫描时间、溶栓首剂时间、进入介入室时间、股动脉穿刺时间、达到再灌注时间。②计算各段时长,结合各时段标准评估流程的顺畅程度计算各分段时长。③根据定期评估结果,发掘影响DRT的因素,通过阶段性质量管理循环(plan-design-check-act,PDCA)对暴露因素进行干预以优化整个院内流程。
1.4 影像学检查及参数
1.4.1 CT扫描 所有病例均采用Toshiba Aquilion One 320排容积CT扫描仪进行扫描,扫描序列包括CT平扫和CTA(低剂量减影法颅内动脉成像)。CT平扫参数:管电压120 kV,管电流320 mA,连续的5 mm轴位片,采集时间7 s。CTA扫描参数:管电压80 kV,管电流200 mA(100 mA),层厚0.5 mm,视场180 mm。将扫描图像传入Vitreafx工作站进行容积再现法(volume rendering,VR)及最大密度投影法(maximum intensity projection,MIP)等三维后处理后,进行血管分析。
1.4.2 数字减影血管造影 取栓过程中的数字减影血管造影(digital subtraction angiography,DSA)检查序列包括各动脉造影正侧位(荷兰飞利浦公司)。扫描参数:曝光为自动调节,延迟0.5 s开始以6帧/秒的速率采集动脉期、脑实质期和静脉期图像。
1.5 治疗方法 对发病4.5 h之内且无溶栓禁忌证的颅内大动脉闭塞患者进行静脉溶栓桥接取栓治疗,对于有溶栓禁忌证者直接取栓治疗。发病4.5~6 h者直接取栓治疗。
静脉溶栓:选用德国勃林格英格翰国际公司生产的rt-PA,为规格50毫克/支和20毫克/支的干粉制剂。溶栓剂量按照指南规定的0.9 mg/kg,最大剂量90 mg,首剂为10%静脉推注,剩余90%微泵注射。
支架取栓:患者平卧位,局部麻醉后,采用Seldinger技术穿刺右侧股动脉,置入7F导管鞘。通过全脑血管造影检查,如果造影中发现责任动脉未再通,则采用SolitaireTMFR血流重建装置(美敦力公司,美国)取栓。一根支架取栓最多不超过5次。术后注意护理,密切观察,避免手术相关并发症发生,治疗后24 h抗栓治疗同静脉溶栓组。
1.6 研究终点
1.6.1 达到再灌注 根据《中国缺血性脑卒中血管内治疗指导规范》中推荐的脑梗死溶栓分级(thrombolysis in cerebral infarction,TICI)灌注分级标准评定再灌注[7]。达到再灌注定义为TICI≥2b级。
1.6.2 出血转化的评估 由溶栓后24 h内复查的CT影像评估出血转化。症状性出血定义为24 h内引起神经系统功能恶化[美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分升高4分及以上]的出血[8]。
1.6.3 神经功能评定 入院时和出院时评定NIHSS,溶栓后3个月评定mRS。将mRS≤3分定义为预后良好,mRS 4~6分定义为预后不良[9]。
1.7 统计学处理 应用SPSS 19.0统计学软件,计量资料均符合正态分布,以()表示,多组间资料比较采用单因素方差分析或非参数检验,两组间资料比较采用独立样本t检验或非参数检验,计数资料采用χ2检验或Fisher精确检验。各因素间相关性分析采用Spearman检验,单因素分析中P<0.05的变量纳入二元Logistic回归分析以明确各因变量的独立相关因素。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 共123例患者纳入分析,平均年龄(70.6±12.5)岁,其中54例(43.9%)为女性,基线NIHSS的中位数为22分(四分位数间距16~26分)。在123例患者中,共57例(46.3%)患者在转运到达前进行了院前通知,其中5例(5/57,8.8%)在院前完成静脉溶栓。取栓后有100例(81.3%)患者达到再灌注,发病3个月后共51例(41.5%)患者预后良好。
2.2 院前通知独立影响DRT 根据是否院前通知将患者分为两组。与非院前通知组患者相比,院前通知组患者的ORT显著较长(P=0.031)。院前通知组的ODT较长而DRT较短(P<0.05)。在DRT的各个时间段的单因素比较显示,院前通知组的到院至开始影像扫描时间(door-to-imaging time,DIT)、影像扫描至进入介入室时间(imaging-to-room time,IRT)和进入介入室至开始穿刺时间(roomto-puncture time,RPT)均缩短(P<0.05),到院至穿刺时间(door-to-puncture time,DPT)≤120 min的比例较高(88.9%vs47.4%,χ2=25.806,P<0.001),仅穿刺至再灌注时间(puncture-to-reperfusion time,PRT)较非院前通知组差异无统计学意义(P=0.563)(表1)。
亚组分析结果显示,无论在非院前通知组(n=49)还是院前通知组(n=51),术前溶栓与非溶栓者的DRT比较差异均无统计学意义(非院前通知组:t=-0.788,P=0.434;院前通知组:t=-0.458,P=0.649)。剔除院前溶栓者(n=5)后,与术前未溶栓者相比,院内溶栓者的DRT仍无显著性差异[(150.8±50.2)minvs(133.4±33.5)min,t=-1.364,P=0.173]。而在术前溶栓者中(n=47),院前通知者的DRT明显较短(t=3.450,P=0.001)。其中,院前通知联合院前溶栓者的DRT较院内溶栓的患者更短[(109.6±25.2)minvs(150.8±50.2)min,t=1.720,P=0.045]。
2.3 院前通知患者的临床特征 与非院前通知组患者相比,院前通知组患者数量随质控阶段而逐渐增多,基线Alberta卒中项目早期CT评分(Alberta Stroke Program Early CT Score,ASPECTS)≥6分比例较低,既往服用抗血小板药物治疗的比例以及在工作时间(8:00 am~5:00 pm)到院的比例较低(P<0.05)。排除未再通的患者后(n=23),院前通知仍然与上述因素显著相关(P<0.05)。院前通知与非院前通知患者相比,3个月预后良好比例差异皆无统计学意义(总体:45.6%vs37.9%,χ2=0.754,P=0.385;达到再灌注组:51.1%vs47.3%,χ2=0.146,P=0.702)(表2)。

表1 院前通知对发病至再灌注时间及其各段时长的影响
2.4 院前通知对远期预后的影响 单因素分析显示,在取栓后达到再灌注的人群中(n=100),与3个月预后不良的患者相比,预后良好者的基线ASPECT评分更高[8(6~10)分vs7(3~9)分,Z=-2.243,P=0.046],术前接受静脉溶栓比例更高(55.6%vs36.4%,χ2=3.683,P=0.043),高血压比例较低(60.0%vs80.0%,χ2=4.808,P=0.028)。
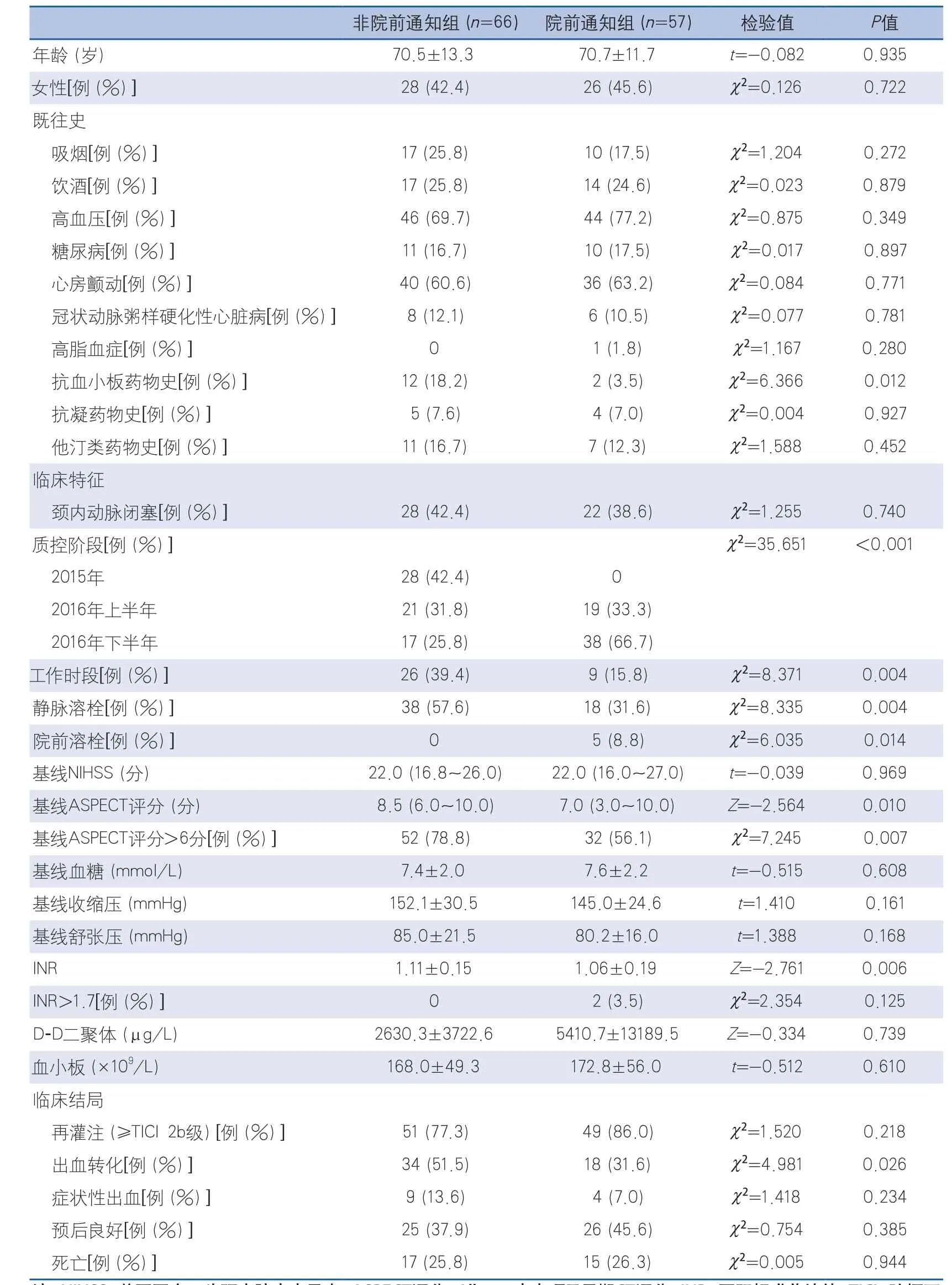
表2 非院前通知组和院前通知组间基线临床特征和预后的单因素比较
多因素回归分析显示,在术后达到再灌注的人群中,术前进行静脉溶栓[优势比(odds ratio,OR)=2.774,95%可信区间(confidence interval,CI)1.152~6.682,P=0.023]、合并高血压(OR=0.298,95%CI0.113~0.787,P=0.015)以及基线ASPECT评分(OR=1.196,95%CI1.037~1.379,P=0.014)是3个月预后良好的独立影响因素。在模型中纳入院前通知这一因素后,结果显示院前通知不是影响3个月预后良好的独立因素(OR=2.586,95%CI0.969~6.900,P=0.058),但院前通知联合术前静脉溶栓是影响3个月预后良好的独立因素,其影响程度是单纯术前进行静脉溶栓的2.7倍(OR=7.662,95%CI1.803~32.555,P=0.006)(表3)。
3 讨论
本研究证实院前通知能够有效缩短DRT。与未进行院前通知相比,院前通知的主要作用在于能够缩短股动脉穿刺之前的各段时间。本次研究显示,在取栓后达到再灌注的人群中,术前进行静脉溶栓能够使取栓者获益,而术前静脉溶栓联合院前通知将使该获益增加2.7倍。
院内延误一直是导致预后不良的重要因素,而加快院内流程是改善卒中患者预后的必要措施。院前通知对血管内治疗流程中DRT的缩减作用在既往文献中鲜有报道。Chung-Huan Sun等[10]的研究显示,缩短DPT是血管内治疗中减少院内延误的关键,而Brijesh P. Mehta等[11]的研究显示,在患者到院后进行评估时便通知介入和麻醉医生到位是缩短DPT的有效措施。与该结果类似的是,本研究中院前通知缩短DRT的作用机制包括预通知介入和麻醉医生到位,从而缩短DPT的各个环节。虽然总体人群中DPT≤2 h的比例为68.3%,但通过院前通知这一措施,DPT控制在2 h内的比例达到88.9%,较非院前通知组高近1倍。但是,两组间PRT差异无统计学意义,提示两组患者在取栓过程中无时间偏倚。因此,院前通知是加快综合卒中中心院内流程的有效措施。
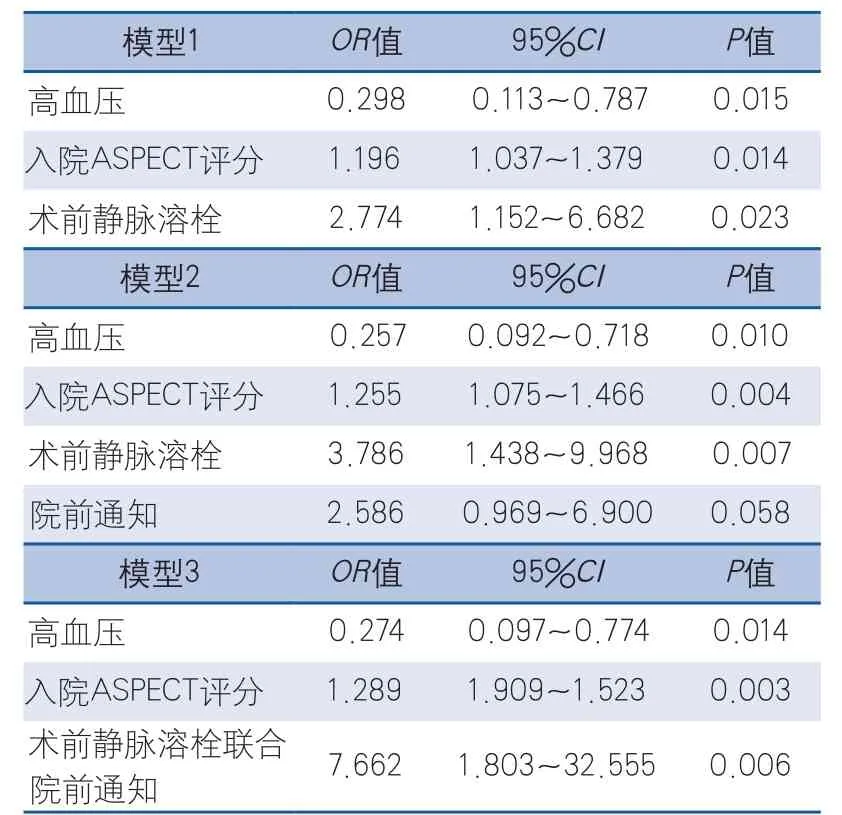
表3 3个月预后良好的多因素分析
尽管院前通知能够有效缩短DRT,院前通知对取栓的远期预后没有独立影响作用。目前为止尚无院前通知能够独立影响取栓患者预后的报道,但是在既往静脉溶栓研究中发现,院前通知通过120急救车预通知使院内各相关部门就位,从而缩短院内延误而改善静脉溶栓患者预后[6]。在其研究中,院前通知的患者与非院前通知的患者相比,ODT与ONT差异无统计学意义。但是在本研究中,院前通知组的ODT与ORT明显较非院前通知组长。因此,研究人群不同和人群特征差异可能导致了本研究中院前通知对取栓远期预后无独立影响的结果。另外,院前通知的患者在基线临床特征上与直接到院治疗的人群存在差异,也可能是导致该结果的原因之一。
本研究还发现,院前通知与非院前通知两组间3个月远期预后良好比例差异无统计学意义,该研究结果与国际上最新发表的研究结果一致[5,12],同时提示对于急性颅内大动脉闭塞患者,尽管转运过程会造成发病至到达具有取栓资质的中心时间延长,但争取在发病6 h内到达并迅速启动取栓,患者将仍然有机会得到与直接到院治疗者相当的获益。值得注意的是,本研究还发现院前通知联合术前静脉溶栓比单纯术前静脉溶栓获益的概率增加2.7倍,提示在区域性卒中急救网络建设中,院前通知联合术前静脉溶栓是较单纯术前静脉溶栓更优的模式。其优势在于,在采用静脉溶栓桥接取栓模式以改进预后的同时,院前通知组较非院前通知组进一步缩短DRT,因此能够缩短ORT,从而增加临床获益。
本研究发现,与院内溶栓患者相比,到达本中心之前完成静脉溶栓者的院内流程耗时更短,提示院前溶栓是减少桥接取栓者院内延误的更优模式。尽管目前尚无研究明确取栓患者中静脉溶栓启动的时间是否对远期预后有影响,但在既往静脉溶栓的研究中已经明确,越早溶栓越早获益。此外已有研究指出,在就近医院先完成静脉溶栓是避免长时间转运造成治疗延迟的理由之一[13-14]。Man-Seok Park等[15]研究也显示,在当地医院进行rt-PA静脉溶栓后并快速转运到高级卒中中心进行血管内治疗是安全而有效的。但是,Matthew S.w. Milne等[16]的研究发现,从初级卒中中心转运到高级卒中中心的距离和时间仍然对预后有重要影响。目前我中心的院前溶栓患者ODT很长,造成最终ORT延长,具体原因在于缺乏数据而无法追溯,提示对初级卒中中心和120转运流程加强时间管理和流程改进是未来优化区域性卒中急救网络流程的目标。
该研究为回顾性的小样本量分析。除此之外还存在以下局限性:①未能完全记录所有通过院前通知转运过来的患者信息。该情况会导致在分析院前通知的影响作用时存在偏倚。比如,由于部分院前进行静脉溶栓的患者在到达本中心时检查头颅CTA发现已经再通,因此这一人群没有被纳入该研究,从而可能低估院前静脉溶栓合并院前通知对临床结局的影响作用。②对于转诊的患者未能对到达本中心之前的各段流程进行时间追踪,未来将对这部分数据进行进一步收集和分析。③虽然目前结果已知院前通知能够改进到院至穿刺前的时间,但没有记录介入医师以及其他各个岗位人员接到通知和最终到位时间,获取该数据将有助于进一步明确院前通知的作用机制。
本研究首次在国内的取栓人群中证实,院前通知能够缩短DRT。与未进行院前通知的患者相比,院前通知的主要作用在于能够缩短股动脉穿刺之前的各段时间。静脉溶栓桥接取栓的模式较直接取栓模式更容易从再灌注治疗中获益,而桥接模式联合院前通知将使该获益概率增加2.7倍。
[1] LIU L,WANG D,WONG K S,et al. Stroke and stroke care in China:huge burden,signi ficant workload,and a national priority[J]. Stroke,2011,42(12):3651-3654.
[2] CHEN C J,DING D,STARKE R M,et al.Endovascular vs medical management of acute ischemic stroke[J]. Neurology,2015,85(22):1980-1990.
[3] WARDLAW J M,DENNIS M S. Thrombectomy for acute ischemic stroke[J]. JAMA,2015,314(17):1803-1805.
[4] FROEHLER M T,SAVER J L,ZAIDAT O O,et al. Interhospital transfer before thrombectomy is associated with delayed treatment and worse outcome in the STRATIS registry(systematic evaluation of patients treated with neurothrombectomy devices for acute ischemic stroke)[J]. Circulation,2017,136(24):2311-2321.
[5] GERSCHENFELD G,MURESAN I P,BLANC R,et al. Two paradigms for endovascular thrombectomy after intravenous thrombolysis for acute ischemic stroke[J]. JAMA Neurol,2017,74(5):549-556.
[6] ZHANG S,ZHANG J,ZHANG M,et al.Prehospital noti fication procedure improves stroke outcome by shortening onset to needle time in Chinese urban area[J/OL]. A&D. http://www.aginganddisease.org/EN/10.14336/AD.2017.0601
[7] DARGAZANLI C,CONSOLI A,BARRAL M,et al. Impact of modi fied TICI 3 versus modi fied TICI 2b reperfusion score to predict good outcome following endovascular therapy[J]. AJNR Am J Neuroradiol,2017,38(1):90-96.
[8] HACKE W,KASTE M,FIESCHI C,et al.Randomised double-blind placebo-controlled trial of thrombolytic therapy with intravenous alteplase in acute ischaemic stroke(ECASS Ⅱ).Second European-Australasian Acute Stroke Study Investigators[J]. Lancet,1998,352(9136):1245-1251.
[9] SPRÜGEL M I,KURAMATSU J B,GERNER S T,et al. Presence of concomitant systemic cancer is not associated with worse functional long-term outcome in patients with intracerebral hemorrhage[J].Cerebrovasc Dis,2017,44(3-4):186-194.
[10] SUN C H,RIBO M,GOYAL M,et al. Doorto-puncture:a practical metric for capturing and enhancing system processes associated with endovascular stroke care,preliminary results from the rapid reperfusion registry[J/OL]. J Am Heart Assoc,2014,3(2):e000859. https://doi.org/10.1161/JAHA.114.000859
[11] MEHTA B P,LESLIE-MAZWI T M,CHANDRA R V,et al. Reducing door-to-puncture times for intraarterial stroke therapy:a pilot quality improvement project[J]. J Am Heart Assoc,2014,3(6):e000963.https://doi.org/10.1161/JAHA.114.000963
[12] ABILLEIRA S,RIBERA A,CARDONA P,et al.Outcomes after direct thrombectomy or combined intravenous and endovascular treatment are not different[J]. Stroke,2017,48(2):375-378.
[13] SMITH E E,SCHWAMM L H. Endovascular clot retrieval therapy:implications for the organization of stroke systems of care in North America[J]. Stroke,2015,46(6):1462-1467.
[14] KODANKANDATH T V,WRIGHT P,POWER P M,et al. Improving transfer times for acute ischemic stroke patients to a comprehensive stroke center[J]. J Stroke Cerebrovasc Dis,2017,26(1):192-195.
[15] PARK M S,KIM J T,YOON W,et al. Intra-arterial thrombolysis after full-dose intravenous tPA via the "Drip and Ship" approach in patients with acute ischemic stroke:preliminary report[J]. Chonnam Med J,2011,47(2):99-103.
[16] MILNE M S,HOLODINSKY J K,HILL M D,et al. Drip 'n ship versus mothership for endovascular treatment:modeling the best transportation options for optimal outcomes[J]. Stroke,2017,48(3):791-794.

