多发性大动脉炎误诊为病毒性脑炎1例
王炳雷,郑嘉华,岳赞,边鑫,沈建华,李艳,王惠娟
1 病例介绍
患者女性,23岁,因头痛头晕7 d、恶心呕吐3 d伴发作性抽搐2 d于2016年12月1日入院。患者于入院前7 d着凉后突然出现头痛头晕,头痛呈持续性,时轻时重,以头后部及两侧为著,无恶心、呕吐、无视物不清及听力下降,自行口服感冒胶囊,未见明显好转,3 d前出现恶心、呕吐,非喷射性,呕吐物为胃内容物;2 d前出现抽搐发作,表现为口唇张开,双上肢屈曲,伴意识不清,呼之不应,无大小便失禁,持续约5~6 min可缓解,遂就诊于我院急诊,行脑电图示:广泛轻度异常。血常规:白细胞计数21.0×109/L,中性粒细胞百分率89.0%,淋巴细胞百分率12.0%,嗜酸性粒细胞百分率0.1%,肝肾功能未见明显异常。血沉45 mm/h,C反应蛋白22.3 mg/L,以“中枢神经系统感染,病毒性脑炎”收入神经内科。
既往史:肺结核病史3年,2013-2014年于结核病医院接受正规治疗,否认高血压、糖尿病、冠心病等病史。无吸烟及饮酒史。
入院查体:体格检查:体温36.9℃,脉搏80次/分,呼吸20次/分,血压157/89 mmHg(右上臂),一般内科系统检查未见明显异常。神经系统查体:神志清楚,痛苦面容,言语清晰,对答切题,双侧瞳孔等圆等大,直径3 mm,对光反射灵敏,眼球各方向运动正常,无眼震。双侧额纹、鼻唇沟对称。伸舌居中。四肢肌力Ⅴ级,四肢肌张力正常,双侧腱反射对称,双侧指鼻试验稳准。感觉系统检查无异常。双侧病理征未引出。颈软,脑膜刺激征(-)。Brudzinski、Kernig征阴性。
辅助检查:血常规(2016-11-30):白细胞计数21.0×109/L,中性粒细胞百分率89.0%,淋巴细胞百分率12.0%,嗜酸性粒细胞百分率0.1%,肝肾功未见明显异常。血沉(2016-11-30):45 mm/h,C反应蛋白:22.3 mg/L。脑电图(2016-11-30):广泛轻度异常。头颅磁共振(2016-11-30):未见明显异常(图1)。
入院诊断:
中枢神经系统感染
病毒性脑炎?
陈旧性肺结核
高血压?
诊疗经过:本例患者为青年女性,以头痛、恶心、呕吐、癫痫为主要症状,且入院前有“受凉”的诱因,C反应蛋白及血沉升高,血常规白细胞增高明显,惯性思维指向中枢神经系统感染,遂给予更昔洛韦、喜炎平抗病毒,甘露醇、甘油果糖脱水降颅压,奥拉西坦、脑苷肌肽营养神经等治疗。入院第2天行腰椎穿刺术检查,脑脊液压力195 mmHg,脑脊液细胞总数8.00×106/L,白细胞1.00×106/L,氯化物121.3 mmol/L,葡萄糖3.42 mmol/L,蛋白0.10 g/L。脑脊液细胞学未见明显异常。脑脊液抗酸染色:阴性。患者曾有癫痫发作,行视频脑电图检查,可见癫痫波,给予丙戊酸钠抗癫痫治疗。于2016年12月8日行头颅对比增强磁共振静脉造影(contrast-enhanced magnetic venography,CE-MRV)检查,结果未见异常。复查腰椎穿刺术:脑脊液压力为110 mm H2O,脑脊液细胞总数3.00×106/L,未见白细胞,氯化物121.8 mmol/L,葡萄糖4.20 mmol/L,蛋白0.10 g/L。脑脊液细胞学未见异常。脑脊液自身免疫脑炎相关抗体(抗NMDA、AMPA1、AMPA2、Casper2、GABA2、Hu、Yo、Ri):阴性。脑脊液病毒系列:阴性。经治疗后,恶心、呕吐症状较前稍好转,准备出院。患者于2016年12月15日无明显诱因出现头痛、恶心、呕吐症状加重。复查血常规(2016-12-15):白细胞计数11.66×109/L,中性粒细胞百分率85.7%,淋巴细胞百分率12.3%,单核细胞百分率1.9%,中性粒细胞绝对值10×109/L。血沉(2016-12-15)28 mm/h,C反应蛋白8.0 mg/L,未见明显异常。考虑到病情变化可能与肺结核所致结核性脑膜炎相关,特请胸科医院医师会诊,结合患者2013、2014年于胸科医院住院情况及出院后规律服用抗结核药物,目前考虑肺结核稳定,故结核性脑膜炎可除外。此时,患者头痛加重、频繁呕吐,且经抗病毒、脱水降颅压治疗未见明显效果,诊断方向一度陷入僵局。后行颈部血管超声检查(2016-12-16):双侧颈总动脉内膜弥漫对称性增厚,符合多发性大动脉炎(头臂干型);双侧颈内动脉内膜未见异常。无名动脉及右侧锁骨下动脉内中膜增厚,符合多发性大动脉炎(头臂干型);左侧锁骨下动脉中远段管腔纤细,频谱异常,建议进一步检查除外起始部狭窄,双侧椎动脉结构及血流未见异常。此时,似乎找到了蛛丝马迹,诊断思维开始转向多发性大动脉炎。行颅+颈+上胸动脉电子计算机断层扫描血管成像(computed tomography angiography,CTA)(2016-12-19):头臂干、两侧颈总动脉、左侧锁骨下动脉近段管壁弥漫性增厚,考虑动脉炎可能(图2)。

图1 患者入院时头颅磁共振T1相
此时患者血压右上臂165/100 mmHg,左上臂90/55 mmHg,触诊左侧桡动脉,脉搏微弱,听诊可闻及腹部血管杂音。患者右上臂血压增高明显,考虑到可能与肾动脉狭窄有关,遂行双肾及肾动脉B超(2016-12-19):①左侧肾动脉起始段重度狭窄;②右肾动脉阻力指数增高,双肾上腺未见占位病变。至此,患者可明确诊断为多发性大动脉炎活动期。遂给予甲泼尼龙琥珀酸钠(500 mg/d,3 d减半)冲击治疗,同时给予乌拉地尔持续泵点控制血压。患者应用激素及控制血压治疗后,病情显著变化,头痛、恶心、呕吐明显好转。免疫风湿科建议加用免疫抑制剂环磷酰胺,家属暂不同意应用免疫抑制剂。激素治疗1周后,患者未诉头晕、头痛,恶心呕吐等不适,遂于2016年12月29日出院。出院后继续口服泼尼松片、硫酸羟氯喹、硝苯地平控释片、丙戊酸钠片,并建议免疫风湿科随诊。
最终诊断:
多发性大动脉炎(活动期)
高血压2级(极高危分层)
陈旧性肺结核
痫性发作
2 讨论
多发性大动脉炎(takayasu arteritis,TKA)是一种慢性进行性、自身免疫性、累及大血管的血管炎症。主要累及主动脉及其主要分支,如锁骨下动脉、颈动脉、肾动脉和肺动脉等大血管,受累血管会出现狭窄、闭塞,相应供血部位出现缺血的表现。本病为不可逆疾病,且持续进展,对患者的生命安全造成潜在的威胁。TKA确切发病机制至今尚未明确,国内外文献一致认为此病与感染后的免疫因素相关,特别是结核分枝杆菌、链球菌、病毒感染相关。据报道,此病在亚洲有较高的发病率,且多见于女性,发病年龄通常<50岁[1-3]。本例患者既往肺结核病史,可能与结核杆菌感染引起自身免疫因素介导的血管病变有关[4]。对于TKA的诊断仍广泛采用的是1990年美国风湿病学会(American College of Rheumatology,ACR)标准[5]。TKA依据病变累及血管部位不同,可分为头臂动脉型、胸腹主动脉型、广泛型及肺动脉型,其中以头臂动脉型发病率最高,其次是胸腹主动脉型[6]。本例患者病变累及头臂动脉及肾动脉,应属于广泛型。这种系统性的血管炎,其发病病程可呈多种多样。急性活动期,症状多不典型,可出现高血压、头痛、发热、肌肉疼痛、关节疼痛、盗汗等,正因为早期不典型的临床表现,并缺少特异性的实验室检查,在这一时期,疾病经常被忽视、误诊。疾病活动期诊断标准:①非特异性临床表现,如发热、肌肉酸痛(无其他原因可以解释);②红细胞沉降率增快;③出现缺血及血管炎的表现,如肢体跛行、脉搏减弱或消失、动脉杂音、上肢或下肢血压不对称;④典型的血管造影表现。本例患者以头痛、恶心、呕吐、癫痫为主要症状,且入院前有“受凉”的诱因,患者C反应蛋白及血沉升高,且血常规白细胞增高明显,临床表现无特异性,惯性思维指向中枢神经系统感染。但对此诊断,医生也不无怀疑:患者无发热,两次腰椎穿刺术均未发现明显异常,且经抗病毒、脱水降颅压效果不佳,中枢神经系统感染证据并不充分。现回顾患者的诊疗经过,由于对查体的疏忽,入院时只测量了单侧上肢血压,而未测量四肢血压及检查脉搏情况,亦未仔细听诊血管杂音,遗漏了最有力的诊断证据,从而误导诊断方向,在影像学结果出来后才确诊为多发性大动脉炎,这样就延误了诊断与治疗的时机。患者在病情反复时,白细胞增高,C反应蛋白及血沉均在正常范围,似乎并不符合多发
性大动脉炎活动期实验室的检查结果。以往普遍认为C反应蛋白升高及血沉增快可以反映疾病活动期,但C反应蛋白及血沉正常亦不能排除TKA活动期[7]。目前尚未有特异性的实验室及影像学检查来确定疾病是否处于活动期。临床上判断疾病活动期应综合各种非特异性的炎症指标和疾病的非典型症状综合分析。有研究发现血清胆红素水平是独立于血沉及C反应蛋白之外的与TKA关系密切的一项指标。血清胆红素浓度水平与免疫风湿病有着显著的联系,包括系统性红斑狼疮、多肌炎、风湿性动脉炎。有研究证明,疾病活动期患者血清胆红素水平明显低于非活动期患者,且疾病活动期患者经过激素治疗后,血清胆红素水平有上升的趋势[8]。本例患者临床症状可能由TKA导致大血管病变所致的高血压脑病引起,亦可能由免疫因素介导的小血管炎症所致。尽管实验室检查未能明确提示疾病处于活动期,亦不能简单地、惯性思维诊断为中枢神经系统感染。
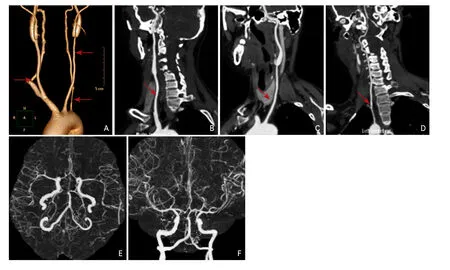
图2 颅+颈+上胸动脉电子计算机断层扫描血管成像
对多发性大动脉炎主要是免疫治疗。包括活动期给予糖皮质激素治疗,必要时给予免疫抑制剂,并应该积极进行降压、改善循环、保护脏器等综合治疗。有研究表明,肿瘤坏死因子抑制剂可以减少血管的损害,改善预后,获得较高的持续缓解率。然而,仍有一些患者出现新的损害部位,最后随访时,患者仍处于TKA活动期[9]。另有研究证明,妥珠单抗对于控制难治性、复发性TKA的活动期,可能会收到良好效果,同时亦可能是类固醇激素的替代药物。如果联合免疫抑制剂(如麦考酚酯)治疗,当停用妥珠单抗时,亦可维持其药物效果[10]。慢性静止期治疗:如无明显并发症,可随访观察,并应用激素及免疫抑制剂,防止复发。若阻塞症状严重影响功能者,可行介入、人工血管重建术及相应的外科手术治疗,效果较好[11]。本例患者确诊后,经糖皮质激素冲击、降压治疗后,病情明显好转。患者出院后仍口服硫酸羟氯喹及甲泼尼龙片,出院3个月后随访,患者一般情况良好。
总结本例患者诊疗心得,对于TKA,尤其是TKA疾病活动期的诊断,临床工作者要高度警惕。不应该过度依赖大型仪器及实验室检查,应结合临床表现,详细询问病史,仔细查体,并结合实验室及影像学检查结果。对于血压升高的年轻人,应积极寻找原发病,要测量双侧及四肢血压,同时考虑到TKA的可能,查体听诊时需注意有无血管杂音,注意脉搏及颈动脉搏动的强弱,早期诊断、及时治疗是提高治疗效果及预后转归的关键,不能误入惯性思维的陷阱。
[1] JENNETTE J C,FALK R J,BACON P A,et al.2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides[J].Arthritis Rheum,2013,65(1):1-11.
[2] ALIBAZ-ONER F,DIRESKENELI H. Update on Takayasu's arteritis[J/OL]. Presse Med,2015,44(6 Pt 2):e259-e265. DOI:10.1016/j.lpm.2015.01.015.
[3] GOTHI D,JOSHI J M. A 16-year-old girl with hemoptysis,intermittent loss of Vision,and a carotid bruit[J]. Chest,2008,133(1):300-304.
[4] MWIPATAYI B P,JEFFERY P C,BENINGFIELD S J,et al. Takayasu arteritis:clinical features and management:report of 272 cases[J]. ANZ J Surg,2005,75(3):110-117.
[5] 中华医学会风湿病学分会. 大动脉炎诊断及治疗指南[J]. 中华风湿病学杂志,2011,15(2):119-120.
[6] MAKSIMOWICZ-MCKINNON K,CLARK T M,HOFFMAN G S. Limitations of therapy and a guarded prognosis in an American cohort of Takayasu arteritis patients[J]. Arthritis Rheum,2007,56(3):1000-1009.
[7] KESER G,DIRESKENELI H,AKSU K.Management of Takayasu arteritis:a systematic review[J]. Rheumatology(Oxford),2014,53(5):793-801.
[8] PENG Y F,DENG Y B. Serum bilirubin concentrations in patients with Takayasu arteritis[J].Arch Pathol Lab Med,2017,141(6):846-850.
[9] GUDBRANDSSON B,MOLBERG Ø,PALM Ø.TNF inhibitors appear to inhibit disease progressionand improve outcome in Takayasu arteritis; an observational,population-based time trend study[J].Arthritis Res Ther,2017,19(1):99.
[10] GOEL R,DANDA D,KUMAR S,et al. Rapid control of disease activity by tocilizumab in 10'dif ficult-to-treat' cases of Takayasu arteritis[J]. Int J Rheum Dis,2013,16(6):754-761.
[11] JAIN S,SHARMA N,SINGH S,et al. Takayasu arteritis in children and young indians[J/OL]. Int J Cardiol,2000,75(Suppl 1):S153-S157. https://doi.org/10.1016/S0167-5273(00)00180-7

