不同深度麻醉对老年腹部手术患者术后认知功能障碍及炎症反应的影响
何花丽,鲁小红,赵晓娟
(1.陕西中医药大学第二临床医学院临床医学系,陕西 咸阳 712000;2.陕西中医药大学附属医院麻醉科,陕西 咸阳 712000)
老年患者由于生理功能发生改变,免疫力降低,机体对手术、麻醉等的耐受力下降,手术并发症发生率较高。研究显示,老年患者术后中枢神经系统并发症发生率明显升高,严重影响老年患者的认知功能[1]。老年腹部手术患者并发术后认知功能障碍(postoperative cognitive disfunction,POCD)可减弱患者对不良因素的耐受性,增加感染、出血、肺部疾病等并发症的发生率,且可间接影响手术效果[2]。目前,POCD的发生机制仍未定论,有学者认为麻醉深度可能与POCD的发生有关[3]。脑电双频指数(bispectral index,BIS)主要反映大脑皮质的兴奋或抑制状态,可用于监测麻醉深度[4]。本研究旨在探讨不同深度麻醉对老年腹部手术患者POCD及炎症反应的影响,以期为临床预防POCD提供依据。
1 资料与方法
1.1一般资料选择2014年6月至2016年6月于陕西中医药大学附属医院行腹部手术的老年患者,纳入标准:(1)年龄>65岁,且耐受手术者;(2)美国麻醉医师学会分级为Ⅰ、Ⅱ级[5];(3)预计手术时间为3~5 h;(4)术前1 d简易智力状态检查(mini-mental state examination,MMSE)评分≥24分;(5)患者及其家属均签署知情同意书。排除标准:(1)有严重心、肝、肾功能障碍者;(2)有吸毒史、药物史及酗酒史;(3)有长期服用镇静、抗抑郁药物史;(4)严重精神障碍者。剔除标准:(1)手术时间>5 h;(2)术后随访信息不全。90例患者根据麻醉深度分为观察组(BIS:30~39)和对照组(BIS:50~59),每组45例。观察组:男15例,女30例;年龄66~75(70.95±5.27)岁;体质量指数18.35~31.96(24.97±4.35)kg·m-2;受教育程度6~15(8.25±3.16)a;手术时间1.5~3.7(2.94±0.65)h。对照组:男18例,女27例;年龄65~76(69.35±4.98)岁;体质量指数18.05~32.13(23.56±5.78)kg·m-2;受教育程度3~15(9.43±4.05)a;手术时间1.7~3.6(2.89±0.51)h。2组患者的性别、年龄、体质量指数、受教育程度及手术时间比较差异均无统计学意义(P>0.05),具有可比性。本研究经过医院伦理委员会审查批准。
1.2方法患者术前禁食8 h,禁水4 h,入手术室后使用心电监护仪监测心电图、血压。采取静脉-吸入复合麻醉,麻醉前30 min给予东莨菪碱0.3 mg静脉滴注。麻醉诱导:依次静脉注射咪达唑仑(宜昌人福药业有限责任公司,国药准字H42022076)0.04~0.06 mg·kg-1,芬太尼(宜昌人福药业有限责任公司,国药准字H20003688)5~6 μg·kg-1,丙泊酚(西安力邦制药有限公司,国药准字H20123318)1~2 mg·kg-1;气管插管成功后连接麻醉机,调整呼吸参数,麻醉维持:静脉泵入阿曲库铵(上海恒瑞医药有限公司,国药准字H81926002)0.1~0.2 mg·kg-1·h-1,观察组患者丙泊酚剂量基础值为300 mg·kg-1·h-1,对照组患者丙泊酚剂量基础值为400 mg·kg-1·h-1,手术过程中每1 h追加芬太尼0.05~0.10 mg;观察组患者BIS值维持在30~39[6-7],对照组患者BIS值维持在50~59,术毕停止泵入丙泊酚。术毕呼吸恢复,脱氧 5 min,维持血氧饱和度95%以上,肌力恢复,拔除气管,清醒后送回病房。
1.3观察指标(1)记录2组患者入手术室时(T0)、气管插管后5 min(T1)、开腹时(T2)、关腹时(T3)、气管插管拔管时(T4)的平均动脉压(mean arterial blood pressure,MAP)、心率(heart rate,HR)变化;(2)2组患者分别于术前及术后第1、3、7天进行MMSE评分,统计POCD发生率,POCD的定义为MMSE评分<24分[8];(3)分别于术前、术毕及术后第1、3 天采集2组患者晨起空腹肘静脉血2 mL,采用酶联免疫吸附试验测定血清白细胞介素-6(interleukin,IL-6)、S-100β蛋白水平(试剂盒购自北京方程生物科技有限公司),严格按照试剂盒说明进行操作。
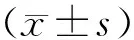
2 结果
2.12组患者纳入及剔除情况对照组患者剔除5例,其中4例因手术时间>5 h,1例因随访信息不全;观察组剔除6例,其中4例因手术时间>5 h,2例因随访信息不全;最终观察组39例、对照组40例患者获得评估。
2.22组患者MAP及HR比较结果见表1。2组患者T1和T2时MAP显著低于T0时(P<0.05),T3和T4时MAP与T0时比较差异无统计学意义(P>0.05);2组患者组内各时间点HR比较差异均无统计学意义(P>0.05);2组患者各时间点MAP、HR比较差异均无统计学意义(P>0.05)。
表12组患者MAP及HR比较
Tab.1ComparisonoftheMAPandHRbetweenthetwogroups
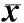
(±s)
注:与T0时比较aP<0.05;1 mmHg=0.133 kPa。
2.32组患者MMSE评分比较结果见表2。2组患者术前MMSE评分比较差异无统计学意义(P>0.05);2组患者术后第1、3天MMSE评分显著低于术前及术后第7天(P<0.05),术后第7天MMSE评分与术前比较差异均无统计学意义(P>0.05);术后第1、3天,观察组患者MMSE评分显著高于对照组(P<0.05);术后第7天,2组患者MMSE评分比较差异无统计学意义(P>0.05)。
表22组患者MMSE评分比较
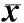
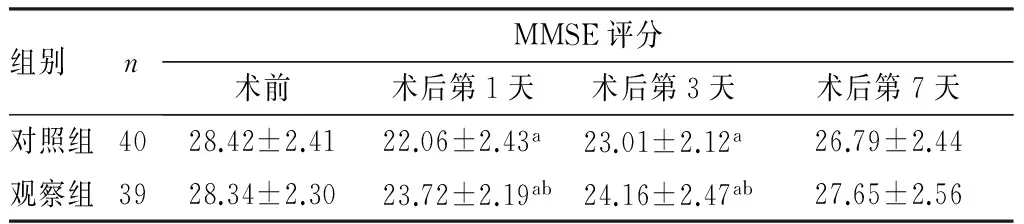
注:与术前比较aP<0.05;与对照组比较bP<0.05。
2.42组患者POCD发生率比较结果见表3。术后第1、3天,观察组患者POCD发生率显著低于对照组(χ2=3.934、4.949,P<0.05);术后第7天2组患者POCD发生率比较差异无统计学意义(χ2=2.496,P>0.05)。
表32组患者POCD发生率比较
Tab.3ComparisonoftheincidenceofPOCDbetweenthetwogroups
2.52组患者血清IL-6及S-100β蛋白水平比较结果见表4。术前2组患者血清IL-6及S-100β蛋白水平比较差异均无统计学意义(P>0.05);术毕及术后第1、3天时2组患者血清IL-6及S-100β蛋白水平均显著高于术前(P<0.05),术后第1、3天时2组患者血清IL-6及S-100β蛋白水平均显著低于术毕时(P<0.05),2组患者术后第3天血清IL-6及S-100β蛋白水平均显著低于术后第1天(P<0.05);术毕及术后第1、3天,观察组患者血清IL-6及S-100β蛋白水平均显著低于对照组(P<0.05)。
表42组患者血清IL-6及S-100β蛋白水平比较
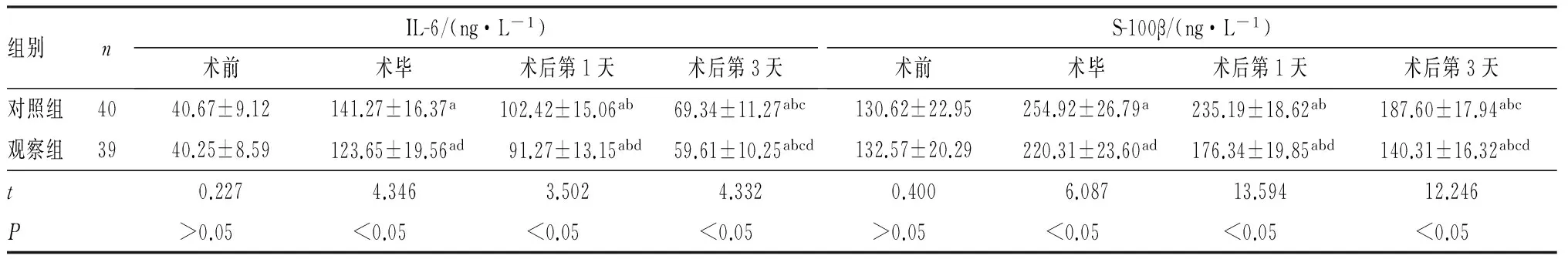
注:与术前比较aP<0.05;与术毕时比较bP<0.05;与术后第1天比较cP<0.05;与对照组比较dP<0.05。
3 讨论
POCD主要表现为手术后出现精神错乱、记忆受损、人格改变、焦虑等,可降低患者自理能力及认知能力,影响术后康复及生活质量。研究显示,老年患者在非脑部手术、非心脏手术后7 d内POCD发生率达29.6%以上,其中腹部手术患者POCD发生率高达38.0%[9]。目前,POCD发生机制尚不十分明确,多数学者认为其主要与患者自身因素(年龄、受教育程度等)、手术因素(手术方式、手术时间等)及麻醉因素(麻醉方式、麻醉深度等)等有关[10-12]。本研究在排除受教育程度、手术方式、手术时间、麻醉方式等影响因素的基础上,观察麻醉深度对老年腹部手术患者POCD及炎性反应的影响。
BIS是一种以脑电形式监测麻醉中镇静水平的方法,被认为是评估镇静深度最为敏感的客观指标[13]。李佩等[14]研究显示,BIS与麻醉镇静程度有较好的相关性。赵小娟等[15]研究发现,采用BIS监测麻醉深度可缩短苏醒时间,提高老年患者苏醒质量。本研究中,观察组患者术中BIS维持在30~39,对照组患者术中BIS维持在50~59,结果显示,2组患者各时间点MAP、HR比较差异均无统计学意义,表明此2种麻醉深度在维持患者MAP、HR稳定方面效果相当。术后第1、3天,观察组患者MMSE评分显著高于对照组,POCD发生率显著低于对照组;术后第7天,2组患者MMSE评分及POCD发生率比较差异无统计学意义;表明观察组患者术后认知功能优于对照组,深度麻醉(BIS维持在 30~39)可减轻老年腹部手术患者POCD,降低POCD发生率。这与郝冬等[16]研究结果相符。不同的麻醉深度对大脑氧供、脑代谢及炎性因子的影响不同,较深的麻醉深度(BIS维持在30~39)可降低脑代谢率,有利于维持大脑氧供;而较浅的麻醉深度(BIS维持在50~59)会发生术中知晓,增强手术过程中应激反应,增加炎性因子释放,影响中枢神经系统神经递质及受体的生成、灭活等过程,导致患者认知功能障碍,增加POCD发生率[17-18]。
IL-6、S-100β等炎性因子可作为POCD的生物化学标志物,在脑损伤评估中有一定的应用价值。IL-6是一种促炎细胞因子,手术、麻醉等因素均可导致IL-6水平显著增加,加剧机体炎症反应[19]。有研究显示,认知功能障碍与神经炎症有密切关系[20]。S-100β可较好地反映脑损伤,特异度较高,早期脑损伤后血脑屏障受到破坏,增加S-100β蛋白分泌[21]。席思维等[22]研究发现,全身麻醉患者POCD发生率与IL-6、S-100β水平密切相关,降低IL-6、S-100β水平可降低POCD发生率。本研究结果显示,术毕及术后第1、3天,观察组患者血清IL-6及S-100β蛋白水平均显著低于对照组。
综上所述,深度麻醉(BIS维持在30~39)可降低老年腹部手术患者术后炎性因子水平,减轻脑损伤,降低POCD发生率。但是,本研究尚存在不足之处,如样本量较小,可能造成研究结果偏倚;较深的麻醉虽可减轻脑损伤,促进患者术后恢复,但具体作用机制仍需后续扩大样本量进一步研究证实。
[1] 李富贵,黄秉龙,马成祥,等.高海拔地区老年患者术后认知功能障碍相关因素分析[J].陕西医学杂志,2017,46(6):776-777.
[2] 赵晓英,杨建新,白晓丽.不同麻醉方法与药物对老年骨科患者术后早期认知功能的影响[J].中国药物与临床,2015,15(10):1480-1481.
[3] 陈星曲,余得水,孙广运.麻醉深度对老年患者术后认知功能障碍的影响[J].四川医学,2017,38(7):844-847.
[4] 陈婷婷,喻文亮.脑电双频指数在危重症患儿镇静中的应用[J].中华实用儿科临床杂志,2015,30(18):1437-1440.
[5] 李九红,张月凌,马长龙,等.靶控输注全凭静脉麻醉对美国麻醉医师学会Ⅰ~Ⅱ级老年腹腔手术患者术后认知功能的影响[J].山西医药杂志,2017,46(8):960-962.
[6] 中华医学会麻醉学分会全凭静脉麻醉专家共识工作小组.全凭静脉麻醉专家共识[J].中华麻醉学杂志,2016,36(6):641-649.
[7] 岳明明,张印龙,王胜,等.不同BIS值对全麻下老年患者腹部手术术后早期认知功能及S100β蛋白的影响[J].临床麻醉学杂志,2016,32(2):109-113.
[8] 高友光,林献忠,林财珠,等.不同麻醉方法下老年患者术后认知功能障碍发生的比较[J].中华麻醉学杂志,2016,36(11):1337-1340.
[9] 陈玉华,余奇劲,陶红.丙泊酚与七氟烷对老年患者非心脏手术后认知功能影响的meta分析[J].医药导报,2017,36(5):505-513.
[10] 张珏颢,马正良,王小雨,等.老年患者全身麻醉术后认知功能障碍的影响因素分析[J].现代生物医学进展,2015,15(21):4071-4073.
[11] 江波,陶利军.老年患者术后认知功能障碍相关麻醉因素研究进展[J].中华老年多器官疾病杂志,2017,16(2):157-160.
[12] 高华敏,李金洪.老年患者术后认知功能障碍的危险因素分析[J].海南医学,2016,27(2):207-209.
[13] 张海静,菅敏钰,张利勇,等.脑电双频指数用于监测颅脑手术病人镇静深度的可行性:与非颅脑手术的比较[J].首都医科大学学报,2017,38(3):457-460.
[14] 李佩,申岱,贾晓宁,等.心率变异性Poincare散点图分析与BIS对麻醉深度监测的相关性研究[J].临床麻醉学杂志,2011,27(2):116-118.
[15] 赵小娟,张迎,鲁晓红,等.BIS监测麻醉深度对老年腹腔镜胆囊切除术患者苏醒质量的影响[J].重庆医学,2016,45(24):3364-3365.
[16] 郝冬,郜冶,张锦.不同麻醉深度对老年患者术后认知功能障碍发生的影响[J].中华麻醉学杂志,2014,34(2):251-252.
[17] 边步荣,尹毅青,高彦东,等.老年患者全麻术中脑电双频指数变化与术后认知功能障碍的关系[J].中华临床医师杂志:电子版,2013,7(23):307-308.DOI:10.3877/cma.j.issn.1674-0785.2013.23.149.
[18] 安政庄,杨宗林,张玉勤.BIS监测调控麻醉深度对老年高血压患者术中应激反应的影响[J].陕西医学杂志,2017,46(3):352-354.
[19] 甘拓域,王成,龚晓辉,等.白细胞介素-6基因RSl800796位点多态性与肠道病毒71型感染的相关性[J].中华实用儿科临床杂志,2017,32(6):457-460.
[20] TIAN A,MA H,CAO X,etal.Vitamin D improves cognitive function and modulates Th17/Treg cell balance after hepatectomy in mice[J].Inflammation,2015,38(2):500-509.
[21] 尚云,杨卫红,任芳,等.缺氧缺血性脑病新生儿血清白细胞介素-6和S-100β蛋白水平变化及临床意义[J].新乡医学院学报,2017,34(5):378-380.
[22] 席思维,严佳,姜虹.全身麻醉复合单次腰丛神经阻滞对全髋关节置换术老年患者术后认知功能及血清S100β与白细胞介素6水平的影响[J].中国医药,2017,12(1):118-121.

