食管癌术后肺部感染因素分析及强化护理
鞠继银
(江苏省泰兴市中医院 感染管理科, 江苏 泰兴, 225400)
随着人们生活节奏的加快及饮食结构的改变,食管癌的发生率呈逐年上升的趋势。一般来讲,食管癌患者的年龄一般较大,加上癌症的手术创伤及化疗等因素,会导致患者的抵抗力及免疫力低下,导致各种并发症的发生[1-2]。由于食管癌的特殊患病部位,容易引发食物摄入困难,长期以往会营养不良,加之有部分患者患有呼吸系统疾病、手术刺激等因素,很容易导致肺部感染的发生[3-4]。一旦发生肺部感染,还可导致呼吸功能严重衰竭[5]。本研究对食管癌术后肺部感染的患者实施强化护理干预,肺部感染情况得到改善,现报告如下。
1 资料与方法
1.1 一般资料
选取本院2015年5月—2017年5月食管癌手术住院患者66例。按照感染情况将患者分为感染组40例和非感染组26例,再根据护理方法的不同将感染组分为对照组和强化护理组,每组20例。感染组男22例,女18例; 年龄45~82岁,平均(43.76±3.27)岁; 住院时间6~15 d,平均(8.23±1.41) d; 手术部位: 食管上段15例,中段12例,下段13例。非感染组男15例,女11例; 年龄38~78岁,平均(42.56±3.65)岁; 住院时间2~12 d,平均(7.16±1.24) d; 手术部位: 食管上段9例,中段7例,下段10例。纳入标准[6]: ① 由本院纳入,并根据超声影像及病理组织检查确诊为食管癌的患者; ② 愿意参与本次研究,并配合护理干预的患者。排除标准[7]: ① 合并严重肝肾功能障碍的患者; ② 有精神疾病不愿意配合本研究的患者; ③ 合并严重心脑血管疾病、血液病患者; ④ 存在严重感染性疾病的患者。对照组和强化护理组患者的性别、年龄、病变部位等一般资料比较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有纳入患者均实施全身麻醉处理,实施开胸手术治疗。术后采用氟尿嘧啶等静脉滴注对患者进行化疗,周期4~8周。对照组按照相应基础疾病给予常规护理。强化护理组在常规护理基础上,给予预防肺部感染的强化护理干预。① 饮食强化护理: 食管癌患者存有一定的食物摄入困难,因此医护人员应在手术前与患者及其家属密切沟通,对患者的饮食偏好、胃肠情况、身体状况等进行详细了解,针对患者个体状况制定详细的饮食计划,如每日进餐次数及时间、食物性质(流质、半流质及固体)、营养搭配(高蛋白、高热量、低胆固醇等),对于营养状况较差者,必要时可给予营养剂补充[8-9]。② 心理强化护理: 癌症患者因惧怕手术,会受到病痛及心理的双重影响,需要较长一段时间的心理调整期。此时,医护人员应该耐心、积极地与患者及其家属沟通交流,一方面请求家属积极配合,给予患者坚定的家庭支持,帮助其有效地宣泄不良情绪,以缓解其抑郁、焦虑等心理负担,帮助患者建立治疗的信心; 另一方面,医护人员应以自身的专业知识和治疗经验作为治疗手段,积极地向患者讲解有关癌症治疗、康复、预后的知识,介绍癌症治疗的成功案例,从患者内心深处消除其对疾病的恐惧,树立正确的观念,进而增强其治疗决心和信心,提高治疗依从性及效果。③ 环境强化护理: 保持病房良好、整洁的环境,病房布置要简单、有序,光线要柔和、温暖,尽量控制每日的探访人数,避免患者在免疫力及身体状况较差情况下发生院内感染及交叉感染。同时,病房还要保持通风,良好的通风能够保持良好的空气质量,带走病菌,降低患者空气源性感染概率[10]。④ 呼吸道强化护理: 全麻状态下,患者的神经系统处于麻痹状态,因此术后可能会出现上呼吸道梗阻、呼吸困难、呼吸道分泌物增多等并发症[11]。针对这种情况,医护人员要在术中确保患者的呼吸道通畅,对于术中可能出现的呼吸困难或阻塞等,要事前制定相关的应对措施,进行预案演练,以便术中出血上述情况后可以快速、安全、准确地处理。术后也要预防性地应用清热、化痰等治疗措施,帮助患者将呼吸道分泌物排出体外,保证气道通畅,降低感染的发生率。⑤ 强化生命指标全程监控: 整个治疗过程中,医护人员均应密切监测患者的各项生命体征,包括血压、心率、呼吸频率、体温、凝血功能、血气分析等,术后康复阶段可选择性地监测血压、呼吸频率、体温等指标,但也应定时地进行血常规检查,如发现呼吸困难或窒息等不良反应时,立即向医师汇报并采取急救或必要的干预措施。
1.3 评价指标
肺部感染发生因素: 收集感染组患者及非感染组患者在年龄、性别、营养状况、住院时间等情况,并分析导致肺部感染的相关因素。肺功能指标: 包括呼吸频率(RR)、呼气峰值流速占预计值的百分比(PEF%)、最大通气量占预计值的百分比(MVV%)、第1秒用力呼气容积占预计值的百分比(FEV1%)等指标,并分析观察感染患者护理前后这些指标的变化情况。护理满意度: 采用本院自行设计的护理满意度调查问卷,问卷总分共100分,十分满意为90~100分,一般满意为70~<90, 满意为50~<70分,不满意为<50分,得分越高表示患者对护理工作越满意。总满意度=(非常满意+一般满意+满意)/总例数×100%。
1.4 统计学处理

2 结 果
2.1 非感染组与感染组患者肺部感染发生因素分析
分析非感染组和感染组患者在年龄、营养状况、住院时间、性别、教育程度等方面的差异,发现合并肺部感染的感染组患者具有年龄大(≥65岁)、营养状况差、住院时间长(≥7 d)、受教育程度低(小学及以下)等特点,表明高龄、身体状况差、长时间住院和受教育程度低会对治疗的效果、治疗依从性及并发症的发生有影响,是肺部感染发生的危险因素,见表1。
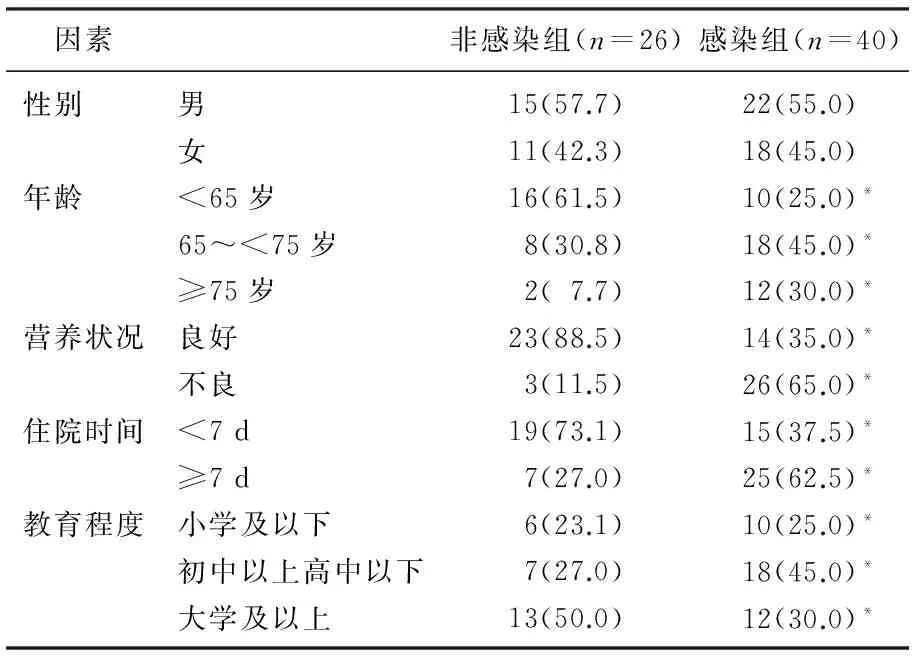
表1 肺部感染发生因素比较[n(%)]
与非感染组比较, *P<0.05。
2.2 对照组和强化护理组患者肺功能指标比较
护理前, 2组呼气峰值流速占预计值的百分比(PEF%)、每分钟最大通气量占预计值的百分比(MVV%)、1 s用力呼气容积占预计值的百分比(FEV1%)、呼吸频率比较,差异无统计学意义(P>0.05); 护理后, 2组患者上述肺功能指标均有改善,且强化护理组优于对照组(P<0.05), 见表2。
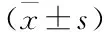
表2 护理前后肺功能指标情况比较
与护理前比较, *P<0.05; 与对照组比较, #P<0.05。
2.3 护理满意度比较
对照组十分满意9例,一般满意2例,满意4例,不满意5例,总满意度为75.0%; 强化护理组中十分满意13例,一般满意4例,满意2例,不满意1例,总满意度为95.0%。强化护理组总满意度高于对照组(P<0.05), 见表3。
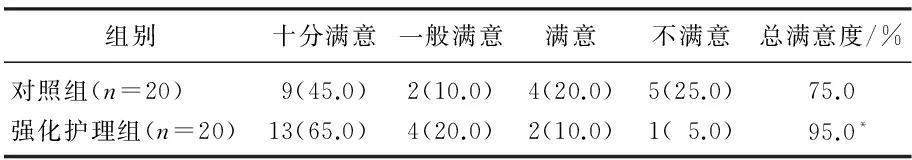
表3 护理满意度情况比较[n(%)]
与对照组比较, *P<0.05。
3 讨 论
食管癌是常见的消化道肿瘤,通常前期的症状不明显,中晚期表现为吞咽困难,持续的胸痛、背痛,病死率较高[13]。由于发病过程中,患者经常有吞咽困难,长期导致食物和营养的摄取量不足,容易导致营养匮乏,长期导致患者消瘦,抵抗力、免疫力下降。尤其是患者术后及化疗期间,由于营养不良、呼吸系统疾病、手术刺激等因素容易引发各种并发症,尤其是肺部感染发生率极高。肺部感染可以导致痰多、咳嗽,甚至呼吸困难,严重时导致呼吸功能衰竭,很大程度上影响患者的康复及预后。
本研究结果显示,年龄≥65岁、营养不良、住院时间≥7 d、小学及以下学历等因素是患者发生肺部感染的因素。分析其原因有: ① 老年患者身体机能处于衰退阶段,免疫力及恢复力都不及中青年人群,而手术是创伤性操作,对患者机体造成较大的损伤,而肺脏娇嫩,在衰老过程中受到的影响最大,故而老年患者易发生肺部感染。② 营养状况决定了患者对手术的承受能力和术后的恢复能力,营养状况较差的患者,其机体代谢水平较低,免疫力低下,术后的创伤恢复对本已较差的营养状况无疑是雪上加霜,故而也易发生肺部感染等并发症。③ 住院时间较长可能是因为术后恢复较慢、并发症较多等原因引起,同时,住院时间长也易导致院内感染、交叉感染及病情进展等,故住院时间较长也是发生肺部感染的因素之一。④ 学历较低会导致患者对医生嘱咐的事项不了解、不明白、不遵守,甚至会不相信医生并有敌对情绪。这些都会导致患者对治疗的理解不全面,对可能导致并发症的因素不够重视,部分患者甚至自以为是,对治疗方案也会否定,延误治疗时机,最终导致治疗效果较差,并发症较多,预后较差。因此,学历较低也是导致肺部感染的因素。
强化护理干预是对传统护理方法的一种强化干预措施,术前对患者的整体情况进项相关的了解,确保手术器械严格消毒后才能使用,以控制手术中感染的发生; 手术中保持观测患者的生命体征,如有异常即使护理,以防止出现较严重的问题; 术后对患者实施心理护理、病房护理、饮食护理等,积极的对患者的情况进行处理,保证患者术后各个方面都有益于患者的病情。强化护理由术前延续至术后,使得整个手术过程都能够保障患者的安全,为患者提供优质的护理。肺功能指标呼气峰值流速占预计值的百分比、每分钟最大通气量占预计值的百分比、1 s用力呼气容积占预计值的百分比、呼吸频率等指标是对人体心肺功能的一种综合评估,均能够体现患者肺的通气换气功能,因此,护理前后不同肺功能指标的变化能在一定程度上反应患者肺部的健康状态。
本研究结果显示,术后强化护理干预患者组的肺功能指标优于传统护理组,与李志龙等[14]研究结果一致,说明强化护理干预在改善肺功能方面优于传统护理。同时,强化护理组患者的护理满意度高于对照组,与杨楠兰[15]的研究结果一致,说明强化护理干预能够明显提升患者的护理满意度,有助于患者的预后及康复。护理前, 2组PEF%、MVV%, FEV1%、RR比较差异无统计学意义(P>0.05)。护理后,与本组护理前比较, 2组患者以上肺功能指标差异有统计学意义,且强化护理组优于对照组(P<0.05), 本研究结果与刘金龙等[16]结果一致,表明患者的肺功能得到了显著改善。
综上所述,在传统护理的基础上实施与强化护理干预策略,能够显著改善患者的肺功能指标,降低患者肺部感染的概率,改善患者的生活质量及预后,值得临床推广应用。
[1] 赵威. 不同切口开胸食管癌根治术对肺功能的影响[J]. 中国医药科学, 2014, 12(6): 215-216.
[2] 张月英. 呼吸功能锻炼对食管癌患者肺功能的影响[J]. 中国保健营养: 中旬刊, 2013, 16(11): 652-652.
[3] 张春红. 食管癌切除术后预防并发肺部感染的综合护理措施[J]. 吉林医学, 2014, 16(12): 2674-2674.
[4] 陈石苇, 郭玉娟, 杨端连. 中医护理干预对预防食管癌术后肺部感染的影响[J]. 内蒙古中医药, 2016, 35(4): 174-174.
[5] 王晓丽, 李影, 于伟, 等. 食管癌合并糖尿病病人放疗后肺部感染的预防措施与护理对策[J]. 糖尿病新世界, 2015, 19(8): 231-231.
[6] 李敏娟. 食管癌合并支气管哮喘患者的外科手术临床护理[J]. 吉林医学, 2014, 35(9): 1967-1967.
[7] 马胡赛, 蔡奕欣, 张霓, 等. 胸、腹腔镜食管癌根治术治疗老年食管癌患者的疗效观察[J]. 现代医学, 2015, 43(1): 27-30.
[8] PHAMTH, PERRYKA, DOLAN J P, et al. Comparison of perioperative outcomes after combined thoracoscopic-laparoscopic esophagectomy and open Ivor-Lewis esophagectomy[J]. Am J Surg, 2010, 199(5): 594-598.
[9] Joel H. Rubenstein, Nicholas J. Shaheen. Epidemiology, Diagnosis, and Management of Esophageal Adenocarcinoma[J]. Gastroenterology, 2015, 149(2): 302-317.
[10] Ferguson M K, celauro A D, Prachand V. Prediction of major pulmonary complications after esophageetomy[J]. Ann Thorac Surg, 2011, 91: 1494-1501.
[11] 余鑫. 联合胸腹腔镜胸段食管癌切除术对高龄患者肺功能的影响[J]. 重庆医学, 2013, 42(9): 1023-1024.
[12] 王丽君, 顾连兵, 蒋大明, 等. 食管癌患者术后肺部感染围手术期的影响因素分析[J]. 中华医学杂志, 2012, 92(19): 1310-1312.
[13] 杨博, 白传明, 肖连波. 对比微创食管癌切除术与传统食管胃胸内吻合术对食管癌 患者肺功能及炎症细胞因子的影响[J]. 胃肠病学和肝病学杂志, 2015, 24(6): 720-722.
[14] 李志龙, 王一心, 臧建洲. 不同食管癌根治术对患者术后肺功能及炎性因子水平的影响[J]. 检验医学与临床, 2016, 13(6): 746-748.
[15] 张金瑞, 张一红, 原红, 等. 规范化护理干预降低食管癌术后肺部感染研究[J]. 中国保健营养, 2016, 26(22): 67-69.
[16] 刘金龙, 夏武香, 卓明, 等. 不同药物联合瑞芬太尼麻醉对食管癌根治术患者炎症反应及肺功能的影响比较[J]. 中国医学创新, 2016, 13(29): 34-37.

