脾蒂优先处理法在腹腔镜巨脾切除术中的临床应用
黎东伟 李君久 熊秋华 张慧嫦 莫大超 孙 达 欧阳君
(中山大学附属东华医院普外科,东莞 523110)
巨脾症是我国的常见病,原因主要有肝硬化门脉高压症、血液系统疾病等。腹腔镜脾切除术目前广泛应用于巨脾症,脾蒂优先处理在腹腔镜巨脾切除中有降低手术难度、减少中转开腹的优势。2013年1月~2015年12月我们对23例巨脾症(国内学者[1,2]把巨脾症定义为脾脏显著增大,长径≥22 cm,或脾脏下缘超过脐水平,或脾脏内缘超过正中线)行腹腔镜巨脾切除术中采用脾蒂优先处理,取得良好的效果,现报道如下。
1 临床资料与方法
1.1 一般资料
本组23例,男17例,女6例。年龄25~56岁,(38.5±6.8)岁。病因:肝炎肝硬化19例,酒精性肝硬化2例,自身免疫性贫血1例,地中海贫血1例。主要症状:牙龈出血、皮肤易于青紫15例,皮肤易于青紫伴头晕乏力6例,仅头晕乏力2例。体征均有明显的脾脏增大。脾脏长径17~25 cm,(20.8±1.8)cm。术前4例TBIL 升高,21.8~28.5 mmol/L(我院正常值5.4~21.0 mmol/L); 2例ALB降低,分别为33.6、34.3 g/L(我院正常值35.0~50.0 g/L);16例WBC 降低,2.2~3.9 G/L(我院正常值4.0~10.0 G/L);20例Hgb降低,78.0~112.8 g/L(我院正常值115.0~165.0 g/L);PLT降低23例,23.3~83.2 G/L(我院正常值100.0~400.0 G/L);PT延长23例,13.3~17.1 s(我院正常值8.8~13.2 s)。肝功能Child-Pugh分级A级21例,B级2例。既往有上消化道出血史18例。
病例选择标准:①年龄20~60岁;②脾脏长径≥22 cm或脾下缘超过脐水平线或脾内缘超过前正中线;③脾破裂(包括自发性和外伤性);④脾功能亢进(脾大导致血小板下降等);⑤部分血液病(如特发性血小板减少症、再生障碍性贫血、地中海贫血等);⑥其他脾病变(如巨大脾囊肿或转移瘤等)。排除标准:①既往腹部手术史;②伴严重心肺疾病、原发性高血压及糖尿病。
1.2 方法
腹腔镜脾切除术(选择既往无食管胃底静脉曲张破裂出血,本组5例):采用气管插管全麻,取仰卧位,头高脚低30°,右侧倾斜30°,主刀、扶镜手及一助均站在患者右侧,显示屏置于患者左边头侧。常规消毒铺巾,于脐下缘做长1 cm弧形切口,置入气腹针,建立CO2气腹,压力维持在12~14 mm Hg(1 mm Hg=0.133 kPa),于此切口置入10 mm trocar为观察孔。直视下分别于剑突下3 cm、右锁骨中线肋缘下3 cm、左腋前线肋缘下5~10 cm(据脾脏大小而定)置入直径为5、5、12 mm trocar(图1)。探查后,用10 mm LigaSure自胃体大弯侧向左离断脾胃韧带下部,显露脾蒂。超声刀切开脾蒂下缘腹膜,进入脾蒂后方与脾脏之间的疏松间隙,用10 mm LigaSure钝头紧贴脾脏在脾蒂后方间隙钝性分离(图2),穿出脾蒂上缘,建立脾蒂后隧道(图3),然后用直线型切割闭合器(Endo-GIA)通过隧道切割闭合离断脾蒂(图4),再依次分离、切断上段脾胃韧带、脾结肠韧带、脾肾韧带、脾膈韧带,将脾完全切除。脾脏置入标本袋,剪成条块状,延长12 mm穿刺孔切口至2~3 cm,将脾脏及标本袋于此切口取出。冲洗手术创面,检查无活动性出血,脾窝置双腔引流管1根,自左腋前线穿刺孔引出并固定,其余穿刺切口用生物胶粘合,结束手术。
腹腔镜脾切除联合贲门周围血管离断术(选择既往有食管胃底静脉曲张破裂出血,本组18例):手术体位、术者站位及切脾操作同上。切除脾脏后,先将脾脏移至盆腔。分离、夹闭、切断胃冠状静脉,向上用LigaSure离断贲门周围血管直到食管下段6 cm。其余操作同上。
2 结果
23例均顺利完成手术,无一例中转开放手术,无围手术期死亡。手术时间125~235 min,(196.6±34.1)min;术中出血量200~800 ml,(325.6±104.5)ml;术后下床时间1~4 d,(2.3±0.5)d;排气时间1~3 d,(2.2±0.6)d;术后住院7~20 d,(11.4±3.3)d。术后2例感染(1例尿路感染,1例肺部感染),经抗感染治疗后痊愈;9例腹水,经输注白蛋白、利尿处理后均逐渐消退;无胰漏、术后出血、肝功能衰竭等并发症发生。20例随访1~4年,(2.8±0.9)年,无死亡。
3 讨论
巨脾症的主要原因有:①各种急、慢性感染如伤寒、副伤寒、血吸虫病、疟疾败血症等引起的感染性脾肿大;②肝硬化、慢性心力衰竭致心原性肝硬化、慢性缩窄性心包炎、门静脉血栓形成等导致的瘀血性脾肿大;③某些血液病如白血病、溶血性贫血、恶性淋巴瘤等引起的增生性脾肿大;④脾脏恶性肿瘤、脾脏囊肿、播散性红斑狼疮、皮肌炎、结节性多动脉炎等。在我国,巨脾症最常见的原因为肝炎肝硬化所致的门脉高压症,脾切除术是治疗巨脾症的最有效方法[3]。腹腔镜脾切除术属于较为复杂的腔镜手术,需要丰富的腔镜手术经验,特别是门脉高压症的腹腔镜巨脾切除手术,手术难度及风险较大,在一定程度上限制其广泛应用[4,5]。
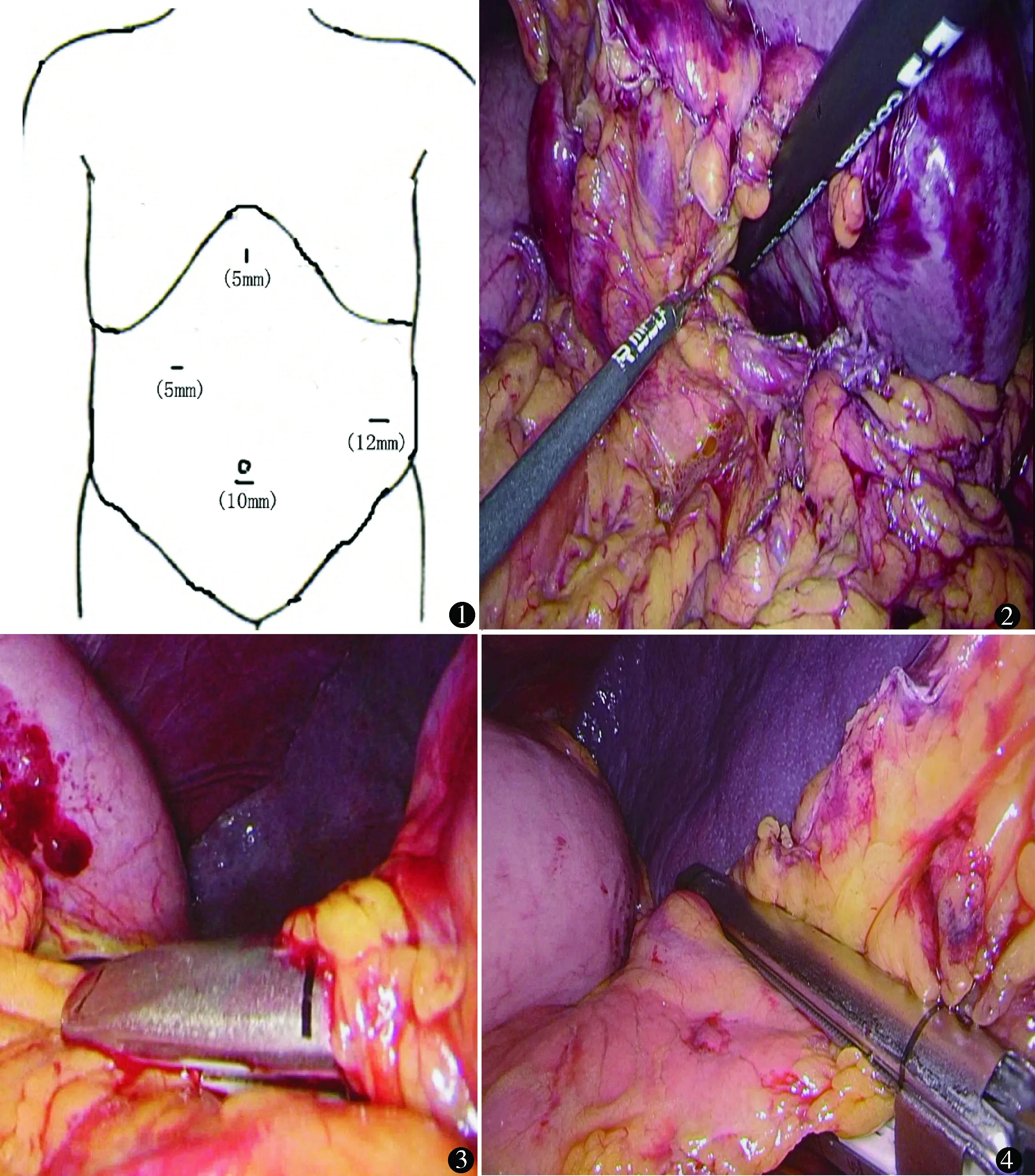
图1 trocar位置 图2 钝性分离脾蒂后隧道 图3 LigaSure穿出脾蒂上缘 图4 Endo-GIA闭合切断脾蒂
目前,国内腹腔镜脾切除的方法主要分为手助腹腔镜脾脏切除术和全腹腔镜脾脏切除术,其中全腹腔镜下手术根据离断脾蒂的顺序和方法分为一级脾蒂离断法、二级脾蒂离断法、优化脾蒂离断法、前入路分层解剖法等[6~8]。既往腹腔镜脾脏切除术常采取先离断脾脏周围韧带,充分显露脾蒂后再离断脾蒂的方法切除脾脏[9,10],此方法对于血液系统疾病、脾脏肿瘤且脾脏不太大的情况是安全可行的,但在巨脾,特别是门脉高压症巨脾的情况下,由于脾脏巨大,血管明显扩张迂曲,出血风险极大,先离断脾周韧带时可引起难以控制的大出血而导致中转开放手术。因此,我们采用脾蒂优先处理的方法切除巨脾[11],所谓脾蒂优先处理法是指初步切开脾胃韧带显露脾门后,切开脾蒂下缘与脾脏之间的腹膜,用10 mm LigaSure钝头紧贴脾脏在脾门后方沿肾筋膜前小心分离,建立脾门后隧道,穿出胰腺上缘网膜囊后壁,此隧道为无血管区,然后用直线型切割闭合器(Endo-GIA)通过隧道切割闭合离断脾蒂,再依次离断各脾周韧带以切除脾脏。分离脾门后隧道时,我们使用10 mm LigaSure而不能使用5 mm LigaSure,主要因为我们利用的是10 mm LigaSure的前端粗钝,分离时不容易造成损伤,而5 mm LigaSure前端细锐,分离时可导致脾蒂的损伤。当然,如果有其他头端粗钝圆滑的器械如金手指等,分离脾门后隧道可能会更加方便。需要指出的是,对部分脾脏特别巨大的,如脾脏下缘到达盆腔,左腋前线12 mm操作孔会造成操作上的诸多不便,我们会把该操作孔置于腹中线偏右或右腹部,此时由于脾门的前移和下移,一般不会影响脾门后隧道的建立。
我们体会使用脾蒂优先处理的方法切除脾脏有以下优势:①降低手术难度,缩短手术时间。门脉高压症由于脾脏巨大,手术空间较小,操作难度大,静脉曲张明显且血管壁薄,手术过程中容易出现难以控制的出血,优先离断脾蒂可于手术初期基本阻断脾脏的供血,在后续的脾脏分离操作过程中不需担心出现难控制的大出血,使手术简化,且节约手术时间。我们的体会是采用脾蒂优先离断的方法,手术的难度与脾脏大小不成正比,脾脏高度增大使脾蒂下移及前移,分离脾蒂后隧道更加简单。②减少术中出血。优先处理脾蒂可以避免分离脾门血管导致的出血,以及减少分离脾周韧带时的出血,特别是脾蒂离断后分离脾上极脾胃韧带可游刃有余,出血较少。③减少中转开放手术。腹腔镜巨脾手术的成功关键是防止术中大出血,最危险是处理脾上极和脾门[12]。脾上极与胃短血管紧贴,术中极易撕破导致出血。脾蒂优先处理可以尽量避免脾蒂大出血导致的中转,先断脾蒂再处理胃短血管,也使该处的操作变得简单而安全。本组均顺利完成腔镜手术,无中转开放手术,我们的经验是只要在建立脾蒂后隧道的过程中动作轻柔,不引起大的出血,使脾蒂优先离断得以实施,其他地方的出血基本可控,一般不需要中转开腹处理。④降低并发症发生率。脾蒂优先处理的方法切除脾脏能缩短手术时间,减少出血,降低中转率,有利于保护患者的肝功能,从而减少肝功能衰竭、术后感染等并发症的发生。本组手术时间不长,出血量不多,而且术中止血彻底,无术后肝功能衰竭、大出血等严重并发症。
对于脾动脉的处理,我们的经验是不常规分离结扎脾动脉,这样既节约手术时间,也简化手术难度。因为巨脾症患者特别是门脉高压症巨脾患者脾门及周围血管扩张迂曲,脾动脉常埋于明显曲张的脾静脉之间难以显露,在游离结扎脾动脉的过程中容易出现难控制的的出血,导致中转开腹。但在切开大网膜后若脾动脉清晰可见且容易分离,我们则先结扎脾动脉,这样可以减少脾脏储存血量,显著缩小脾脏体积,降低手术难度[13]。
总而言之,脾蒂优先处理法在腹腔镜巨脾切除术中可降低手术难度,使手术简化,值得进一步推广。
1 张 杰.重度及重度以上脾肿大经腹腔镜脾切除术的预后与疗效观察.中国医师进修杂志,2012,35(29):55-58.
2 谢志杰,朱锦辉,叶 环,等.小儿巨脾切除腹腔镜与开腹的对比分析.中华小儿外科杂志,2012,33(7):484-487.
3 Chu H, Liu X, Zhao J, et al. Subtotal splenectomy for splenomegaly in cirrhotic patients. Int J Clin Exp Pathol,2014,7(8):4981-4990.
4 Liu Y, Zhao L, Tang Y,et al. Laparoscopic versus open splenectomy and devascularization for massive splenomegaly due to portal hypertension. J Huazhong Univ Sci Technolog Med Sci,2016,36(6):876-880.
5 Hong D, Cheng J, Wang Z, et al. Comparison of two laparoscopic splenectomy plus pericardial devascularization techniques for management of portal hypertension and hypersplenism. Surg Endosc,2015,29(12):3819-3826.
6 黄军伟,洪 明,阎 雄.腹腔镜脾切除术的研究进展.中国微创外科杂志,2014,14(2):176-179.
7 Cai Y, Liu Z, Liu X.et al. Laparoscopic versus open splenectomy for portal hypertension: a systematic review of comparative studies. Surg Innov,2014,21(4):442-447.
8 蒋国庆,钱建军,陈 平,等.改良腹腔镜脾切除联合贲门周围血管离断术治疗门脉高压症的学习曲线.中华肝胆外科杂志,2014,20(9):652-654.
9 王跃东,叶再元,竺杨文,等.腹腔镜脾切除术十年经验总结.中华肝胆外科杂志,2008,14(2):79-81.
10 盛卫忠,刘 寒,吴海福.腹腔镜脾切除术5 5例临床分析.中华肝胆外科杂志,2012,18(2):85-87.
11 成 剑,洪德飞,沈国操,等.优化腹腔镜脾切除和贲门周围血管离断术的临床研究.中华普通外科杂志,2014,29(3):165-167.
12 Kawanaka H, Akahoshi T, Kinjo N, et al. Effect of laparoscopic splenectomy on portal haemodynamics in patients with liver cirrhosis and portal hypertension.Br J Surg,2014,101(12):1585-1593.
13 董 瑞,杜锡林,王 青,等.腹腔镜脾切除联合断流术治疗门静脉高压症.中华普通外科杂志,2014,29(2):105-107.

