腹腔镜下与开腹卵巢囊肿剔除术治疗卵巢囊肿的效果比较
扈秀蕴
(夏邑县人民医院妇产科,河南 夏邑 467400)
卵巢囊肿是常见的妇科病之一,其发生于各个年龄段。患者若不及时接受治疗,很容易导致流产、不孕,甚至会发生癌变,严重影响患者的身体健康[1]。目前,对卵巢囊肿的治疗多采用手术、化疗、放疗等。其中开腹手术虽能取得一定的疗效,但创伤较大,术后并发症较多,不利于患者的术后康复,故探索一种高效、合理的治疗方法尤为重要[2-3]。为此,本研究探讨腹腔镜下与开腹卵巢囊肿剔除术治疗卵巢囊肿的临床效果。
1 对象与方法
1.1 研究对象
选择2015年11月至2017年3月夏邑县人民医院收治的卵巢囊肿患者90例,均符合卵巢囊肿的诊断标准[4],无不孕症、月经不规律史,均经腹及经阴道超声检查诊断为卵巢囊肿。排除合并其他恶性肿瘤疾病、合并内分泌疾病及生殖系统有器质性病变、有凝血功能障碍、手术前3个月采用激素类药物治疗的患者。本研究经本院医学伦理委员会批准,患者及其家属均对本研究知情同意,并签署知情同意书。将90例患者按手术方法的不同分为2组:观察组45例,年龄23~55(38.65±4.21)岁,病程1~6(3.1±1.0)个月。囊肿部位:左侧28例,右侧17例。对照组45例,年龄22~55(38.61±4.19)岁,病程2~7(3.5±1.5)个月。囊肿部位:左侧30例,右侧15例。2组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
对照组行开腹卵巢囊肿剔除术。对患者术前留置导尿管,采用全身麻醉。麻醉后,常规铺巾、消毒。消毒后,在脐耻正中位做一8 cm长的纵向切口,逐层分离皮下组织,切开腹膜,充分暴露腹腔,探查病变组织,并于囊肿表面使用电刀将卵巢皮质切开,将卵巢间隙及周围囊肿组织用分离钳钝性分离,再将囊肿组织完全剔除。剔除后,用双极电凝止血。止血后,用可吸收线缝合卵巢。用0.9%氯化钠注射液冲洗腹腔,缝合切口。
观察组行腹腔镜卵巢囊肿剔除术。患者取膀胱截石位、头低臀部,采用气管插管、全身麻醉。麻醉后,于脐下缘做一1 cm长的纵行切口,插入气腹针,注入CO2气体并维持压力在1.596 kPa。于左、右麦氏点及脐部建立3处操作孔,将腹腔镜置入腹腔,仔细探查盆腹腔,观察卵巢囊肿的位置、包膜情况及与周围组织的关系。于左、右麦氏点置入5 mm的Trocra,用抓钳夹住卵巢固有韧带,充分暴露卵巢囊肿。用单级电钩在卵巢包膜一侧取切口并扩大,钝性分离囊肿,直至全部剥离囊肿,取出囊肿。然后,切口用双极电凝止血。止血后,用可吸收线缝合卵巢。用0.9%氯化钠注射液冲洗腹腔,缝合切口。
1.3 观察指标
观察2组术前、术后3个月血清促黄体生成素(LH)、卵泡刺激素(FSH)、雌二醇(E2)水平及术中出血量、手术时间、术后下床活动时间、住院时间和术后并发症(切口感染、疼痛、盆腔粘连)发生率。
1.4 统计学方法
2 结果
观察组术中出血量较对照组少,手术时间、术后下床活动时间及住院时间均较对照组缩短,差异有统计学意义(P<0.05)。见表1。
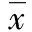
表1 2组术中出血量、手术时间、术后下床活动时间及住院时间的比较 ±s
*P<0.05与对照组比较。
2组术前血清FSH、LH、E2水平比较差异无统计学意义(P>0.05)。观察组术后3个月血清FSH、LH水平均较对照组降低,血清E2水平较对照组升高,差异有统计学意义(P<0.05)。见表2。
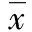
表2 2组手术前后血清FSH、LH、E2水平的比较 ±s
*P<0.05与对照组比较。
观察组术后发生并发症2例(4.44%),其中切口感染、疼痛各1例;对照组术后发生并发症8例(17.78%),其中切口感染3例,盆腔粘连2例,疼痛3例。观察组术后并发症发生率较对照组降低,差异有统计学意义(P<0.05)。
3 讨论
卵巢是女性最重要的生殖器官,其主要具有两大功能,生殖功能和内分泌功能,其功能的正常发挥对女性生殖健康以及整体健康均意义重大[4]。卵巢囊肿是临床上常见的妇科肿瘤之一,其发病机制较为复杂,主要与内分泌、遗传及环境等因素有关。早期临床症状较为隐匿,多于体检时发现。患者若不及时接受治疗,可造成卵巢功能早衰等,严重影响女性身心健康[5-6],因此及时给予患者的有效治疗有着重要的临床意义。
手术是临床治疗卵巢囊肿首选治疗方式,其中开腹、腹腔镜下卵巢囊肿剔除术是常用术式。开腹卵巢囊肿剔除术术野较大,利于探查病变组织,但对机体损伤较大,特别对弱体质患者不适用,临床应用受限[7-8]。近年来,随着内镜技术发展完善和手术器械的不断改进,腹腔镜下卵巢囊肿剔除术逐步应用于临床[9]。本研究结果显示,观察组术中出血量较对照组少,手术时间、术后下床活动时间及住院时间均较对照组缩短(均P<0.05);观察组术后3个月血清FSH、LH水平和术后并发症发生率均较对照组降低,血清E2水平较对照组升高(均P<0.05),其与范从红等[10]研究的结果一致。

