妊娠合并急性胰腺炎20例分析
付 华,胡 岗,吴 华,程源松
(贵州省黔东南州人民医院,贵州 黔东南 556000)
急性胰腺炎(AP)是因胰腺消化酶被激活对胰腺组织自身消化引起的急性化学性炎性反应,是一种胰腺局部炎症病变,同时还涉及多个脏器。近年,随着我国经济水平的提高,人们饮食结构发生改变,急性胰腺炎的发病率日渐上升,且多合并胆结石。急性胰腺炎也可发生于整个妊娠期,但在产褥期和妊娠晚期中较常见。相关数据统计,妊娠合并急性胰腺炎(APIP)产妇死亡率为33.3%,非孕期死亡率为22.2%[1]。由于该病具有起病急、病情发展快、临床表现多样、并发症多等特点,对母婴危害较大,及时确诊,进行相关治疗尤为重要。本研究旨在探讨APIP的临床特征、诊断、治疗、预防措施,并探讨对孕妇及胎儿的影响,总结诊疗经验,提高APIP的诊治水平。
1 资料与方法
1.1一般资料:我科2012年2月~2017年2月共收治20例APIP患者,年龄22~40岁,平均(31.0±11.0)岁。初产妇9例,经产妇11例,所有产妇均为单胎妊娠。孕早期发病4例,于中期发病11例,孕晚期发病4例,产褥期发病1例。20例患者中,合并胆石症6例,合并高脂血症10例,剩余4例无合并症。疾病严重程度:轻型15例,重型5例。选择同期20例正常孕妇作为对照组,年龄22~42岁,平均(32.0±11.5)岁。初产妇8例,经产妇12例,所有产妇均为单胎妊娠,两组产妇一般资料比较,差异无统计学意义(P>0.05),可对比。
1.2治疗方法:所有患者入院后,禁食,禁饮,常规胃肠减压,解痉,给予补液,同时采用抗生素进行治疗,并静滴硫酸镁,进行保胎。若患者原发疾病为胆石症,则与普外科医师会诊,首先治疗胆石症,对于孕中期的患者而言,充分考虑孕妇情况选择适宜的手术方式。针对孕晚期的患者,若孕周>32周,可使用药物治疗1~2 d,若病情加重,出现麻痹性肠梗阻,经治疗仍未得到改善或胎儿死亡可考虑剖宫产终止妊娠。
1.3统计学分析:收集、整理研究数据,采用SPSS18.0,分析、处理,(%)描述计数资料,χ2检验,P<0.05,表示差异有统计学意义。
2 结果
2.1临床表现:APIP患者多伴有左上腹或中上腹疼痛,其中13例患者伴有腰背部放射痛,15例患者有恶心、呕吐症状,3例患者伴有发热症状,2例患者伴有呼吸困难症状,3例患者伴有顽固性水样腹泻。20例患者中,轻型APIP患者有不同程度上腹部压痛肝,重型APIP患者有腹肌紧张,全腹压痛等腹膜炎体征,同时伴有肠鸣音减弱现象,其中有3例患者有血压下降,心率加快等症状。
2.2实验室及辅助检查:WBC(7.23~34.32)×109/L,平均20.78×109/L;N 0.63~0.91,平均0.77;Hb 74~153 g/L,平均113.5 g/L。血淀粉酶76.55~3 988 U/L,尿淀粉酶526~32 683.8 U/L,甘油三酯1.95~29.85 mmol/L。15例重型APIP患者中,8例伴有高脂血症;轻型APIP患者中,2例伴有高脂血症。经B超检查,提示胰腺增大14例,胰周或腹盆腔积液6例。对5例重型急性胰腺炎患者行CT检查,发现4例患者胰周渗液,同时存在腹水,1例患者有胸腔积液。
2.3妊娠结局:20例患者中,4例患者妊娠足月,行剖宫产,手术顺利,母婴平安,产后新生儿送至监护室,康复出院。10例患者保守治疗好转出院,对患者随访,结果提示均获活婴,5例保守治疗好转,家属担心胎儿畸形或发育障碍行剖宫产终止妊娠。20例患者均获得1年随访,所有轻型APIP患者采用内科保守治疗有效,无1例患者死亡,5例胎死宫中,对照组中,所有产妇均顺利分娩,无1例产妇在胎儿未足月时终止妊娠,获得活婴20例,孕妇无生命危险,两组产妇分娩情况比较,差异有统计学意义(P<0.05),见表1。
表1APIP组与对照组分娩情况比较[例(%)]
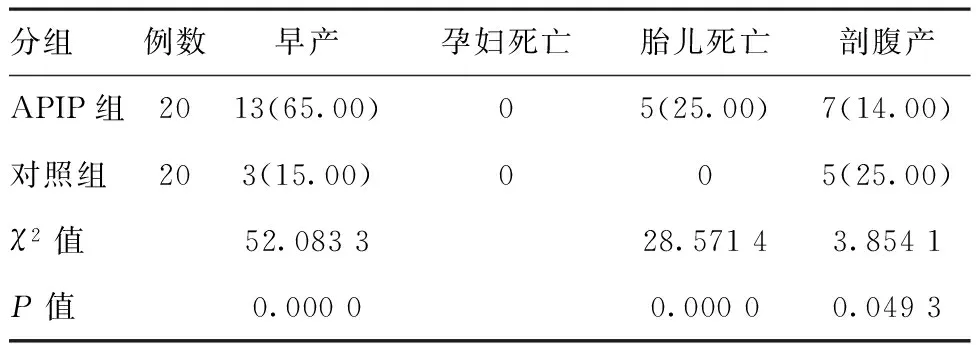
分组例数早产孕妇死亡胎儿死亡剖腹产APIP组2013(65.00)05(25.00)7(14.00)对照组203(15.00)005(25.00)χ2值52.083328.57143.8541P值0.00000.00000.0493
3 讨论
3.1发病原因:研究表明,胆道疾病可能会引起妊娠期产妇激素生理发生变化,从而引起胆道系统发生改变[2]。妊娠期由于胆结石、胆泥的形成,并嵌顿在胰胆管、胆总管下端,从而引起胰液排出受阻,从而激活胰蛋白酶,继发胰腺炎。高脂饮食也是引发APIP的重要原因之一,由于妊娠期受多种激素的影响,使得甘油三酯较非妊娠期升高2~3倍,胆固醇也随之升高,尤其是在妊娠晚期,达到高峰。血脂增高使得血浆黏度增高,增加了血流阻力,从而导致一线微循环障碍,从而促使胰腺缺血坏死,从而引发胰腺炎和多器官损害。除以上原因外,妊娠期甲状旁腺机能亢进、胰腺组织出现自身消化、血钙增高激活胰蛋白酶原等原因均会引起APIP。
3.2诊断:临床对于APIP的诊断并不难,若具备以下典型症状的患者则可确诊:①血淀粉酶增高>正常值的3倍[3]。②伴有持续中上腹疼痛症状。③存在胰腺炎性反应影像学改变。④排除其他急腹症。由于本病发生在妊娠期,因此易被误诊。原因是妊娠晚期子宫增大,胰腺位置发生改变,临床并无特异性表现,通过B超检查难以显影,一旦患者出现腹痛症状,就易被误诊为胎盘早剥或工作,尤其腹痛部位在下腹,更易被误诊为宫缩痛[4-5]。在妊娠期,CT的应用受到限制,难以通过影像学检查手段尽快确诊。APIP尽早确诊,并与相关科室医师进行会诊,能够减少对母婴的伤害。
3.3治疗:临床治疗APIP多采用内科保守治疗,主要包括严密监护,禁食,禁饮,给予胃肠减压,抑制胃酸分泌以及胰酶分泌,同时给予抗感染、补液、纠正水电解质紊乱,给予营养支持等。若患者经内科保守治疗并无明显好转,可对其进行手术治疗。手术指征如下:①腹腔中存在大量渗出液,腹压显著升高,并发腹腔间隔室综合征,短时间内出现严重并发症。②经B超、CT检查,提示胰腺融合性坏死。③原发疾病为胆石症的患者,合并胆道感染和胰胆管梗阻。采用手术治疗时,还应密切监测胎儿情况,若出现以下情况,立即终止妊娠:①胎儿宫内窘迫。②胎儿基本成熟。③短时间内患者病情迅速恶化,或有严重感染。④存在早产征象或伴有明显流产征象。本研究中,20例患者均获得1年随访,所有轻型APIP患者采用内科保守治疗有效,无1例患者死亡,5例胎死宫中。
总之,临床应当尽早确诊APIP,在产前时应当重点观察患者有无胆道系统疾病,同时密切监测产妇的生化指标,尤其是血脂变化情况,一旦出现血脂异常,及时给予预防措施,如控制高脂饮食过度摄入,尽早干预,尽早诊断,给予合理治疗,终止妊娠,尽可能保证母婴安全。
[1] 代 鸣,邹志梅,周艳芬,等.妊娠合并急性胰腺炎9例临床诊治分析[J].实用妇产科杂志,2012,28(11):969.
[2] 晋 云,陈训如.妊娠合并急性胰腺炎的病因和诊治[J].中华肝胆外科杂志,2014,10(8):568.
[3] 熊 炬,张 彦,周 容,等.62例妊娠合并急性胰腺炎不同时期的临床特征及结局分析[J].实用妇产科杂志,2015,25(6):352.
[4] 李宏亮,江元慧,魏 媛,等.妊娠期及产后急性胰腺炎的临床分析[J].北京大学学报(医学版),2014,46(1):125.
[5] 张发钦,林 燕.妊娠期不同分级急性胰腺炎患者的临床特点及预后分析[J].中国全科医学,2015,63(33):4122.

