老年骨折患者血清25OHD和PTH水平与骨质疏松程度的相关性
田 志,杨召旭,范 静,李冠青,曹旭阳,任 强
(河北省人民医院骨二科,石家庄 050051)
骨质疏松是临床上较为常见的骨质系统疾病,相关研究显示骨质疏松的发病率可达0.06%以上,且近年来随着人口老年化而具有明显的上升趋势[1]。临床上骨质疏松容易导致患者骨折风险的增加,增加致残率和病死率[2]。
血清25-羟维生素D(25-hydroxy vitamin D,25OHD)、甲状旁腺激素(parathyroid hormone,PTH)可以通过影响局部骨质代谢,进而影响骨密度和骨质的微结构,影响骨质疏松的发生、发展[3-5]。对于相关生物学机制的研究,可以为骨质疏松的预防和治疗提供理论基础。本研究选取2015年1月至2016年1月本院收治的160例骨折患者进行研究,探讨了不同骨密度水平下的PTF及25OHD的表达差异,现将结果报道如下。
1 资料与方法
1.1一般资料 选取2015年1月至2016年1月本院收治的160例骨折患者进行研究,根据腰1~4椎、全髋关节、股骨颈任意部位的骨密度T值将骨折患者分为正常组53例、骨量减少组63例、骨质疏松组44例。正常组53例,男15例、女38例,年龄60~88岁,平均(72.5±8.9)岁,体质量指数(BMI)(23.1±2.2)kg/m2,合并高血压19例、糖尿病11例、血脂水平异常9例;骨量减少组63例,男29例、女34例,年龄60~84岁,平均(71.7±9.0)岁,BMI(23.3±2.5)kg/m2,合并高血压24例、糖尿病17例、血脂水平异常13例;骨质疏松组44例,男11例、女33例,年龄60~90岁,平均(73.0±9.7)岁, BMI(23.7±2.8) kg/m2,合并高血压14例、糖尿病9例、血脂水平异常12例;三组患者的年龄、性别、BMI、合并疾病等差异无统计学意义(P>0.05),具有可比性。

表1 三组骨折患者的血清25OHD、PTH水平比较
*:P<0.05,与正常组比较;#:P<0.05,与骨量减少组比较
1.2纳入、排除标准
1.2.1纳入标准 (1)所有患者均因骨折到本院就医;(2)入院行X线片、CT检查确诊骨折部位;(3)患者年龄大于或等于60岁;(4)患者病情稳定、神志清楚,愿意接受本研究相关检查;(5)腰1~4椎、全髋关节、股骨颈所有部位的骨密度T值大于-1为正常,任意T值在-1~-2.5为骨量减少,任意T值小于-2.5为骨质疏松。
1.2.2排除标准 (1)近6个月内服用激素类药物的患者;(2)患有类风湿性关节炎、肾脏疾病、消化系统疾病的患者;(3)伴有恶性肿瘤疾病的患者;(4)既往具有精神疾病病史、认知功能障碍、成瘾性药物病史的患者;(5)患有免疫性疾病的患者。
1.3血清指标检测方法 清晨采集空腹静脉血,按照10 000 r/min的离心速度分离血清,-20 ℃保存待测,采集标本后1周内检测25OHD、PTH、血清骨钙素蛋白(BGP)、骨碱性磷酸酶(ALP),采用瑞士罗氏全自动生化分析仪E170模块进行检测,检测试剂盒购自上海泰康生物科技有限公司。具体检测方法参照试剂盒说明书,试剂盒内配有质控血清或质控标准品,所有操作严格按照操作说明完成。
1.4骨密度测定方法 采用南京凯基生物科技有限公司生产的HOLIOC骨密度仪器进行检测,采用质量控制测量腰1~4椎、全髋关节、股骨颈骨密度值,腰1~4椎、全髋关节、股骨颈骨的变异系数分别为0.75%、1.25%、0.90%,体模测定的长期变异系数为0.55%。

2 结 果
2.1三组骨折患者的血清25OHD、PTH水平比较 正常组、骨量减少组、骨质疏松组的血清PTH测定值差异均无统计学意义(P>0.05);正常组的血清25OHD水平高于骨量减少组、骨质疏松组(P<0.05),正常组的血清BGP、ALP水平低于骨量减少组、骨质疏松组(P<0.05);骨量减少组的血清25OHD水平高于骨质疏松组(P<0.05),骨量减少组的血清BGP、ALP水平低于骨质疏松组(P<0.05)。见表1。
2.2三组骨折患者的骨密度值水平比较 正常组的腰1~4椎、全髋关节、股骨颈骨密度值均高于骨量减少组、骨质疏松组(P<0.05),骨量减少组的腰1~4椎、全髋关节、股骨颈骨密度值高于骨质疏松组(P<0.05)。见表2。
表2 三组骨折患者的骨密度值比较
*:P<0.05,与正常组比较;#:P<0.05,与骨量减少组比较
2.3相关性分析 骨质疏松患者的血清25OHD与腰1~4椎、全髋关节、股骨颈骨密度值均呈正相关关系(P<0.05),PTH水平与腰1~4椎、全髋关节、股骨颈骨密度值无相关关系(P>0.05)。见表3。
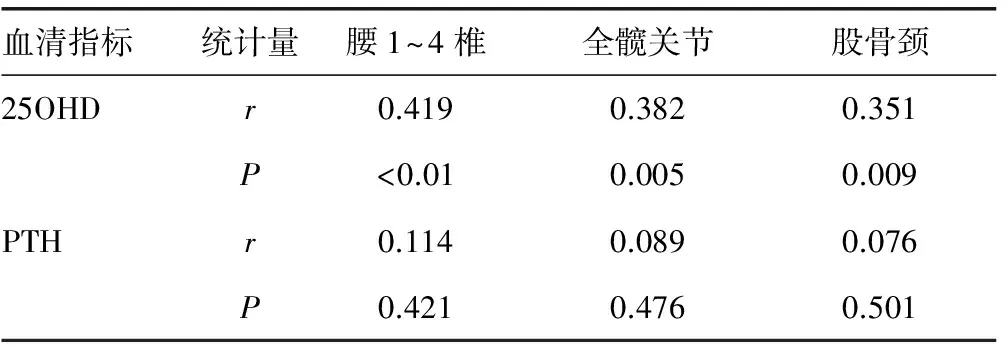
表3 血清指标与骨密度的相关性分析
3 讨 论
骨质疏松是多种原因引起的一组骨病,虽然骨组织有正常的钙化、钙盐与基质比例正常,但单位体积内骨组织量明显减少。在多数骨质疏松中,骨组织的减少主要由于骨质吸收增多所致,以骨骼疼痛、易于骨折为特征,近年来骨质疏松性骨折发生率明显增加[6-7]。髋部、脊椎及桡骨远端等部位的骨折可以增加局部血管、神经损伤的风险,同时骨折的发生给患者及社会带来了巨大的经济压力。PTH、25OHD可以通过促进磷酸盐的沉积、钙盐的络合,参与到骨质的形成过程中,并可抑制破骨细胞对于骨小梁的侵蚀作用[8-9]。一项汇集了115例围绝经期骨质疏松患者的临床治疗随访资料显示,PTH及25OHD在骨质疏松或者骨质减少的患者中均存在明显的波动或者减少[10-11],但相关研究仅仅限于流行病学研究,缺乏针对性的临床对比分析研究。
PTH、25OHD能抑制因破骨活性增加而导致的骨吸收,基础方面研究显示PTH、25OHD能够较为理想地抑制破骨细胞聚集和活化,25OHD可以影响血清碱性磷酸酶的水平,进而促进钙盐沉积和骨小梁的再生[12];PTH不仅对于甲状旁腺激素的分泌具有显著的调节作用,同时还可以影响磷酸盐或者碳酸盐的沉积。本研究的创新性在于:(1)将研究组分为了骨质减少组及骨质疏松组,更能体现在骨质流失这一病理过程中相关生物学指标的变化;(2)探讨了PTH及25OHD与骨密度的相关关系。
ALP、BGP是评估骨代谢的重要指标,在骨质疏松或者代谢性骨病患者体内,存在明显的骨质流失,ALP、BGP等指标均可代偿性上升,本研究中在骨质减少及骨质疏松患者血清中二者的表达明显上升,这主要考虑与老年骨折患者的长期骨盐沉积减少、破坏增多及磷酸盐溶解释放有关,促进了血清中相关产物的增多。本研究发现,在骨质减少及骨质疏松患者血清中,25OHD的表达水平明显下降,其中骨质疏松组患者血清25OHD水平下降更为明显,均低于正常组,差异有统计学意义(P<0.05),表明血清中25OHD的丢失可能是促进或者影响骨质疏松发生的重要因素之一。25OHD的下降失去了其对钙盐沉积的促进作用,导致了骨质中硫酸盐及碳酸盐的沉积减少,骨质流失[13]。张伟等[14]回顾性分析了85例临床资料,发现血清中的25OHD在骨质疏松患者血清中可下降25%以上,这与本研究的结论较为一致。然而,本研究并未发现在不同组人群中PTH的表达差别,骨质疏松组患者血清中的PTH并无明显下降,提示PTH并不影响骨质疏松的发生,这与张伟等[14]的结论并不完全一致,张伟等[14]认为血清中PTH是影响骨质疏松发生的重要因素之一,笔者考虑结论的差别可能与血清PTH指标检测方法不一、随访时间及纳入排除标准的偏移等有关。在骨质减少及骨质疏松患者中,骨密度水平呈现出明显下降趋势,而相关关系分析可以发现,血清25OHD与腰1~4椎、全髋关节、股骨颈骨密度值均呈显著的正相关关系,25OHD越高,患者的骨密度水平越高,进一步提示了PTH与骨质疏松患者病情的密切关系。25OHD作为维生素D的体内活化形式,可以通过影响钙盐的代谢或者骨小梁的形成,进而影响骨质的流失和骨量的减少。
综上所述,骨质疏松患者血清中25OHD的表达明显下降,且25OHD的表达与骨质疏松患者的骨密度具有密切的关系。本研究的局限性在于未能探讨骨质疏松治疗效果与25OHD表达的关系,后续研究可以增加样本量进一步探讨25OHD与骨质疏松病情的关系。
[1]ENKO D,KRIEGSHUSER G,STOLBA R,et al.Assessment of vitamin D status and serum CrossLaps levels in adults with primary lactose malabsorption[J].Eur J Clin Nutr,2016,70(9):1000-1003.
[2]FAROUK O,MAHRAN D G,SAID H G,et al.Hypovitaminosis D among patients admitted with hip fracture to a level-1 trauma center in the sunny upper egypt:prevalence and associated correlates[J].Geriatr Orthop Surg Rehabi,2016,7(3):148-152.
[3]陈浩,贾璞,包利,等.老年患者25(OH)D、PTH与骨折的相关分析[J].中国骨质疏松杂志,2016,24(5):550-555.
[4]冯云波,刘小坡,曹国龙,等.比较雷奈酸锶与甲状旁腺激素(1-34)对卵巢切除大鼠骨质量的影响[J].中国药房,2016,32(19):2638-2640.
[5]金勇,范虹.2型糖尿病合并骨质疏松患者维生素D水平及其危险因素[J].中国老年学杂志,2016,25(15):3722-3724.
[6]李毅中,庄华烽,郭良瑞,等.骨密度和25羟维生素D在骨质疏松性髋部骨折的作用[J].中国骨质疏松杂志,2015,24(12):1457-1459.
[7]刘晓雄,郝海军.绝经后女性骨质疏松患者血清25羟维生素D水平变化及其意义[J].陕西医学杂志,2016,32(5):585-586.
[8]沈怡,邱东鹰,胡予.上海市城镇人口中绝经后女性骨质疏松患者血清25羟维生素D水平及其影响因素[J].上海医学,2016,24(3):169-171.
[9]孙平,虎松艳,巫培康,等.广州地区骨质疏松症患者冬季维生素D水平现状分析[J].中国骨质疏松杂志,2016,32(6):746-749.
[10]FIDAN N,INCI A,COBAN M,et al.Bone mineral density and biochemical markers of bone metabolism in predialysis patients with chronic kidney disease[J].J Investig Med,2016,64(4):861-866.
[11]MAGREY M N,LEWIS S,ASIM KHAN M.Utility of DXA scanning and risk factors for osteoporosis in ankylosing spondylitis-a prospective study[J].Semin Arthritis Rheum,2016,46(1):88-94.
[12]王梦杰,郭文辉,罗维芸,等.中老年2型糖尿病合并骨质疏松患者血清25(OH)D3水平[J].中国老年学杂志,2016,36(8):1865-1866.
[13]王婷,王军阳,王冰,等.卵巢早衰骨质疏松患者PTH及25-OH-VD等指标的变化分析[J].中国妇幼健康研究,2015,32(4):694-696.
[14]张伟,宋世锋,李超艺.老年骨折患者血清25-羟基维生素D和甲状旁腺激素水平与骨质疏松程度的关系[J].中国老年学杂志,2016,25(10):2480-2481.

