一期带蒂组织瓣联合万古霉素骨水泥及颗粒骨治疗小腿创伤后骨髓炎伴骨及软组织缺损
周炎李亚明瞿新丛明江华马永刚邓明刘世清
继发于小腿严重创伤的胫骨骨髓炎,容易合并骨及软组织缺损,临床处理十分棘手。该类疾病治疗的关键是病灶清除、感染控制、软组织缺损修复及恢复骨的连续性以利于骨折愈合[1]。肌(皮)瓣具有血运丰富,抗感染能力强,组织转移量大,可填充病灶清除后遗留的死腔及修复创面等优点[2,3]。行带蒂组织瓣软组织缺损修复的同时,一期联合万古霉素骨水泥填充及颗粒骨植入,可有效地提升万古霉素在病灶内的作用时间及治疗浓度,同时增强了颗粒骨在感染区的成骨能力及骨传导作用,有利于控制感染及骨缺损修复。2008年6月~2013年3月,我们对收治的36例小腿创伤后骨髓炎伴骨及软组织缺损患者,一期采用带蒂组织瓣转位联合万古霉素骨水泥及颗粒骨植入治疗,获得了良好的效果。报告如下。
1 资料与方法
1.1 一般资料
本组36例,男25例,女11例。年龄22~60岁,平均46.5岁。左侧17例,右侧19例,均为小腿开放性骨折术后感染患者。受伤原因:交通事故伤25例,机器挤压伤8例,重物砸伤3例。胫骨开放性骨折Gustilo分型:I型5例,Ⅱ型12例,ⅢA型10例,ⅢB型9例。所有患者术前均接受1~4次手术治疗,平均2.1次;其中26例行外固定支架固定,10例行接骨板内固定。病程1~5个月,平均2.5个月。小腿软组织缺损面积为4 cm×5 cm~13 cm×8 cm,骨缺损长度0.5 cm~2.5 cm,平均1.8 cm。骨缺损部位:胫骨中上段22例,胫骨中段8例,胫骨下段6例。创面分泌物细菌培养结果显示:金黄色葡萄球菌14例,表皮葡萄球菌8例,乙型链球菌7例,肺炎球菌3例,混合细菌感染4例。合并糖尿病2例。
1.2 手术方法
术前根据细菌培养及药敏试验结果选择敏感抗生素静脉滴注治疗,创区常规换药、冲洗、引流,其中运用负压封闭引流技术持续负压吸引14例,当创面渗出量少、肉芽组织生长新鲜后进行手术。请相关内科会诊,针对患者基础疾病治疗。
采用连续硬膜外或气管插管全麻,首先对创面进行彻底清创,切除无生机的瘢痕皮肤及炎性肉芽组织,并彻底清除硬化及坏死骨组织,咬除少许正常骨质,直至骨面及骨断端点状出血。打通骨髓腔,取出接骨板,行外固定固定。将切除的病变组织送病理检查并行细菌培养加药敏试验。双氧水及生理盐水反复冲洗,并用1%碘伏浸泡创面15min。选择将同种异体骨和颗粒状自体髂骨充分混匀后植入骨折断端及骨缺损区并夯实,制备颗粒骨直径为4 mm~6 mm,然后均匀填塞万古霉素骨水泥链珠至植骨区表面及髓腔内。万古霉素骨水泥珠链的制备按骨水泥10g+盐酸万古霉素0.4g比例混合,加入聚甲基丙烯酸甲酯试剂调和均匀,制作成直径5 mm圆形药珠,选择2~3股10号丝线串成珠链即可。
根据病灶部位、填塞后创面情况及皮肤软组织缺损范围,选择合适的带蒂组织瓣修复。抬高患肢,不驱血上气囊止血带。病灶位于小腿中、下段,填塞后无明显空隙,髓腔内感染不明显,软组织缺损范围较小者,选择远端蒂腓肠神经营养血管肌皮瓣修复;位于小腿中、上段的病灶,填塞后局部遗留空隙,感染波及髓腔内,选择腓肠肌内、外侧头肌瓣修复,当软组织缺损范围较大时,选择比目鱼肌肌瓣填塞修复;对于病灶邻近膝关节,遗留较大空隙,周围软组织条件差,难以行小腿局部带蒂组织瓣覆盖时,可考虑行远端蒂股前外侧肌皮瓣修复。注意观察转移后蒂部张力及是否存在卡压。直接缝合供区或游离植皮覆盖,创面骨质钻孔后将肌瓣无张力缝合固定,充分填塞空隙,组织瓣下放置负压引流管,肌瓣表面取中厚皮片游离植皮,适当加压包扎。
本组应用带蒂的腓肠肌内、外侧头肌瓣16例,比目鱼肌肌瓣12例,腓肠神经营养血管肌皮瓣6例,远端蒂股前外侧肌皮瓣2例。
1.3 术后处理
术后长腿石膏托固定于膝关节屈曲20°~30°位2~3周,抬高患肢,常规抗血管痉挛、抗凝、镇痛及保温治疗。术后根据伤口分泌物培养结果,选择1~2种敏感抗生素持续静脉滴注3~5周。术后持续负压引流2~3天,引流量每日少于50 mL方可拔除引流管,术后1周拆除植皮区加压包扎敷料,观察肌瓣及移植皮片成活情况。术后2~3周拆线并去除石膏,进行膝、踝关节主被动屈伸功能锻炼。术后1~3个月期间手术取出万古霉素骨水泥。术后10~12周扙拐逐步下地负重行走,并根据随访结果调整负重量。
1.4 术后随访及疗效评价
所有患者均定期(半年内每月随访1次,半年后每3个月随访1次,1年后半年随访1次)复查X线片及血常规、红细胞沉降率和C-反应蛋白,了解骨折及创面愈合情况、相关并发症及膝、踝关节活动功能。末次随访时,根据Johner-Wruhs标准[4]评定疗效,该评分系统包括骨折愈合情况、膝踝关节功能、疼痛、步行、胫骨有无畸形、感染复发及神经血管损伤等方面,分为优、良、可、差四个等级。
2 结果
36例患者术后获24~55个月(平均39.5个月)随访。术后34例组织瓣及移植皮片顺利成活,2例腓肠神经营养血管肌皮瓣远端部分坏死,经清创换药及游离植皮处理后创面愈合,4例创面边缘渗出,经换药处理4~8周后愈合,2例感染未控制,局部窦道形成,经再次手术病灶清除、灌洗引流后治愈,余患者创面均一期愈合。36例患者骨折均获骨性愈合,骨折愈合时间为6~21个月,平均12个月。末次随访时患者组织瓣修复区皮肤质地良好,小腿外形恢复良好,均未出现骨坏死及感染复发等并发症。按Johner-Wruhs标准评定疗效,优20例,良12例,可4例,优良率为88.9%。评分较低者主要是膝关节屈伸功能受限和行走时小腿后方有牵扯感(见图1)。
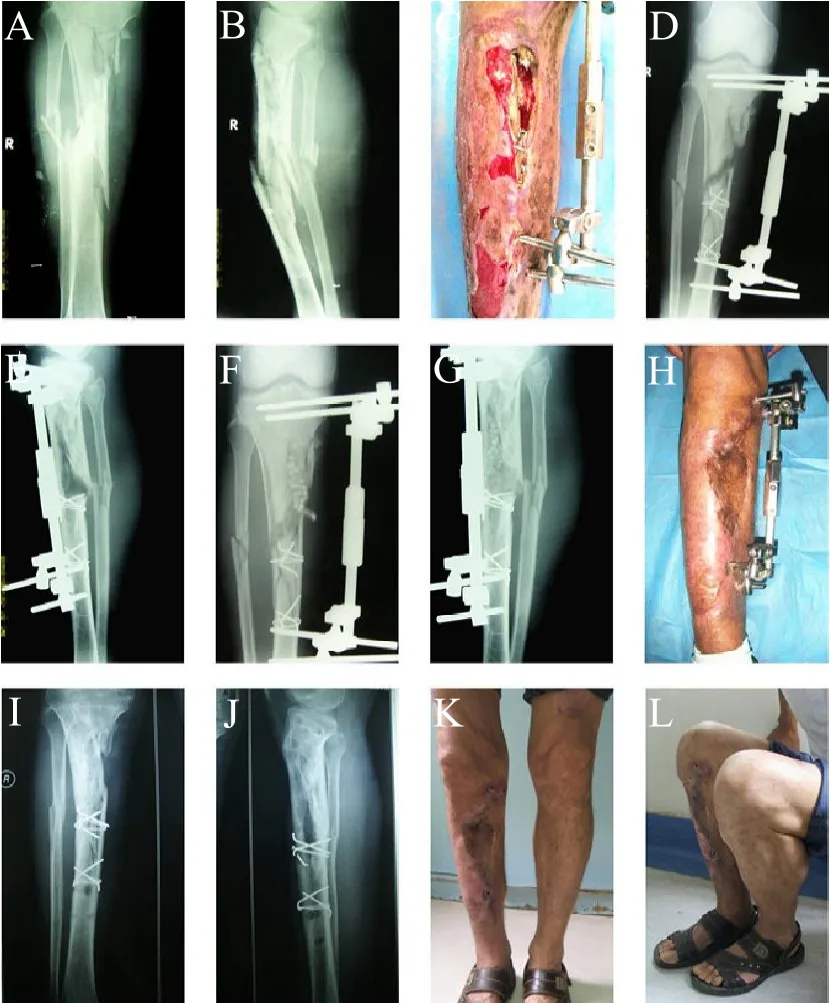
图1,患者,男,54岁。A,B车祸伤致Gustilo III B型小腿开放性骨折伤后X线片;C急诊行清创、有限内固定结合外固定支架固定术,术后1个月小腿中上段慢性骨髓炎伴骨与软组织缺损创面;D,E正侧位X线片显示胫骨中上端骨缺损及慢性骨髓炎表现;F,G一期行腓肠肌内侧头肌瓣转移联合万古霉素骨水泥及颗粒骨(自体髂骨粒及同种异体骨粒混合)植入,术后正侧位X线片显示骨缺损植骨良好,万古霉素骨水泥填充;H术后18个月小腿外观良好;I,J术后30个月正侧位X线片显示骨折骨性愈合;K,L术后30个月小腿外观良好,膝关节屈伸活动基本正常。
3 讨论
3.1 小腿创伤后骨髓炎伴骨及软组织缺损的特点及治疗现状
随着交通及现代工业技术不断发展,高能量损伤导致的小腿严重开放性骨折临床并不少见,早期处理不及时或措施不当,发生创伤后感染性骨与软组织缺损的机会大大增加,给后续治疗带来极大的困难,是目前临床上较难处理的创伤之一。该类疾病具有治疗周期长、经济费用高、致残率高等特点,对患者肢体功能恢复及身心造成严重影响,甚者在治疗后期不得不面临截肢的风险。通常认为该疾病难治愈是由于患者病程较长,全身情况及免疫力差,且病灶局部软组织缺损及纤维瘢痕化,骨质缺血硬化、死骨、死腔及骨缺损形成,髓腔封闭,全身抗菌药物治疗难以到达病灶所致[5]。对于小腿创伤后慢性骨髓炎伴骨及软组织缺损患者的治疗,临床上多倾向于I期病灶清除、组织瓣填塞修复创面,待感染控制后Ⅱ期行骨瓣或游离植骨修复骨缺损,这种传统的治疗方法疗效长、多次手术增加了患者治疗费用,但疗效尚可。近年来报道运用Ilizarov骨搬移技术联合皮瓣或抗生素骨水泥链珠治疗感染性胫骨大段骨缺损合并软组织缺损,能同时控制感染与重建骨及软组织缺损,获得了良好的临床疗效[6,7]。越来越多的学者尝试一期解决感染控制、软组织覆盖及骨缺损修复三方面的问题。目前临床报道的治疗方法包括:游离骨组织瓣移植术[8,9]、组织瓣联合抗生素颗粒骨植入修复术[10]、负压封闭引流技术结合组织瓣自体骨植骨术等[11],并取得了一定的效果。我们在临床工作中,一期运用带蒂组织瓣移位联合万古霉素骨水泥及颗粒骨植入治疗胫骨慢性骨髓炎伴骨及软组织缺损,在修复骨与软组织缺损同时,获得万古霉素的持续释放效果,提高其抗感染能力,为骨及软组织愈合奠定良好的基础。
3.2 带蒂组织瓣移位联合万古霉素骨水泥及颗粒骨植入一期修复的优势及不足
随着显微外科技术的发展,各类组织瓣的临床运用可以满足各种软组织缺损的修复要求,根据患者自身条件及术者经验选择合适的组织瓣,达到修复创面的目的。对于小腿创伤后骨髓炎伴软组织缺损创面,选择带蒂组织瓣修复具有一定的优势,小腿后方丰富的肌肉群在严重创伤后大多能保存完好,能提供较充足的组织量,满足填塞死腔及覆盖创面的要求,肌(皮)瓣能提供丰富的血供,增强病灶的抗感染能力,改善骨缺损区血运,而切除小腿后方的部分功能性肌肉,并不会造成足跖屈功能障碍,且小腿邻近非主干血管蒂转移较游离组织瓣安全、易行,尤其适合小腿严重创伤后难以寻找可供吻合的血管条件,容易在基层医院开展[12]。临床上常应用腓肠肌内、外侧头及比目鱼肌肌瓣,顺行转移时其主要营养血管均位于腘窝附近,移行蒂宽大,血管解剖恒定,能保证充足的血供,可修复小腿中、上段组织缺损创面,具有良好的修复重建效果及较小的供区损伤。我们根据创面填塞完毕后遗留的空隙大小及软组织缺损范围,选择合适的带蒂组织瓣,利用小腿肌瓣或肌皮瓣修复可获得良好的创面覆盖,并填补空隙,对于邻近膝关节的创面,小腿局部组织瓣难以覆盖时,可考虑切取远端蒂股前外侧肌皮瓣修复。
对于创伤性骨髓炎患者,控制感染是提高骨髓炎治愈率的关键。由于抗生素在骨及软组织感染病灶中渗透能力差,全身应用抗菌药时需大剂量长期给药,毒副作用较大,抗生素的局部应用容易发生致病菌耐药,且抗生素半衰期短,不能维持有效的抗菌浓度[13]。运用抗生素骨水泥链珠填充治疗创伤后骨髓炎,保留了抗菌药活性,利用骨水泥链珠的缓释效能,病灶局部释放抗生素浓度可达到全身应用抗生素的200倍,抗生素不进入体循环,不会产生毒副作用,且病灶区域的缺血条件不影响抗生素疗效,极大地提高了病灶内部的抗感染能力[14]。万古霉素是目前为数不多且极少有耐药细菌的抗生素,主要针对革兰阳性菌,如金黄色葡萄球菌、表皮葡萄球菌(包括耐甲氧西林菌株)及链球菌,局部运用万古霉素具有组织相容性好、热稳定性强、低过敏性、水溶性、抗菌谱广等特点[15]。多数学者对万古霉素骨水泥实验及临床研究结果认为40 g骨水泥中加入1.5 g~2.0 g万古霉素为宜,对骨水泥的物理和力学特性没有明显的影响,而且万古霉素可以有效持续的释放,其释放初期呈爆发式释药,有利于早期杀菌,释放中期万古霉素浓度逐渐下降,有利于长期抑菌[16]。万古霉素骨水泥链珠释放第一天可达到高峰,在病灶内维持长达1个月有效抗菌浓度,且未对骨缺损修复产生不利影响[17]。本研究按骨水泥10g+盐酸万古霉素0.4 g比例混合,制作成直径5 mm圆形药珠,填充于植骨区表面及髓腔内,不阻碍新生骨对移植骨的爬行替代,获得万古霉素的缓释效能,渗透至颗粒植骨区及髓腔内,发挥抗菌作用,运用万古霉素对热稳定性好、可达到缓释效果,在抗感染同时不影响骨缺损的修复,对成骨作用无影响[18]。
我们选择同种异体颗粒骨和自体髂骨粒联合修复骨缺损,制备颗粒骨直径4 mm~6 mm,有利于组织液渗透、炎性细胞及血管的长入,可使宿主骨更容易向移植骨爬行替代,移植骨的顺应性或弹性在载荷作用下可发生形变,加快骨传导作用,提高自身成骨及骨诱导能力,加速骨愈合。目前有学者报道应用抗生素颗粒骨植入修复感染性骨缺损,并取得了一定的疗效,但大多是将颗粒骨与抗生素混合制备,难以获得持续的抗菌效果[19]。相关实验研究表明,应用自体微小颗粒骨复合万古霉素缓释微球与自体微小颗粒骨混合万古霉素对于兔感染性骨缺损修复的疗效相当[20]。我们认为创伤后骨髓炎患者大多病程较长,往往经历过多次手术及长期的抗生素治疗,全身营养状况大多不良,病情复杂,运用万古霉素与颗粒骨的简单混合,难以获得持续的抗菌效果,且大量游离的万古霉素可能会对骨的爬行替代过程产生影响,容易出现耐药菌株,所以万古霉素骨水泥链珠与颗粒骨的联合植入更为合理。彻底清创后,将颗粒骨植入骨缺损区及断端,填补充实,尤其应加强对胫骨后方骨连续性的恢复,然后将万古霉素骨水泥链珠填充至植骨区表面及前方仍裸露的骨髓腔,分散均匀,完成对创面的填塞。我们选择万古霉素骨水泥链珠置于植骨床表面及髓腔内,不阻碍新生骨对移植骨的爬行替代,同时达到万古霉素的缓释效能,相比抗生素与颗粒骨的简单混合,疗效更为肯定。本组病例术后随访,未出现骨吸收现象,分析原因是我们收集的病例骨缺损范围相当较小,断端能较快成骨,形成连接。如果出现了骨吸收的问题,而感染已经得到控制,选择大块髂骨植骨联合内固定治疗是一种可供选择的治疗方法。
一期应用带蒂组织瓣联合万古霉素骨水泥及颗粒骨治疗小腿创伤后骨髓炎伴骨及软组织缺损,同时解决了感染控制、软组织覆盖及骨缺损修复三方面问题,具有相辅相成、互为促进的优势,获得了良好的效果。但同时应该强调术前创面的准备及术中严格彻底清创的重要性,为创面感染控制及愈合奠定良好的基础。相比于大多数选择分期手术的治疗方案,一期应用带蒂组织瓣转位联合万古霉素骨水泥及颗粒骨植入治疗,并不增加手术风险,但缩短了治疗周期,且一期手术减轻了患者痛苦,明显降低了患者治疗费用。而应用Ilizarov骨搬移技术联合皮瓣或抗生素骨水泥链珠治疗,该方法存在治疗周期长,环形外固定支架长时间固定后不利于肢体护理、钉道感染、邻近关节挛缩、再骨折,对接点愈合困难多需Ⅱ期植骨等并发症[21]。Masquelet等[22]应用骨水泥填塞清创后的骨缺损,8周后观察到骨水泥表面有较多纤维蛋白、层粘连蛋白等富集,形成白色的膜性结构,为二期移植骨血管化及骨愈合提供良好的创面条件,尤其适合在大段骨缺损的修复重建中运用。
对于小腿创伤后骨髓炎伴骨及软组织缺损患者,如何在感染控制、骨及软组织缺损修复之间寻找平衡点,显得尤为重要,往往决定疾病的预后。控制感染是骨及软组织修复的基础,体现在术前创面的准备、术中彻底的清创及术后万古霉素的缓释效能,创面的填充依赖颗粒骨、万古霉素骨水泥链珠及带蒂组织瓣协同作用完成。本研究涉及的36例患者大多病程短,骨及软组织缺损范围较局限,大多预后良好。本组中2例患者术后感染未控制,通过二次手术处理后治愈,分析可能与患者病程较长(4~5个月),清创不彻底等因素有关。对于病程长(超过6个月)、骨缺损节段长(骨缺损超过4 cm)及软组织缺损范围较广患者,该治疗方法难以保障疗效,应根据患者病情选择更为合理的治疗方案。
3.3 手术注意事项
综上所述,一期应用带蒂组织瓣移位联合万古霉素骨水泥及颗粒骨植入治疗小腿创伤后骨髓炎伴骨及软组织缺损,有利于创面感染的控制与骨及软组织缺损修复,达到创面与骨愈合的效果,是一种有效的治疗手段。但本研究纳入的病例数有限,且病程均不长,骨缺损范围较局限,随访时间短,有待进一步总结及完善。
[1] Conway J,Mansour J,Kotze K,et al.Antibiotic cement-coated rods:an effective treatment for infected long bones and prosthetic joint nonunions[J].Bone Joint J,2014,96-B(10):1349-1354.
[2] Záhorka J,NejedlýA,Tvrdek M,et al.Management of infected tibial fractures and chronictibial osteomyelitis bymuscle flap transfer:a comparison of two series of patients[J].Acta Chir Plast,2009,51(1):3-9.
[3] Gokalp MA,Guner S,Ceylan MF,et al.Results of treatment of chronic osteomyelitis by"gutter procedure and muscle flap transposition operation"[J].Eur J Orthop Surg Traumatol,2014,24(3):415-419.
[4] Borgquist O,Ingemansson R,Malmsjö M.Wound edge microvascular blood flow during negative-pressure wound therapy:examining the effects of pressures from-10 to-175 mmHg[J].Plast Reconstr Surg,2010,125(2):502-509.
[5] Bhattacharya R,Kundu B,Nandi SK,et al.Systematic approach to treat chronic osteomyelitis through localized drug delivery system:benchtobedside[J].MaterSciEngC MaterBiolAppl,2013,33(7):3986-3993.
[6] Bibbo C.Reverse sural flap with bifocal Ilizarov technique for tibial osteomyelitis with bone and soft tissue defects[J].J Foot Ankle Surg,2014,53(3):344-349.
[7] 任义军,严立,胡锐,等.Ilizarov技术治疗Cierny-Mader III、IV型胫骨创伤性骨髓炎的疗效评价[J].中华创伤骨科杂志,2013,15(10):845-848.
[8] Caterson EJ,Singh M,Turko A,et al.The medial femoral condyle free osteocutaneous flap for osteomyelitis in pilon fractures[J].Injury,2015,46(2):414-418.
[9] Trignano E,Fallico N,Nitto A,et al.The treatment of composite defect of bone and soft tissue with a combinedlatissimus dorsi and serratus anterior and rib freeflap[J].Microsurgery,2013,33(3):173-183.
[10]Franceschini M,Di Matteo A,Bösebeck H,et al.Treatment of a chronic recurrent fistulized tibial osteomyelitis:administration of a novel antibiotic-loaded bone substitute combined with a pedicular muscle flap sealing[J].Eur J Orthop Surg Traumatol,2012,22(Suppl 1):245-249.
[11]Deng Z,Cai L,Jin W,et al.One-stage reconstruction with open bone grafting and vacuum-assisted closure for infected tibial nonunion[J].Arch Med Sci,2014,10(4):764-772.
[12]Nenad T,Reiner W,Michael S,et al.Saphenous perforator flap for reconstructive surgery in the lower leg and the foot:a clinical study of 50 patients with posttraumatic osteomyelitis[J].J Trauma,2010,68(5):1200-1207.
[13]Jiang JL,Li YF,Fang TL,et al.Vancomycin-loaded nano-hydroxyapatite pellets to treat MRSA-induced chronic osteomyelitis with bone defect in rabbits[J].Inflamm Res,2012,61(3):207-215.
[14]赵勇,周大鹏,田竞,等.抗生素骨水泥珠链联合负压封闭引流技术治疗慢性骨髓炎伴软组织缺损[J].中华创伤骨科杂志,2012,14(2):178-180.
[15]Vergidis P,Schmidt-Malan SM,Mandrekar JN,et al.Comparative activities of vancomycin,tigecycline and rifampin in a rat model of methicillin-resistant Staphylococcus aureus osteomyelitis[J].J Infect,2015,1(7):1-7.
[16]周烈超,杨英年,李华.万古霉素骨水泥填塞治疗慢性骨髓炎[J].生物骨科材料与临床研究,2011,8(06):32-34.
[17]徐永清,朱跃良,范新宇,等.万古霉素硫酸钙或万古霉素骨水泥治疗胫骨开放性骨折术后并发骨髓炎 [J].中华创伤骨科杂志,2014,16(11):925-929.
[18]Chan YS,Ueng SW,Wang CJ,et al.Antibiotic-impregnated autogenic cancellous bone grafting is an effective and safe method for the management of small infected tibial defects:a comparison study[J].J Trauma,2000,48(2):246-255.
[19]南宠,荆浩,周岳,等.自体微小颗粒骨植骨混合万古霉素开放性植骨修复感染性胫骨缺损[J].中国组织工程研究,2013,17(25):4585-4592.
[20]刘启明,周岳,王明波,等.自体微小颗粒骨复合万古霉素缓释微球治疗感染性骨缺损的实验研究[J].中华创伤骨科杂志,2014,16(11):983-989.
[21]谢肇.四肢长骨创伤后骨髓炎诊断与治疗的难点及挑战[J].中华创伤杂志,2015,31(4):289-293.
[22]Masquelet AC,Fitoussi F,Begue T,et al.Reconstruction of the long bones by the induced membrane and spongy autograft[J].Ann Chir Plast Esthet,2000,45(3):346-353.

