基于血清细胞因子的PLS⁃DA模型对儿童肺炎支原体肺炎的诊断价值
黄飞燕 刘春艳 朱红枫
西南医科大学附属医院儿科(四川泸州 646000)
肺炎支原体肺炎(mycoplasma pneumoniae pneumonia,MPP)是儿童和青少年最常见的下呼吸道感染性疾病,主要引起社区获得性肺炎,严重者可导致患儿死亡[1-2]。MPP患儿早期症状不典型且胸片多无特异性,故临床易漏诊、误诊。MPP的发病是炎症因子与抗炎因子共同作用的结果[3],故研究血清细胞因子水平变化有助于MPP患儿的辅助诊断。目前,血清细胞因子诊断MPP患儿的相关报道较少,也鲜有基于血清多种细胞因子的模式识别技术对MPP的诊断和预测分析。偏最小二乘判别分析(partial least square discriminant analysis,PLS⁃DA)是常用的模式识别技术,用于揭示多指标的综合作用,辅助诊断疾病。基于此,本研究以儿科病房收治的MPP患儿为研究对象,基于血清白介素⁃2(interleukin⁃2,IL⁃2)、IL⁃4、IL⁃6、IL⁃8、IL⁃10,TNF⁃α及干扰素γ(IFN⁃γ)水平建立PLS⁃DA模型,为全面、深入了解MPP患儿体内免疫状况、辅助诊断MPP和预测分析提供参考依据。
1 资料与方法
1.1 一般资料 选择2015年1月至2016年12月西南医科大学附属医院儿科病房收治的MPP患儿140例为观察组,男85例、女55例,年龄2~10岁、平均5.9岁。MPP诊断参照第8版《诸福棠实用儿科学》[4]和儿童社区获得性肺炎管理指南(2013年)修订版[5]。纳入标准:(1)出现上呼吸道感染症状;(2)X线检查肺部呈多样改变;(3)外周血白细胞数正常或升高,单份血清MP⁃IgM滴度≥1∶160或双份血清MP⁃IgG抗体滴度升高≥4倍;(4)咽试纸 MP⁃聚合酶链反应(polymerase chain reaction,PCR)阳性。排除标准:(1)细菌性、病毒性肺炎,肺结核及支气管哮喘患儿;(2)主要脏器疾病(如肝肾功能不全)或免疫缺陷疾病患儿;(3)入组前1个月接受过抗生素或免疫调节药物治疗的患儿。选择同期体检健康儿童135例为对照组,男79例,女56例,年龄1~10岁,平均5.6岁。两组性别构成比、年龄均具有可比性。本研究通过医院伦理委员会审核,受试者监护人均知情同意。
1.2 血清炎症相关细胞因子检测 观察组入院治疗前、对照组体检时抽取空腹静脉血3~5 mL,3 500 r/min离心15 min后分离血清,-20℃保存。采用 ELISA 法检测血清 IL⁃2、IL⁃4、IL⁃6 IL⁃8、IL⁃10、TNF⁃ɑ及IFN⁃γ水平,配套试剂盒购于广州展晨生物科技有限公司,严格按照试剂盒说明书进行操作。
1.3 血清炎症相关细胞因子对MPP的诊断效能分析 绘制上述7种血清炎症相关细胞因子诊断MPP的受试者工作特征(ROC)曲线,计算曲线下面积(AUC)、敏感性、特异性及临界值,评价7种血清炎症相关细胞因子对MPP的诊断效能。
1.4 PLS⁃DA诊断和预测模型的建立 采用归一化法即[(测定值-均值)/标准差]对数据标准化处理以消除单位或量纲差异。以特征根提取前两个PLS 成分即 t[1]和 t[2]并作图,揭示个体的空间分布差异,并进一步建立基于血清7指标的PLS⁃DA方程。将每一个体的7项测定值分别带入方程,以得分值(拟合概率P)>0.50判定为观察组(<0.50判定为对照组)计算模型的诊断准确率。采用20次交叉验证法对每一个体代入验证,计算模型的预测准确率。以累积的因变量指数(R2Y)和交叉验证的有效性指数(Q2)评估PLS⁃DA模型的诊断和预测能力,其中R2Y和Q2均>0.5,表明建立的模型稳定、可靠;采用置换检验判断模型是否过度拟合,置换验证图中R2的截距应<0.3,Q2的截距应 < 0.05[6]。
1.5 统计学方法 采用SPSS 19.0和SIMCA P⁃11.5统计软件。计量资料以表示,组间比较采用独立样本t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组血清炎症相关细胞因子水平比较 观察组血清IL⁃2、IL⁃4、IL⁃6、IL⁃8、IL⁃10、TNF⁃ɑ及IFN⁃γ水平均高于对照组(P<0.05或<0.01),见表1。
表1 疾病组和对照组血清细胞因子水平比较Tab.1 Comparison of serum level of cytokines between the disease group and the control group ±s,pg/mL
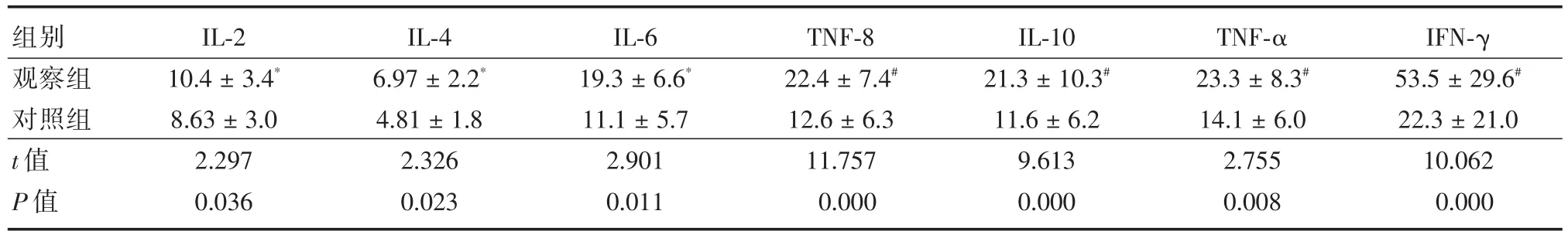
表1 疾病组和对照组血清细胞因子水平比较Tab.1 Comparison of serum level of cytokines between the disease group and the control group ±s,pg/mL
注:与对照组比较,*P<0.05,#P<0.01
组别观察组对照组t值P值IL⁃2 10.4±3.4*8.63±3.0 2.297 0.036 IL⁃4 6.97±2.2*4.81±1.8 2.326 0.023 IL⁃6 19.3±6.6*11.1±5.7 2.901 0.011 TNF⁃8 22.4±7.4#12.6±6.3 11.757 0.000 IL⁃10 21.3±10.3#11.6±6.2 9.613 0.000 TNF⁃α 23.3±8.3#14.1±6.0 2.755 0.008 IFN⁃γ 53.5±29.6#22.3±21.0 10.062 0.000
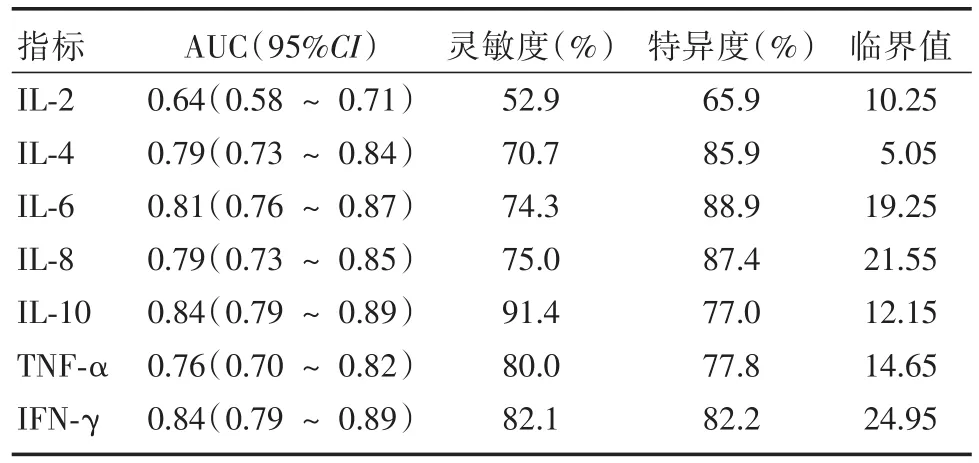
表2 血清7种细胞因子对MPP的诊断效能Tab.2 The diagnostic performance of serum seven cytokines for MPP pg/mL
2.2 血清7种细胞因子对MPP的诊断效能分析 7种血清细胞因子中受试者工作特征曲线下面积(AUC)最高的指标为IL⁃10和IFN⁃γ(AUC均为0.84,均P< 0.05)。IL⁃10在临界值为12.15 pg/mL时诊断MPP的敏感度和特异度分别为91.4%和77.0%。IFN⁃γ在临界值为24.95 pg/mL时诊断MPP的敏感度和特异度分别为82.1%和82.2%(表2)。
2.3 血清炎症相关细胞因子诊断MPP的PLS⁃DA模型 以血清7种炎症相关细胞因子建立PLS⁃DA模型,该模型的R2Y和Q2分别为0.597和0.556,置换验证图中R2的截距为0.001,Q2的截距为-0.078(图1)。PLS⁃DA模型表明,观察组个体空间分布 离散,主要分布在椭圆的2,3象限而对照组个体分布较集中,主要分布在1,4象限,两组个体有分离的趋势(图2)。基于血清7种炎症相关细胞因子的PLS⁃DA方程式为P=0.161× IL⁃2+0.185×IL⁃4+0.205 × IL⁃6+0.223 × IL⁃8+0.156 × IL⁃10+0.096×TNF⁃α +0.180×IFN⁃γ。该模型对观察组和对照组的诊断准确率分别为90.0%(126/140)、88.15%(119/135),内代法预测的准确率分别为86.4%(121/140)、87.4%(118/135)。
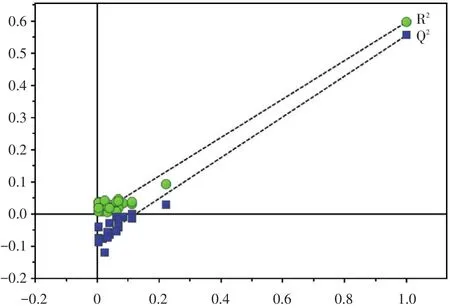
图1 PLS⁃DA模型置换验证图Fig.1 The replacement verification diagram in the PLS⁃DA model
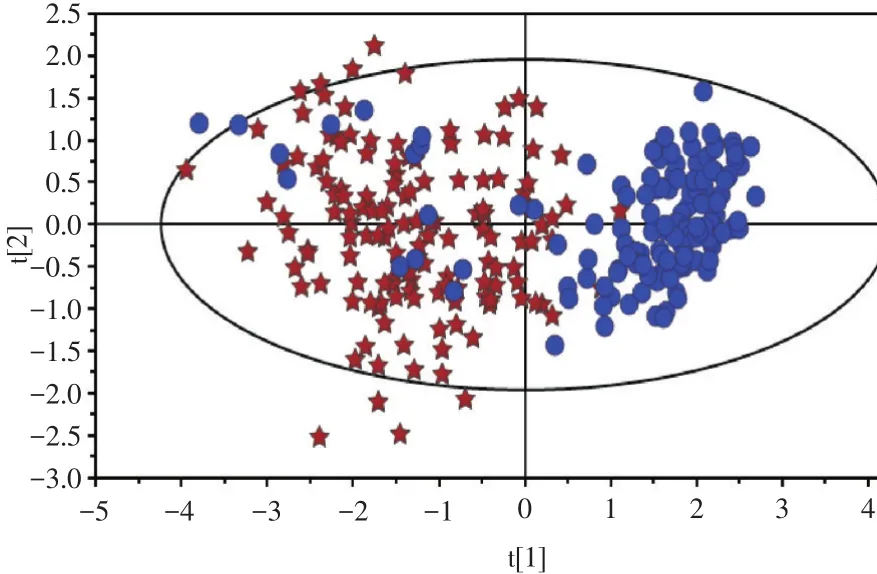
图2 基于血清7种炎症相关细胞因子的PLS⁃DA模型Fig.2 The PLS⁃DA model based on serum seven inflammation related cytokines
3 讨论
人体免疫系统对入侵体内的MP可产生免疫反应,其中细胞免疫在MPP的发病机制中具有重要作用。MPP感染后血清炎症相关因子如IL⁃1、IL⁃6、IL⁃12、IL⁃17、TNF⁃α及IFN⁃γ等显著升高,出现细支气管上皮细胞空泡变性与细胞毒作用并引起气道高反应性和持续气道阻塞[7]。研究[8]表明,MPP患儿血清IL⁃6、IL⁃8水平显著增高且与预后密切相关,其中血清IL⁃6水平可反映肺功能和肺部感染的严重程度[9]。LI等[10]研究表明,IL⁃6对MPP有较高的诊断效能(AUC为0.729,95%CI为0.678~0.780),敏感性和特异性分别为62.8%、95.3%,与本研究结果相似。炎症因子IL⁃8对中性粒细胞和T淋巴细胞均可产生强烈的趋化作用,炎症细胞在受累组织聚积和浸润并释放活性物质,导致组织损伤[10]。IL⁃10是抗炎因子,可抑制TNF⁃α、IL⁃6和IL⁃8的释放而对抗感染[11],故本研究疾病组MPP患儿血清IL⁃8和IL⁃10水平均显著高于对照组。IFN⁃γ主要由Th1细胞产生,通过活化单核细胞和巨噬细胞清除MP,促进细胞毒性T细胞和自然杀伤细胞抗MP感染作用[12],而TNF⁃α是一种炎症介质,其免疫作用与其血清水平高低有关,高水平TNF⁃ɑ导致组织损伤[13]。本研究中,疾病组血清 IL⁃2、IL⁃4、IL⁃6、IL⁃8、IL⁃10、TNF⁃α 及IFN⁃γ水平均高于对照组,表明MP感染可引起机体炎症因子和抗炎因子水平升高,在组织损伤中和修复中发挥潜在作用。
MPP的发病过程是炎症因子和抗炎因子共同作用的过程,孤立地比较各因子的水平变化尚不能全面了解MPP患儿的免疫状态。PLS⁃DA是代谢组学中常用的模式识别技术,可全面、深入了解疾病状态下患者体内多种代谢物的变化过程,有助于疾病的辅助诊断和预测分析[14]。目前,尚未见PLS⁃DA模型用于MPP患儿免疫功能研究和辅助诊断的相关报道。本研究中MPP患儿体内免疫平衡被打破而正常对照组儿童体内免疫处于平衡状态,故PLS⁃DA模型中个MPP患儿分布更离散且空间分布完全不同于正常儿童。MPP时细胞因子IL⁃1、IL⁃12和IL⁃17等也参与了机体的免疫功能调节[7],故本研究基于血清7种细胞因子的PLS⁃DA模型尚不能完全揭示MPP时患儿的免疫状况,表现为PLS⁃DA图中部分患儿分布与对照组儿童有重叠。此外,本研究中PLS⁃DA模型的R2Y和Q2均>0.50,诊断和预测的准确率均较高(86.4%~90.0%),表明该模型较稳定、可靠且具有较高的诊断和预测能力;置换验证图中R2和Q2的截距均<0.05,故PLS⁃DA模型也无过度拟合现象。
本研究中,基于血清7种细胞因子的PLS⁃DA模型较全面地揭示了MPP时患儿体内的免疫功能状态,有助于MPP的辅助诊断和预测分析。尽管如此,MPP患儿的免疫功能状态与患儿感染MP的时间、用药剂量、种类和疗效等密切相关。因此后续应增加样本量及细胞因子种类,全面、深入研究MPP患儿不同时期的免疫状况,为全面揭示MPP时患儿体内的免疫功能状态、鉴别诊断和监测MPP患儿治疗效果、调整用药方案等提供帮助。
[1]吴起武,王影,赵萍.社区获得性肺炎儿童肺炎支原体感染流行病学分析[J].实用医学杂志,2014,30(6):970⁃972.
[2]JAIN S,WILLIAMS D J,ARNOLD S R,et al.Community⁃ac⁃quired pneumonia requiring hospitalization among U.S.children[J].N Engl J Med,2015,372(9):835⁃845.
[3]朱春梅,曹玲.小儿肺炎支原体肺炎诊治⁃重症支原体肺炎并发症的诊治[J].中国实用儿科杂志,2015,30(3):161⁃165.
[4]载芳,申昆玲,沈颖.诸福棠实用儿科学[M].8版.北京:人民卫生出版社,2015:1280⁃1282.
[5]中华医学会儿科学分会呼吸学组.儿童社区获得性肺炎管理指南(2013修订)(上)[J].中华儿科杂志,2013,51(10):745⁃752.
[6]WIKLUND S,JOHANSSON E,SJÖSTRÖM L,et al.Visual⁃ization of GC/TOF⁃MS⁃based metabolomics data for identifica⁃tion of biochemically interesting compounds using OPLS class models[J].Anal Chem,2008,80(1):115⁃122.
[7]HARDY R D,COALSON J J,PETERS J,et al.Analysis of pulmonary inflammation and function in the mouse and baboon after exposure to mycoplasma pneumoniae,CARDS toxin[J].PLoS One,2009,4(10):e7562.
[8]刘芳,赵宇华,陈霜慧.IL⁃6、IL⁃8及IL⁃10在肺炎支原体肺炎患儿血清中的表达及临床意义[J].实用临床医药杂志,2015,19(17):61⁃63.
[9]钟萍,范贤明,蒋雪莲,等.COPD稳定期患者血清IL⁃6、IL⁃18、CC16水平与肺功能及CAT评分的关系[J].实用医学杂志,2016,32(21):3547⁃3551.
[10]LI W,LIU Y J,ZHAO X L,et al.Th⁃1/Th⁃2 cytokine profile and its diagnostic value in mycoplasma pneumoniae pneumonia[J].Iran J Pediatr,2016,26(1):e3807.
[11]AKDIS M,AAB A,ALTUNBULAKLI C,et al.Interleukins(from IL⁃1 to IL⁃38),interferons,transforming growth factor β,and TNF⁃α:receptors,functions,and roles in diseases[J].J Allergy Clin Immunol,2016,138(4):984⁃1010.
[12]李克彬,许洁,刘修艳,等.室内燃煤PM2.5对卵蛋白诱导哮喘大鼠的气道炎症作用[J].实用医学杂志,2017,33(5):709⁃712.
[13]周安,徐巧玲,李明强,等.结核患者血清 TNF⁃α、IL⁃1、IL⁃10和HMGB⁃1动态变化及临床意义[J].实用医学杂志,2017,33(2):285⁃288.
[14]张晓波,李鞠,乔善磊,等.应用代谢组学方法构建原发性肾病综合征诊断模型[J].中华肾脏病杂志,2016,32(5):334⁃338.

