健脾化湿方治疗脾胃湿热型口腔扁平苔藓临床研究
徐流亮 徐笑爽
(开封大学医学部,开封,475000)
口腔扁平苔藓是临床比较常见的一种口腔黏膜疾病,具有较高发病率,其病程慢性迁延,顽固难治,可复发,有癌变可能,临床表现以口腔黏膜白色斑纹、充血、糜烂、溃疡等为主,给家庭及社会造成沉重的负担[1]。目前,临床对于口腔扁平苔藓的发病原因尚未完全清楚,暂无特效疗法。目前,临床常采用常规西药对口腔扁平苔藓患者进行治疗,虽具有一定疗效,但长期使用存在一定不良反应[2-3]。因此,如何有效治疗口腔扁平苔藓是各大医院面临的棘手问题。魏宁等[4]采用西药联合中药草泻心汤治疗口腔糜烂型扁平苔藓,可降低近期复发率,安全性较高。周淑珍等[5]采用中药养阴益气合剂治疗口腔扁平苔藓也取得良好的疗效。故中医药被广泛应用于口腔扁平苔藓的临床治疗,缓解患者的临床症状,减少不良反应的发生,受到广大患者及临床医师的青睐。本研究选取脾胃湿热型口腔扁平苔藓患者124例,分组采用常规西药及健脾化湿方治疗,比较2组临床疗效及IgA、IgG、IgM等指标的变化情况,旨在观察健脾化湿方治疗脾胃湿热型口腔扁平苔藓的临床疗效,为临床防治提供依据,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2015年8月至2016年7月开封大学医学部收治的脾胃湿热型口腔扁平苔藓患者124例,随机分为观察组和对照组,每组62例。其中男64例,女60例;年龄20~74岁,平均年龄(42.69±3.57)岁;病程2~9年,平均病程(5.57±1.57)年。对照组男31例,女31例;年龄22~74岁,平均年龄(42.78±3.66)岁;病程2~8年,平均病程(5.49±1.54)年。观察组男33例,女29例;年龄20~72岁,平均年龄(42.57±3.74)岁;病程3~9年,平均病程(5.67±1.63)年。2组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 参考科学出版社出版的《口腔疾病诊疗指南》[6]进行诊断。1)病理标准:固有层中淋巴细胞呈弥散浸润,上皮基底层液化,表层有过度角化和不全角化。2)临床标准:病变部位黏膜表现丘疹,白色条纹或斑块,黏膜发红,出现疱和糜烂。
1.2.2 中医诊断标准 参考国家中医药管理局制定的《中医病症诊断疗效标准》[7],结合患者常见临床表现,拟制定脾胃湿热型口腔扁平苔藓中医症候诊断标准:1)主症。两颊、牙龈或舌唇见白色角化斑纹,周围充血,红斑水肿,有表浅糜烂面,局部疼痛。2)次症。胃脘嘈杂、纳食易饥、胸胁闷胀、身重。3)舌脉。舌质红,苔黄腻,脉濡数。
1.3 纳入标准 1)符合下述西医、中医诊断标准者;2)年龄介于18~75岁之间者;3)临床资料完整者;4)对本研究知情,并签署同意书者;5)依从性好,配合本次研究者6)病程≤10年者。
1.4 排除标准 1)不符合上述纳入标准者;2)过敏体质者;3)精神异常者;4)患有其他口腔黏膜疾病者;5)妊娠及哺乳期妇女;6)近3个月内使用过免疫制剂者;7)合并有严重严重心、肝、肾功能不全者;8)肿瘤患者;9)近1个月内使用过抗生素者。
1.5 脱落与剔除标准 1)不符合纳入条件,纳入错误者;2)不能遵医嘱用药或试验过程记录不完整,影响疗效判断者;3)联合应用免疫抑制剂、糖皮质激素及抗菌药物者。
1.6 治疗方法 对照组患者给予转移因子胶囊(陕西医药控股集团生物制品有限公司生产,国药准字H20013414)治疗,口服,6 mg/次,1次/d,30 d为1个疗程,共治疗2个疗程。观察组患者在对照组的基础上给予健脾化湿方(由白术10 g、茯苓10 g、党参15 g、砂仁10 g、薏苡仁30 g、扁豆15 g、莲子10 g等组成)治疗,用水煎至300 mL,分早晚2次口服,30 d为1个疗程,共治疗2个疗程。
1.7 观察指标 比较2组治疗前后中医症候积分、生命质量、免疫球蛋白A(IgA)、免疫球蛋白G(IgG)、免疫球蛋白M(IgM)及不良反应发生情况,并对2组临床疗效进行评价。
1.8 疗效判定标准 1)中医症候积分[7]:对上述中医诊断标准中的中医症候进行积分,总分0~30分,积分越高表示临床症状越严重。2)生命质量:采用自拟生命质量调查表对患者生命质量状况进行评价,包括心理健康、躯体疼痛、社会关系、生理健康及情感职能5个方面,每个方面总分0~20分,5个方面得分相加即为最终得分,所得分值越高表示生命质量状况越好。3)IgA、IgG、IgM水平:采用免疫散射比浊法测定。4)不良反应:包括恶心呕吐、头晕、听力下降、乏力、发热。5)临床疗效:参考《口腔疾病诊疗指南》[6],结合患者临床症状变化情况,拟制定临床疗效评价标准,其中显效:充血、糜烂等临床症状、体征消失或明显改善,中医症候积分较治疗前减少>75%;有效:充血、糜烂等临床症状、体征有所改善,中医症候积分较治疗前减少>30%;无效:充血、糜烂等临床症状、体征未改善或加重,中医症候积分较治疗前减少≤30%。总有效率=显效率+有效率[8]。
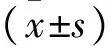
2 结果
2.1 中医症候积分及生命质量评分 治疗前,2组患者中医症候积分、生命质量评分比较,差异无统计学意义(P>0.05);与治疗前比较,2组中医症候积分在治疗后均下降,而生命质量评分均上升,差异有统计学意义(P<0.05);治疗后,观察组中医症候积分明显低于对照组,而生命质量评分明显高于对照组,差异有统计学意义(P<0.05)。见表1。
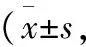
表1 2组治疗前后中医症候积分及生存 质量评分比较分)
注:治疗后2组中医证候积分比较,*P<0.05;治疗后2组生命质量评分比较,△P<0.05
2.2 2组患者IgA、IgG、IgM水平比较 治疗前,2组患者IgA、IgG、IgM水平比较,差异无统计学意义(P>0.05);与治疗前比较,2组IgG、IgM水平在治疗后均下降,且观察组下降幅度更大,差异有统计学意义(P<0.05);与治疗前比较,2组IgA水平在治疗后差异均无统计学意义(P>0.05)。见表2。
注:治疗后2组IgG比较,*P<0.05;治疗后2组IgM比较,△P<0.05
2.3 2组患者的临床疗效比较 观察组的临床疗效明显高于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组患者发热临床疗效比较[例(%)]
2.4 不良反应 观察组患者不良反应发生率明显低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 2组不良反应发生率比较[例(%)]
3 讨论
口腔扁平苔藓是一种伴有慢性浅表性炎性反应的口腔黏膜角化异常性疾病,是口腔黏膜疾病常见的一种,其发病原因尚未完全明确,普遍认为由自身反应性T淋巴细胞介导对上皮基底细胞损害所致。目前,临床对于口腔扁平苔藓的治疗包括物理治疗、药物治疗及手术治疗。西药治疗以减轻疼痛、控制病变、治愈糜烂、降低癌变潜能为主,但不能从根本上解决问题,且疗效不稳定、不良反应多,且病情容易复发[9-10]。据相关文献报道[11-12],采用中医药治疗口腔扁平苔藓,具有疗效高、不良反应少的优点,显示出独特的优势。
中医学并无口腔扁平苔藓病名,根据患者常见临床表现及发病原因,可归属于“口破”“口蕈”“七星疮”“口糜”等中医范畴,如《保婴易知录》所云:“满口糜烂,色红作痛,甚则腮舌俱肿,联及咽喉,不能饮食”,也如《焦氏喉科枕秘》曰:“此症因脾经积热。上腭属脾,脾气通于喉,故上腭生疮,似粟如珠,或黄或白,口中腥臭,手足怕冷,身体畏寒。治者用水药或苦茶拭净,吹秘,服清脾降火汤。戒酒色”,也如《杂病源流犀烛·口齿唇舌源流》所云:“脏腑积热则口糜,口糜者,口疮糜烂也,宜局方凉膈散;心热亦口糜口疮多赤,宜花粉末掺之;肺热亦口糜,口疮多白,宜黄柏、荜拨末掺之良久,以水漱口”。中医认为,本病的发生与饮食不节、外感湿热、大病久病等有关,如《医方考卷之五》记载:“膀胱者,水道之所出;小肠者,清浊泌别之区也。膀胱移热于小肠,则清浊不能泌别,湿热不去,势必上蒸,故令口中糜烂而疮”,也如《圣济总录·卷一百一十七》所云:“膀胱移热于小肠,膈肠不便,上为口糜……大抵心胃壅热,则必熏蒸于上;不可概以敷药,当求其本以治之”,也如《医宗金鉴·卷六十五》曰:“此证由阳旺阴虚,膀胱湿水泛溢脾经,湿与热瘀,郁久则热,热气熏蒸胃口,以致满口糜烂,甚于口疮,色红作痛,甚则连及咽喉,不能饮食。初起宜服导赤汤。口臭、泻泄脾虚湿者,宜服连理汤;糜烂延及咽喉,日轻夜重者,服少阴甘桔汤,便秘者服凉膈散”。总结起来,本病病位在于口,与心、肺、脾等密切相关,尤其重在于脾,本病病机为本标虚实,湿热血瘀为其标,脾气虚弱为其本。脾主运化水湿,可充分濡润脏腑,又可使水湿停聚体内,若脾脏功能失常,则水湿停滞而导致痰饮、湿浊、血瘀的产生[12]。由此可见,本病的治疗应以健脾益气、清热化湿为主[13-15]。
健脾化湿方由白术、茯苓、党参、砂仁、薏苡仁、扁豆、莲子等组成。白术味甘、苦,性温,归脾、胃经,可健脾益气、燥湿利水。茯苓味甘、淡,性平,归心、肺、脾、肾经,具有利水渗湿、健脾宁心等功效,如《别录》记载:“止消渴,好睡,大腹,淋沥,膈中痰水,水肿淋结。开胸腑,调脏气,伐肾邪,长阴,益气力,保神守中”。党参味甘,性平,归脾、肺经,可健脾益肺、补中益气,如《本草正义》所云:“党参力能补脾养胃,润肺生津,健运中气,本与人参不甚相远。其尤可贵者,则健脾运而不燥,滋胃阴而不湿,润肺而不犯寒凉,养血而不偏滋腻,鼓舞清阳,振动中气而无刚燥之弊”。砂仁味辛,性温,归脾、胃、肾经,具有化湿开胃、温脾止泻、理气安胎等功效,如《本草纲目》曰:“补肺醒脾,养胃益肾,理元气,通滞气,散寒次胀痞,噎膈呕吐,止女子崩中,除咽喉口齿浮热,化铜铁骨哽”。薏苡仁味甘、淡,性凉,可健脾渗湿、除痹止泻,清热排浓,如《本草新编》所云:“薏仁最善利水,不至损耗真阴之气,凡湿盛在下身者,最宜用之,视病之轻重,准用药之多寡,则阴阳不伤,而湿病易去”。扁豆味甘,性平,归入脾、胃经,具有健脾和中、消暑化湿等功效。莲子味甘、涩,性平,归脾、肾、心经,可补脾止泻、益肾涩精、养心安神,如《医林纂要》曰:“莲子,去心连皮生嚼,最益人,能除烦、止渴、涩精、和血、止梦遗、调寒热。煮食仅治脾泄、久痢、厚肠胃,而交心肾之功减矣。更去皮,则无涩味,其功止于补脾而已”。由此可见,健脾化湿方具有清热化湿、健脾益气之功效,是治疗脾胃湿热型口腔扁平苔藓之良方[16]。现代药理研究表明[17],白术具有抗菌、健脾胃、壮身体和提高抗病能力作用;茯苓具有增强机体免疫功能、抗菌作用;薏苡仁可提高机体免疫力。
本研究结果显示,与治疗前比较,观察组与对照组中医症候积分、IgG、IgM在治疗后均下降,而生命质量评分均上升,且观察组上述观察指标均优于对照组。提示采用健脾化湿方治疗脾胃湿热型口腔扁平苔藓,可有效缓解患者临床症状,改善免疫球蛋白水平,提高生命质量。本研究中,观察组临床疗效达88.71%,且仅有2例患者出现恶心呕吐或乏力,进一步提示采用健脾化湿方治疗脾胃湿热型口腔扁平苔藓,可显著提高临床疗效,且不良反应少,可促进患者身体恢复。本研究充分利用中医药治疗脾胃湿热型口腔扁平苔藓疗效高、不良反应少的优势,采用健脾化湿方进行治疗,为临床更好地治疗脾胃湿热型口腔扁平苔藓提供新思路。但由于本研究收集样本数量少、观察时间短,未对健脾化湿方治疗脾胃湿热型口腔扁平苔藓的远期疗效进行评价,临床需进一步深入研究。
综上所述,对脾胃湿热型口腔扁平苔藓患者采用健脾化湿方治疗,可显著提高临床疗效,缓解临床症状,改善免疫球蛋白水平,促进患者身体恢复,提高生命质量,且不良反应少,具有临床推广意义。
[1]邱宜农,杨彦伟,冯玉霞,等.Nd∶YAG激光联合局部用药对中老年口腔扁平苔藓患者疗效的初步评价[J].中华老年口腔医学杂志,2016,14(3):155-159.
[2]眭佳丽,刘思佳,漆明.他克莫司和曲安奈德治疗糜烂型口腔扁平苔藓的疗效比较[J].宁夏医科大学学报,2016,38(3):326-328.
[3]黄韵颖,周塑,蔡扬.口腔扁平苔藓患者血清中白细胞介素-12和白细胞介素-27表达与免疫功能的相关性[J].华西口腔医学杂志,2016,34(2):140-144.
[4]魏宁,张强,刘曼.甘草泻心汤联合窄谱中波紫外线及西药治疗口腔糜烂型扁平苔藓疗效观察[J].现代中西医结合杂志,2016,25(24):2667-2669.
[5]周淑珍,高云云,谢静,等.养阴益气合剂对口腔扁平苔藓患者血清及唾液干扰素γ和白细胞介素10水平的影响及临床意义[J].中国基层医药,2016,23(22):3366-3369.
[6]陈卫民,朱声荣,毛靖.口腔疾病诊疗指南[M].北京:科学出版社,2005.
[7]国家中医药管理局.中医病症诊断疗效标准[M].南京:南京大学出版社,1994.
[8]陈诚,程绍航,狄正鸿,等.0.03%他克莫司软膏和得宝松注射液治疗口腔扁平苔藓的临床对比研究[J].实用药物与临床,2013,16(10):924-925.
[9]胡小娅,桂冠,许扬,等.倍他米松联合胸腺五肽治疗糜烂型口腔扁平苔藓的疗效观察[J].实用临床医药杂志,2014,18(21):146-147.
[10]李其玉.中西医临床免疫结合法治疗口腔扁平苔癣的短期疗效分析[J].河北医学,2013,19(2):214-217.
[11]杨礼安.中医药在口腔扁平苔藓治疗中的应用进展[J].临床口腔医学杂志,2013,29(11):695-696.
[12]刘铁军,张杨杨,刘健,等.化湿行瘀清热方剂对口腔扁平苔藓患者唾液中差异蛋白的影响[J].实用医学杂志,2016,32(13):2231-2235.
[13]郝宇,赵华.中西医结合治疗糜烂型扁平苔藓临床研究[J].河南中医,2014,35(6):1163.
[14]谷群英,王建凯,牛光良.丹栀逍遥散治疗口腔黏膜疾病体会[J].中医学报,2013,28(12):1928-1929.
[15]张姝,于学垠.甘草泻心汤联合他克莫司治疗口腔扁平苔藓150例[J].河南中医,2015,35(2):239-240.
[16]何清美,颜家渝,李必泽,等.补脾胃泻阴火升阳汤加减合并西医疗法治疗口腔扁平苔藓的临床观察[J].成都医学院学报,2016,11(4):427-430.
[17]冯亚龙,赵英永,丁凡,等.茯苓皮的化学成分及药理研究进展(Ⅰ)[J].中国中药杂志,2013,38(7):1098-1102.

