瘢痕子宫再次妊娠分娩方式的临床选择研究
宋湘玉
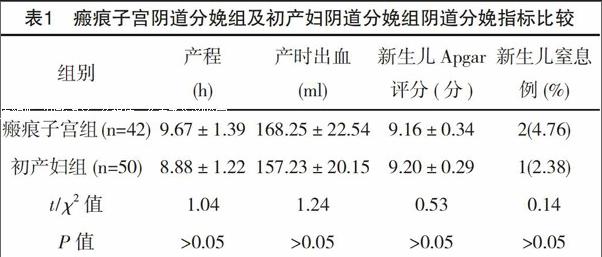
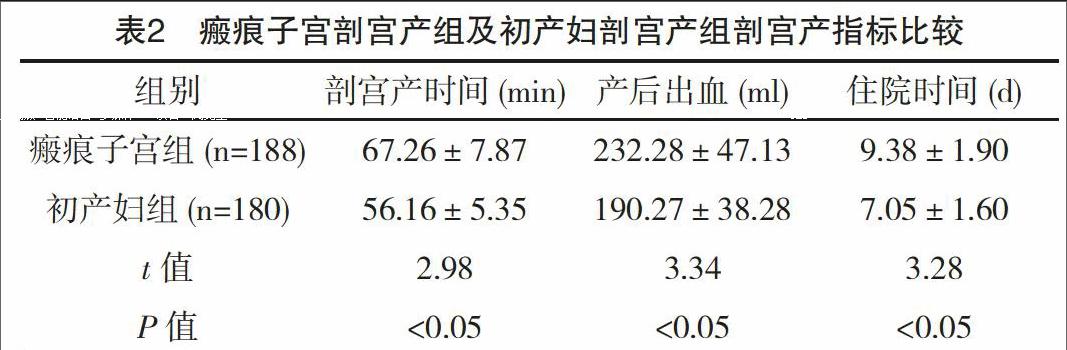
【摘要】 目的:比较瘢痕子宫再次妊娠产妇不同分娩方式结局的差异,探讨如何选择合理的分娩方式。方法:选择瘢痕子宫再次妊娠的产妇230例作为研究对象,其中再次剖宫产180例,50例选择阴道试产,按照1∶1比例选择同期初产妇作为对照组,比较分娩结局及母婴并发症差异。结果:50例瘢痕子宫阴道试产成功42例(84.00%),初产妇阴道分娩组产程为(9.67±1.39)h、产时出血为(168.25±22.54)ml、新生兒Apgar评分为(9.16±0.34)分、新生儿窒息率为4.76%,瘢痕子宫阴道分娩组产程为(8.88±1.22)h、产时出血为(157.23±20.15)ml、新生儿Apgar评分为(9.20±0.29)分、新生儿窒息率为2.38%,比较差异均无统计学意义(P>0.05),两组均无滞产、产褥感染、子宫破裂病例。瘢痕子宫剖宫产组剖宫产时间为(67.26±7.87)min、住院时间为(9.38±1.90)d,均长于初产妇剖宫产组的(56.16±5.35)min、(7.05±1.60)d;产后出血为(232.28±47.13)ml,多于初产妇剖宫产组的(190.27±38.28)ml,比较差异均有统计学意义(P<0.05)。结论:对于瘢痕子宫且再次妊娠分娩的患者,分娩方式选择应当慎重,作为产科医师,在了解患者适应症的情况下,符合阴道试产条件产妇可主张采用阴道分娩的方式,降低剖宫产率。
【关键词】 瘢痕子宫; 妊娠; 分娩方式; 临床选择
doi:10.14033/j.cnki.cfmr.2017.34.092 文献标识码 B 文章编号 1674-6805(2017)34-0187-02
剖宫产术是产科临床治疗中常见分娩手术,近年随着近代产科技术的发展与监测技术的临床广泛应用,采用剖宫产术解决了许多产科难题,同时由于社会因素的影响产科临床对剖宫产应用指征不断放宽,导致剖宫产率明显增加,近年来因我国二胎政策的不断开放,使得剖宫产后瘢痕子宫再次妊娠的产妇也显著增加[1],因剖宫产后瘢痕子宫再次妊娠有较大分娩风险,如没有根据产妇及胎儿指标选取有效分娩方式会对产妇及胎儿生命安全造成严重威胁,所以临床上对产妇实际情况选取有效分娩方式实施分娩非常重要[2]。本文对230例瘢痕子宫再次妊娠的产妇分娩结局及母婴并发症进行分析,探讨如何选择合适的分娩方式,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月-2016年12月笔者所在医院收治的瘢痕子宫再次妊娠产妇230例作为研究对象,年龄26~40岁,平均(29.43±3.97)岁;孕2~4次,平均(2.67±0.34)次;孕37+1~40+3周,平均(38.02±0.37)周;距前次剖宫产2~9年,平均(5.01±1.34)年。其中再次剖宫产180例(剖宫产指征:仍存在首次剖宫产指征;剖宫产术属于纵切口或存在切口感染情况;产妇分娩前出现新的剖宫产指征;孕期有并发症或者其他疾病;多胎妊娠);50例选择阴道试产(首次剖宫产术属于子宫下段横切口并且术后切口无感染现象;首次剖宫产后身体恢复较好;本次孕晚期B超瘢痕厚度3~4 mm;胎儿无头盆不对称;宫颈良好成熟,Bishop评分>7分;无恶性肿瘤、精神类疾病、凝血功能障碍、传染类病;产妇均知情并自愿要求阴道试产,试产过程中随时做好中转剖宫产准备)。按照1∶1比例选择同期初产妇作为对照对象,平均年龄(28.79±3.88)岁;孕周36+5~41+1周,平均(38.34±0.40)周。两组年龄、孕周等比较差异无统计学意义(P>0.05)。
1.2 方法
再次剖宫产组对180例再次剖宫产产妇实施剖宫产术分娩;阴道试产组对50例阴道试产实施阴道分娩,分娩过程中随时观察产妇产程情况,如出现意外及时中转剖宫产术分娩。
1.3 观察指标
(1)初产妇首次阴道分娩及瘢痕子宫阴道分娩产程、产时出血、新生儿Apgar评、新生儿窒息;(2)初产妇首次剖宫产及瘢痕子宫剖宫产手术时间、产后出血、住院时间。
1.4 统计学处理
采用SPSS 11.0软件分析,计量资料以(x±s)表示,采用t检验;计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 瘢痕子宫阴道分娩组及初产妇阴道分娩组阴道分娩指标比较
50例瘢痕子宫阴道试产成功42例,成功率为84.00%(42/50),其中6例因胎儿窘迫、第二产程较长行胎头吸引经阴助产成功;8例阴道试产失败者包括产程异常4例、胎儿窘迫2例、不能耐受经阴分娩疼痛强烈要求剖宫终止妊娠2例。两组产程、产时出血、新生儿Apgar评分及窒息比较,差异均无统计学意义(P>0.05),见表1。两组均无产褥感染、滞产、子宫破裂病例。
2.2 瘢痕子宫剖宫产组及初产妇剖宫产组剖宫产指标比较
瘢痕子宫剖宫产组剖宫产时间、住院时间均长于初产妇剖宫产组,产后出血多于初产妇剖宫产组,比较差异均有统计学意义(P<0.05),见表2。
3 讨论
随着医患关系紧张和医疗纠纷的增加,产妇及其家属缺乏对剖宫产后再次妊娠阴道试产的认识,产妇及其家属片面认为剖宫产术较阴道分娩方式安全性高等因素,从而更倾向于再次行剖宫产终止妊娠[3],剖宫产分娩方式一定程度上缓解了产妇生产时的痛苦,但切口疼痛、慢性盆腔痛及子宫活动受限等并发症的发生率也同时增加[4],临床上对于瘢痕子宫产妇再次妊娠分娩如何选择分娩方式存在较大的争议,是否一定需要进行剖宫产的讨论也愈发热烈[5]。其实分娩方式的选择应当视产妇的具体情况而定,若方式选择不当,再次剖宫产加大产妇手术风险,甚至可能出现各类事故,如大出血、麻醉意外等[6],若产妇日后施行盆腔手术,将会加大手术的难度,增加患者的手术风险;本研究显示瘢痕子宫组剖宫产时间(67.26±7.87)min、住院时间(9.38±1.90)d长于对照组的(56.16±5.35)min、(7.05±1.60)d,产后出血(232.28±47.13)ml多于初产妇组的(190.27±38.28)ml,比较差异均有统计学意义(P<0.05)。endprint
倡导经阴道分娩,降低剖宫产率是目前产科界的呼声,阴道分娩是正常的分娩方式,对母儿健康有利[7],和正常子宫组织相比瘢痕子宫组织弹性度不佳,再次妊娠时产妇的子宫体积会增大,肌纤维会拉长,在分娩过程中,因子宫收缩力强或者收缩协调性欠佳,但随着时间的推移,剖宫产2~3年后子宫切口能够获得最佳愈合,发生瘢痕破裂的机率较小[8],并且随着诊断技术及产程中监测手段的提高,医护人员的仔细查体及产程中的严密监测,瘢痕子宫阴道试产的安全性相应提高[9],瘢痕子宫已不再是剖宫产的绝对指征,经过严格筛选,符合阴道分娩条件的产妇,在严密监护下是可以安全经阴分娩的[10]。本文结果瘢痕子宫阴道试产成功42例,成功率84.00%,两组产程(9.67±1.39)h vs (8.88±1.22)h、产时出血(168.25±22.54)ml vs (157.23±20.15)ml、新生儿Apgar评分(9.16±0.34)分vs (9.20±0.29)分;新生儿窒息率4.76% vs 2.38%,比较差异均无统计学意义(P>0.05),两组均无滞产、产褥感染、子宫破裂病例,也说明瘢痕子宫再次妊娠阴道试产成功率高,且在分娩的过程中没有出现子宫破裂现象,说明多数产妇可通过阴道试产安全分娩。
综上所述,对于剖宫产术后再次妊娠的孕产妇,产科医务人员应当加强围产期监护,帮助剖宫产术后再次妊娠的产妇合理选择分娩方式,提高评估的准确度,尤其应当准确告知产妇阴道试产的利弊,帮助产妇增强自信心,尽量降低二次剖宫产率[11],予产妇正确的分娩方式观念指导,避免盲从。在产妇阴道试产之前,应做好急诊剖宫产准备工作[12],在试产期间密切加强产妇及胎儿情况的监测,观察新生儿胎头下降和宫口扩张情况,同时观察产妇是否存在子宫破裂先兆,如胎儿出现异常情况,注意胎動及胎心率的变化,如胎心监护提示早期或晚期减速,考虑存在胎儿窘迫时必须立即改行剖宫产术,注意宫缩强度及频率,如子宫收缩过强、出现血尿,提示先兆子宫破裂时必须立即改行剖宫产术,禁止对产妇腹部施加压力,胎儿胎盘娩出后,必须常规探查宫腔,了解宫腔内宫壁的完整性及连续性;产后对宫腔进行常规检查,查看子宫和阴道的完整性。
参考文献
[1]黄秋兰.瘢痕子宫阴道分娩的可行性及注意事项[J].吉林医学,2015,37(1):26-28.
[2]胡春艳.疤痕子宫再次妊娠经阴道分娩的可行性分析及探讨[J].当代医学,2014,21(12):28-29.
[3]孙英.对疤痕子宫孕产妇进行阴道分娩的可行性分析[[J].当代医药论丛,2015,26(2):257-258.
[4]王爱香.剖宫产术后再妊娠经阴道分娩164例分析[J].中国乡村医药杂志,2014,11(11):22-23.
[5]金敏丽.140例剖宫产后疤痕子宫再次妊娠分娩方式的临床分析[J].中华全科医学,2014,16(10):1614-1616.
[6]杨方,何曦,姚雪,等.Bishop评分和超声测量在首次剖宫产术后再次妊娠适宜分娩方式选择的预测价值探讨[J].中国现代医学杂志,2015,25(16):94-99.
[7]吕燕,吴玲香,吴俊华.瘢痕子宫再次妊娠经阴道分娩方式的临床研究[J].中国医药指南,2013,12(10):527.
[8]陆宣平,陈友国,韩冰,等.剖宫产术后瘢痕子宫再次妊娠分娩方式的研究进展[J].实用妇产科杂志,2014,30(4):260-262.
[9]曹雪雁.947例剖宫产指征分析[J].中外医学研究,2013,11(34):131-132.
[10]申恒春.剖宫产术后瘢痕子宫再次妊娠93例分娩方式的探讨[J].实用妇产科杂志,2013,29(3):234-236.
[11]谷红梅.剖宫产术后瘢痕子宫再次妊娠阴道试产的可行性分析[J].中国医学创新,2014,11(7):125-127.
[12]程霞.剖宫产术后再次妊娠分娩方式探讨[J].中国实用医药,2014,10(21):250-251.endprint

