协同式院前急救护理模式对急性脑出血患者初步救治时间及并发症的影响
连美升 郑春烟 陈建芳 刘丽青
脑出血主要是源于患者颅内实质性小动脉与小静脉破裂出血,通常在发病后1~4 h内病情加重,由于发病突然、发展迅猛,引发神经系统损伤,致残率与病死率极高。因此,提高急性脑出血患者的抢救成功率,对患者而言具有重要意义[1]。协同式护理主要强调患者与家属共同参与的护理模式,与医护人员形成护理联盟,进而提高护理质量,但临床上缺乏将协同式护理模式应用于急性脑出血患者院前急救的相关研究报道[2]。基于此,本研究进一步探讨协同式院前急救护理模式对急性脑出血患者初步救治时间及并发症的影响。现报道如下。
1 资料与方法
1.1 一般资料
选择2016年6月—2017年6月在我院治疗的80例急性脑出血患者作为研究对象,本研究经我院伦理委员会批准。随机将其分为观察组与对照组,每组各40例。观察组男23例,女17例;年龄56~78岁,平均(67.26±5.13)岁;丘脑出血9例,壳核-内囊出血12例,脑叶出血8例,小脑出血4例,脑桥出血7例。对照组男21例,女19例;年龄55~78岁,平均(67.31±5.07)岁;丘脑出血10例,壳核-内囊出血13例,脑叶出血7例,小脑出血4例,脑桥出血6例。两组一般资料相比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组实行常规院前急救措施,接到急救电话后立即通知急救团队奔赴急救现场,到达后迅速开展急救-转运工作。观察组实行协同式院前急救护理模式,具体实施步骤如下:(1)接到急救电话后,急救团队于3 min内出发,20 min内抵达急救现场,赶赴现场途中与患者家属始终保持电话联系,询问现场情况和患者症状,指导患者家属进行简单急救,意识不清者,告知家属切不可随意搬动,将患者头部转向一侧,详细核对地址。(2)急救处理:到达现场后快速、准确地评估患者病情,清除口鼻腔内分泌物及阻塞物,保持气道畅通,快速给予吸氧,针对自主呼吸停止或呼吸微弱者,立刻实行气管插管,建立静脉通路,抽搐、烦躁者给予静脉注射镇静药物,心搏骤停者立即进行心肺复苏及电击除颤等抢救措施。(3)转运:指导家属协同正确搬运,固定头部,尽量保持平稳,以免发生震荡,做好心电监护工作,采用格拉斯昏迷评分法(GCS)评估患者意识障碍情况,备好急救器械,防止意外事件发生时给予急时抢救,并通知院内医务人员做好准备工作,保证抢救的及时性和连贯性。(4)院内急救:建立绿色通道,患者到达后直接送入抢救室,及时给予降颅压、脱水治疗,缓解脑水肿,做好颅脑CT检查和其他各项实验室检查,确定出血部位,持续监测患者意识状态及生命体征,做好分诊,通知相关科室进行会诊。
1.3 评价指标
(1)比较两组初步救治时间,包括到达现场时间、急救处理时间、转运时间。(2)比较两组并发症发生情况,包括上消化道出血、中枢性高热、脑疝、坠积性肺炎等。(3)比较两组治疗后神经功能评分及日常生活能力评分,神经功能缺损程度评分量表包括意识、水平凝视功能、面肌、语言、上肢肌力、下肢肌力等,总分45分,<16分为轻型,16~30分为中型,>30分重型;日常生活能力量表(ADL)包括躯体生活自理能力评估和工具性日常生活能力评估,总分56分,>14分表示能力下降,<14分表示正常。
1.4 统计学方法
采用SPSS 20.0统计学软件,计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 初步救治时间
观察组达到现场时间、急救处理时间、转运时间均短于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 并发症
观察组患者并发症总发生率较对照组低,差异有统计学意义(P<0.05)。见表2。
2.3 神经功能及ADL评分
观察组神经功能缺损程度评分、日常生活能力评分均低于对照组,差异有统计学意义(P<0.05)。见表3。
表1 两组初步救治时间对比,min)
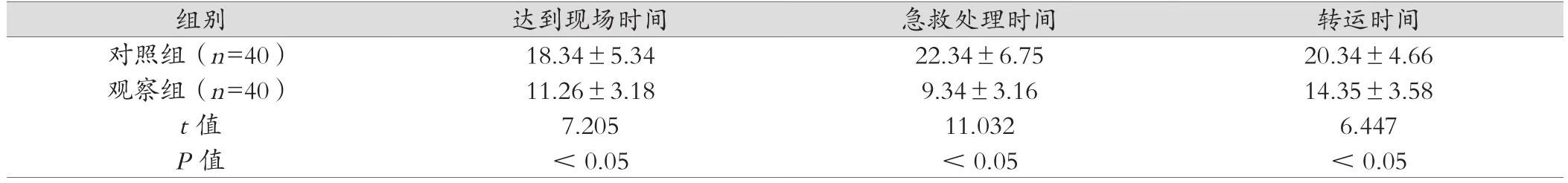
表1 两组初步救治时间对比,min)
组别 达到现场时间 急救处理时间 转运时间对照组(n=40) 18.34±5.34 22.34±6.75 20.34±4.66观察组(n=40) 11.26±3.18 9.34±3.16 14.35±3.58 t值 7.205 11.032 6.447 P值 <0.05 <0.05 <0.05

表2 两组患者并发症对比[n(%)]
表3 两组神经功能缺损程度评分及ADL评分对比,分)
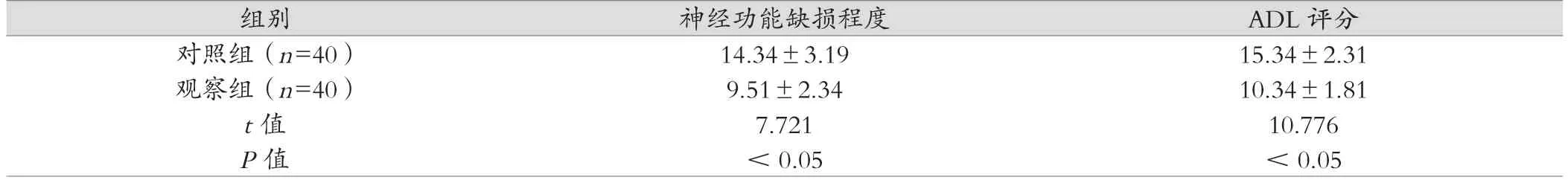
表3 两组神经功能缺损程度评分及ADL评分对比,分)
组别 神经功能缺损程度 ADL评分对照组(n=40) 14.34±3.19 15.34±2.31观察组(n=40) 9.51±2.34 10.34±1.81 t值 7.721 10.776 P值 <0.05 <0.05
3 讨论
相关研究表明,提高疾病控制的重要手段为在最短时间内进行有效的院前急救,确保患者快捷、安全的入院[3]。但在大量院前急救过程中发现,急性脑出血家属在院前急救过程表现不同,其急救结局存在差异性,家属可能存在初步急救措施不当、惊慌失措、不配合医护人员进行急救等原因导致患者贻误最佳抢救时机[4]。提高急危重症患者院前急救成功率,已成为挽救患者生命的重要保障,在急性脑出血患者院前急救过程中引入协同式护理理念,可充分发挥院前急救的及时性,指导家属正确救治,避免救治行为不当加重患者病情[5-6]。
本研究结果显示,观察组初步救治时间、并发症总发生率均较对照组少,神经功能缺损程度评分、日常生活能力评分较对照组低,表明协同式院前急救护理模式可为急性脑出血患者争取更多宝贵的最佳救治时间,减少并发症的发生,提高神经功能和日常生活能力。协同式院前急救护理模式中,急救车在最短时间内达到急救现场,进行初步救治,为后期入院急救奠定了基础[7]。通过在途中与患者家属联系,获取急救现场环境信息、初步了解患者病情,并做出初步评估,实施快速、高效的抢救,安抚患者及家属,避免家属出现情绪失控或行为不当干扰医护人员及急救车司机,急救人员应及时对家属做出急救指导,听从急救人员指挥,充分利用救助资源,提高配合的积极性和主动性;转运过程中,让患者家属保持安静与冷静,以便于急救人员集中精力应对突发状况,同时与院内医务人员保持联络,将各种转运风险和因素降至最低,提高急救质量[8-10]。
综上所述,急性脑出血患者实行协同式院前急救护理模式,可缩短初步急救时间,降低并发症,提高急救质量,减少不良事件发生。

