全身及鞘内注射抗生素治疗颅脑损伤后颅内感染临床研究
文 平,张春阳,冯士军
(内蒙古科技大学包头医学院第一附属医院,内蒙古 包头 014010)
颅脑损伤是神经外科常见的疾病类型,患者会出现头痛、呕吐以及意识障碍等症状,若不及时处理极易引发颅内感染等严重的并发症,对患者的生命安全造成严重威胁,具有较高的致残率以及死亡率[1]。本次研究主要探讨全身及鞘内注射抗生素治疗颅脑损伤后颅内感染的临床效果,报告如下。
1 资料与方法
1.1 一般资料
将2015年6月~2016年6月期间我院收治的颅脑损伤后颅内感染患者60例随机分为观察组以及对照组,其中观察组30例患者中男18,女12;年龄最小17岁,最大58岁,平均年龄(37.5±8.5)岁。对照组30例患者中男20,女10;年龄最小18岁,最大59岁,平均年龄(38.5±8.5)岁。两组患者的各项资料之间无明显差异(P>0.05),表明研究资料可比性较好。
1.2 方法
(1)对照组实行全身注射抗生素治疗,具体方法如下。
根据患者血液细菌培养以及脑脊液的药敏结果进行全身注射抗生素治疗。
(2)观察组实行鞘内注射抗生素治疗,具体方法如下。
在患者腰椎进行穿刺,同时连接测压表对脑脊液的压力进行记录,然后留取脑脊液标本并置于无菌试管中,对标本进行生化指标检查,当放出一定量脑脊液后用50 ml浓度为0.9%的氯化钠注射液以及4万U庆大霉素配制的置换液进行冲洗,每次用量为5~10 ml,脑脊液稀薄后在椎管内注入2~3 mg地塞米松、50 mg万古霉素以及氯化钠注射液,总共剂量为10 ml,之后将穿刺针拔出,在此期间严格执行无菌操作。手术结束后让患者平卧休息4 h,对穿刺点进行消毒并使用无菌纱布覆盖,1次/d,以7 d为一疗程,共2个疗程[2]。
1.3 疗效评价指标
分析患者治疗前后白细胞计数、白蛋白水平以及不良反应发生率。
1.4 统计学方法
研究中分析以及整理数据的软件为SPSS 17.0,计量资料以±s表示,采用t检验,计数资料以[n(%)]
表示,采用x2检验,统计值有统计学差异表示为P<0.05。
2 结 果
2.1 治疗前后白细胞计数、白蛋白水平比较
观察组患者治疗前相关指标与对照组无差异,P>0.05;治疗后相关指标相对于对照组较低,P<0.05。见表1。
表1 治疗前后相关指标比较(±s)
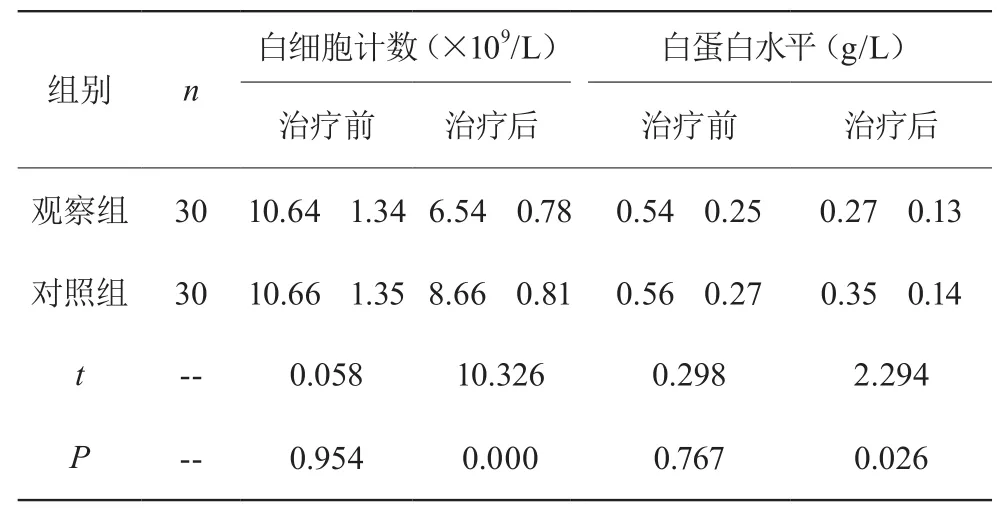
表1 治疗前后相关指标比较(±s)
白细胞计数(×109/L) 白蛋白水平(g/L)组别 n治疗前 治疗后 治疗前 治疗后观察组 30 10.64f 1.34 6.54±0.78 0.54±0.25 0.27±0.13对照组 30 10.66±1.35 8.66±0.81 0.56±0.27 0.35±0.14 t -- 0.058 10.326 0.298 2.294 P -- 0.954 0.000 0.767 0.026
2.2 不良反应发生率比较
观察组患者不良反应发生率为6.67%,相对于对照组26.67%较低,P<0.05。见表2。
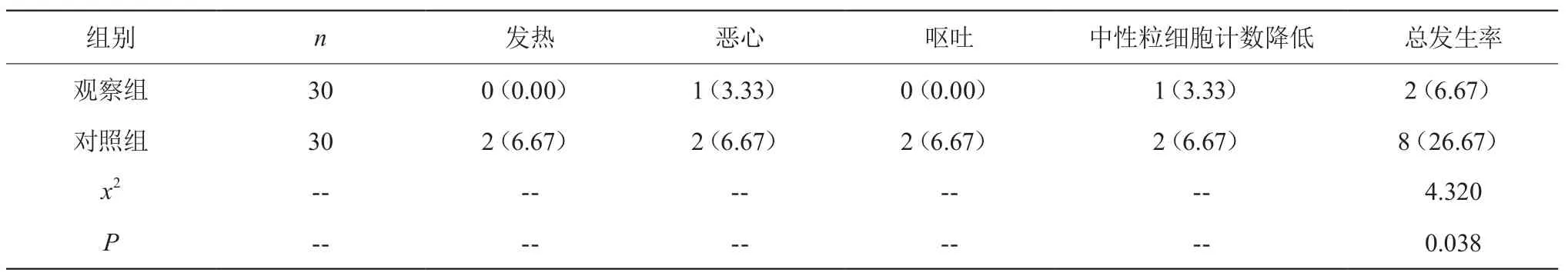
表2 不良反应发生率比较 [n(%)]
3 讨 论
颅脑损伤患者极易发生颅内感染,严重影响到患者的健康以及疾病预后,若治疗不及时甚至会威胁到患者的生命安全,所以及早诊断治疗至关重要。临床对颅脑损伤后颅内感染的治疗主要以抗生素为主,但常规静脉全身注射大剂量抗生素治疗效果不明显,药物通过血脑屏障后达到脑脊液的药物浓度会减少,无明显的灭菌效果,所以需要进行鞘内注射来改善患者预后[3]。
本次研究中,观察组患者白细胞计数、白蛋白水平以及不良反应发生率相对于对照组较低,P<0.05。原因分析为:在治疗颅脑损伤后颅内感染时通过鞘内注射可取的较好的治疗效果,主要是鞘内注射部位在患者腰椎处,不需要通过脑屏障,可将药物直接注入蛛网膜下腔,可有效增加脑脊液中的药物浓度,具有较好的抗菌效果,非常适合治疗脑室炎患者,且用药后不良反应较少,用药安全性较高。另外,通过鞘内注射不但可对蛛网膜下腔进行多次冲洗,使得粘稠的脑脊液得以稀释,还可促进引流,促使药物以最快的速度到达患者蛛网膜下腔以及脑室,在减少蛛网膜粘连的同时还可杀灭局部细菌,降低脑脊液中的细菌浓度,纠正颅内感染状况。
综上所述,全身及鞘内注射抗生素治疗颅脑损伤后颅内感染疗效显著,可有效抑制炎症蔓延,有助于降低颅内感染发生率,值得临床推广应用。
[1]孙新庆.全身及鞘内注射抗生素治疗开颅术后颅内感染临床探讨[J].中国继续医学教育,2015,7(31):140-141.
[2]孙伯禹.鞘内注射抗生素在颅脑损伤后颅内感染患者中的应用价值[J].实用临床医药杂志,2017,21(1):62-64.
[3]王 宇,杨承国.全身及鞘内注射抗菌药物治疗颅脑损伤后颅内感染的疗效观察[J]中国医院用药评价与分析,2017,17(7):895-896,899.

