颅内破裂微小动脉瘤介入栓塞术临床疗效和安全性研究
吴志林,张锦钊,胡世峰,吴鉴洲,黄金培
颅内微小动脉瘤(最大直径≤3 mm)瘤腔小、置管困难,介入栓塞术中并发症多,术中破裂出血率高达8%[1-2]。对于破裂后出血的微小动脉瘤而言,再次发生破裂出血的致死、致残风险仍然较高,需积极的治疗[3]。近几年随着神经介入材料的发展,介入技术的进步,微小动脉瘤的介入栓塞术中并发症大大减少[4-6]。本研究回顾性分析了介入栓塞治疗破裂出血颅内微小动脉瘤患者的临床资料,评价该治疗方式的疗效和安全性。
1 资料与方法
1.1 研究对象 连续回顾性纳入2014年4月-2016年10月云浮市人民医院综合介入科收治的颅内微小动脉瘤破裂导致蛛网膜下腔出血(subarachnoid hemorrhage,SAH)患者。
纳入标准:成人患者,急性期,经计算机断层扫描(computed tomography,CT)证实有SAH且病因为微小动脉瘤破裂。在全脑数字减影血管造影(digital subtraction angiography,DSA)成像下,动脉瘤最大径<3 mm。患者或家属同意行栓塞治疗。除外夹层动脉瘤和血疱样动脉瘤。
收集入组患者的年龄、性别等一般资料;手术中动脉瘤栓塞情况、围手术期并发症及随访动脉瘤复发和患者预后资料。
1.2 手术方法 患者全身麻醉,经DSA明确动脉瘤情况,确定血管内治疗方案。采用Seldinger技术穿刺右股动脉置入动脉鞘,全身肝素化后经动脉鞘导入6F Envoy导引导管,当导引导管末端位于颈内动脉或椎动脉C2水平时,根据3D旋转DSA造影结果选择最佳工作角度并做路径图。选用Headway17微导管根据动脉瘤位置、塑形后,以Synchcro14导丝在路图下小心送入动脉瘤腔内,造影证实后,将弹簧圈(Obit、Detal)送入动脉瘤腔内,调整位置满意后解脱弹簧圈,重复送入弹簧圈直至动脉瘤完全栓塞。对于宽颈动脉瘤需置入支架者,根据载瘤动脉直径及瘤颈情况选择合适的Enterprise支架,将直径2.3F Prowler Plus导管系统送至动脉瘤颈远端2.5~3.0 cm的正常位置,采用支架半释放技术辅助栓塞动脉瘤。对于支架辅助栓塞患者在麻醉前2 h给予阿司匹林300 mg、氯吡格雷300 mg负荷剂量联合顿服,术后继续口服阿司匹林100 mg/d和氯吡格雷75 mg/d,1个月后改为单用阿司匹林6个月(100 mg/d)。
1.3 治疗效果评价 技术评价:患者术后即刻行DSA,根据Raymond分级[7]评估动脉瘤栓塞情况:动脉瘤体及瘤颈均无造影剂充盈为致密栓塞,动脉瘤颈有造影剂充盈为瘤颈残余,动脉瘤体有造影剂充盈为部分栓塞。
临床疗效评价:23例患者中,有20例行DSA随访,随访时间为6~30个月,平均随访(14±0.8)个月。随访内容包括患者有无神经系统并发症和再出血;造影随访观察动脉瘤闭塞情况,载瘤动脉有无狭窄。手术后6个月应用改良Rankin量表(modi fied Rankin Score,mRS)评分评价患者预后情况,mRS评分0~1分为正常,2~3分为轻度残疾,4~5分为重度残疾[8]。
1.4 统计学分析 本研究为描述性研究,对计数资料采用率表示,计量资料用表示。
2 结果
2.1 一般资料 研究共纳入患者23例,所有患者均以突发头痛起病,其中14例有不同程度昏迷史。男性11例,女性12例,年龄40~83岁,平均(62±5)岁,均为单发破裂微小动脉瘤。其中大脑中动脉分叉部动脉瘤8例,前交通动脉瘤7例,后交通动脉瘤3例,胼缘胼周动脉分叉部1例,脉络膜前动脉瘤1例,基底动脉尖端动脉瘤1例,小脑后下动脉远端动脉瘤1例,大脑后动脉P2段动脉瘤1例。Hunt-Hess分级:Ⅲ级5例,Ⅱ级16例,Ⅰ级2例。
2.2 手术效果 患者均在发病3 d内完成介入栓塞治疗,单纯弹簧圈栓塞17例、支架辅助弹簧圈栓塞6例。达到致密栓塞19例(82.61%),4例(17.39%)瘤颈残留。载瘤动脉均通畅,术中均无动脉瘤破裂出血。1例(4.35%)发生术中载瘤动脉闭塞,术中栓塞满意后微导管退出动脉瘤腔时,带出部分弹簧圈瓣环到载瘤动脉。未中和肝素前造影载瘤动脉显影正常,中和肝素5 min后载瘤动脉闭塞,置入Enterprise支架后载瘤动脉通畅。考虑本病例在选择工作角度上微导管后方标记在颈内动脉弯曲部位,较难辨认弹簧圈解脱点标记和微导管后方标记位置,术中没有采取第二角度来观察,最后一枚弹簧圈解脱后微导管头端残留少部分弹簧圈,在微导管退出瘤腔时带出部分弹簧圈瓣环(图1),术后复查头颅CT平扫无脑梗死灶,无相关神经功能障碍发生。
2.3 随访 术后2周复查头颅CT平扫均无再出血。23例患者中,有20例行DSA随访,随访时间6~30个月,平均随访(14±5)个月,结果显示致密栓塞患者动脉瘤均无复发及生长,载瘤动脉无狭窄;次瘤颈残余动脉瘤患者,其中3例动脉瘤无复发及生长,1例术后12个月瘤颈部复发,无再出血,给予支架辅助栓塞治疗达致密栓塞,随访半年无再复发。
23例患者术后6个月时mRS评分0分21例,2分2例。
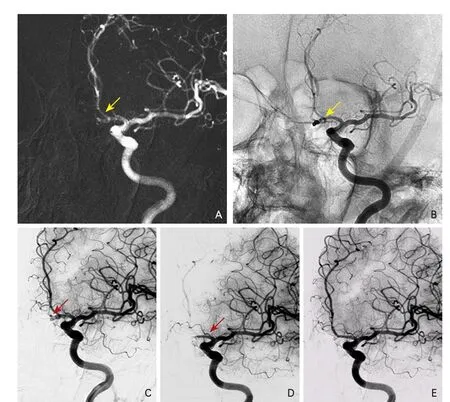
图1 一例破裂微小前交通动脉瘤患者介入栓塞中出现载瘤动脉闭塞
3 讨论
微小动脉瘤即长、宽、高径长度均小于3 mm的动脉瘤[9-11]。颅内微小动脉瘤具有瘤体小、瘤壁菲薄的特点,破裂后往往出血量较大,致残及致死率均较普通动脉瘤高,介入治疗风险较普通动脉瘤更高[12-15]。
近年来,随着介入技术发展及介入材料不断进步,使介入治疗颅内微小动脉瘤成为可能,但仍有相当难度。首先,动脉瘤微小使得动脉瘤腔内操作空间狭小,导管、导丝及弹簧圈较易刺破动脉瘤壁;其次,导管到位困难,很多情况下不能如栓塞普通动脉瘤那样由微导丝直接引导微导管进入动脉瘤腔,且由于动脉瘤瘤壁缺乏弹力层,刺破动脉瘤概率较高;再次,微小动脉瘤中宽颈动脉瘤相对较多,常需要支架或球囊辅助。微小动脉瘤的这些特点需要采取针对性治疗措施:①为了避免刺破瘤壁,增加微导管头端活动空间有利于减少破裂风险,释放第1个弹簧圈时,可让弹簧圈襻于瘤颈处释放后呈圆弧形进入动脉瘤腔内,作为后续襻在瘤壁上的支点,以减少常规释放弹簧圈时第1个襻对瘤壁的压强。②可根据3D-DSA重建图像上动脉瘤与载瘤动脉空间关系及载瘤动脉弯曲形态,对微导管作复杂塑形,从而有助于尽量用微导丝将微导管头端引导至动脉瘤颈附近后头端缩回微导管内并向前推送微导管。这样可使头端获得更大活动空间,减少对瘤壁的压力。③由于球囊及支架应用使操作更为复杂,会增加微小动脉瘤术中破裂出血风险,应尽量用单纯弹簧圈栓塞动脉瘤。相比大、小型动脉瘤,微小动脉瘤治疗过程中发生出血概率更高,有报道微小动脉瘤介入栓塞术中破裂出血率是非微小动脉瘤的8倍[16]。因此,应针对性使用更柔软的弹簧圈作填塞,成篮弹簧圈直径不大于动脉瘤最小径,不要刻意追求致密填塞。
本组共23例颅内破裂微小动脉瘤患者,均成功置管,19例达到致密栓塞。结合既往研究报道[17-18],手术时技术要点和经验的掌握可以提高手术的成功率。
在临床上,为避免实际操作过程中发生并发症,可在栓塞满意后用微导丝引导微导管缓慢回撤,用微导丝推送出残留弹簧圈,且微导丝引导可使微导管更加平顺地撤退出动脉瘤腔,减少微导管对已释放的弹簧圈栓子摩擦牵扯作用,避免弹簧圈脱出动脉瘤。
本研究的样本量偏少,部分病例缺乏造影随访,需要长期随访观察。
1 Iskandar A,Nepper-Rasmussen J. Endovascular treatment of very small intracranial aneurysms[J].Interv Neuroradiol,2011,17(3):299-305.
2 Sluzewski M,Bosch JA,Van Rooij WJ,et al. Rupture of Intracranial aneurysms during treatment with Guglielmi Detachable coils:incidence,outcome,and risk factors[J]. J Neurosurg,2001,94(2):238-240.
3 Cook NF. Emergency care of the patient with subarachnoid haemorrhage[J]. Br J Nurs,2008,17(10):624-629.
4 Van Rooij WJ,Keeren GJ,Peluso JP,et al. Clinical and angiographic results of coiling of 196 very small(≤3 cm)intracranial aneurysms[J]. AJNR Am J Neuroradiol,2009,30(4):835-839.
5 Ioannidis I,Lalloo S,Corkill R,et al. Endovascular treatment of very small intracranial aneurysms[J]. J Neurosurg,2010,112(3):55l-556.
6 Gil A,Vega P,Murias E,et al. Balloon-assisted extrasaccular coil embolization technique for the treatment of very small cerebral aneurysms[J]. J Neurosurg,2010,112(3):585-588.
7 袁金龙,方兴根,李真保,等. 血管内治疗胚胎型后交通动脉破裂动脉瘤的疗效分析[J]. 中国脑血管病杂志,2016,13(10):535-539.
8 汪国胜,刘彬,钟平. 丁苯酞对后循环脑梗死患者NIHSS评分mRS评分及Barthel指数的影响[J]. 医药导报,2015,34(9):1189-1191.
9 Van Rooij WJ,Sluzewski M,Beute GN,et al. Procedural complications of coiling of ruptured intracranial aneurysms:incidence and risk factors in a consecutive series of 681 patients [J]. Am J Neuroradiol,2006,27(7):1498-1501.
10 Toyoda K,Tsutsumi K,Hirao T,et al. Ruptured intracranial aneurysms in pediatric polyarteritis nodosa:case report [J]. Neurol Med Chir (Tokyo),2012,52(12):928- 932.
11 Dima S,Scheau C,Stefanescu F,et al. Endovascular minimally invasive treatment of the intracranial aneurysms:first 124 cases [J]. J Med Life,2012,5(3):360-366.
12 郝小可,史继新. 蛛网膜下腔出血后早期脑损伤机制研究进展[J]. 医学研究生学报,2015,7:767-770.
13 Wei M,Ren H,Yin L. The combinational use of dual microcatheter technique and new hypersoft helical coil for endovascular treatment of tiny intracranial aneurysm with dif ficult geometry [J]. Interv Neuroradiol. 2016,22(1):18-25.
14 Anokwute MC,Braca JA,Bohnstedt B,et al.Endovascular treatment of ruptured tiny (≤3 mm)intracranial aneurysms in the setting of subarachnoid hemorrhage:A case series of 20 patients and literature review[J]. J Clin Neurosci,2017,40:52-56.
15 Zheng Y,Song Y,Liu D,et al. Stent-assisted coiling embolization of tiny,wide-necked intracranial aneurysms[J].Acta Neurochir (Wien),2017,159(1):93-100.
16 Nguyen TN,Raymond J,Guilbert F,et al. Association of endovascular therapy of very small ruptured aneurysms with higher rates of procedure-related rupture [J]. J Neurosurg,2008,108(6):1088-1092.
17 Zang PZ,Liang CS,Shi Q. Endovascular embolization of very small cerebral aneurysms[J]. Neurol India,2010,58(4):576-580.
18 黄青海,聂景浩,吕楠,等. 支架半释放技术辅助弹簧圈栓塞治疗破裂的颅内微小动脉瘤[J]. 中国临床神经外科杂志,2013,18(6):325-327.
【点睛】本文回顾分析颅内破裂微小动脉瘤介入栓塞治疗患者的临床资料,总结栓塞治疗此类颅内动脉瘤的操作技术要点,为临床介入医师成功栓塞颅内破裂微小动脉瘤、减少术中并发症提供借鉴。

