高危儿母亲育儿效能现状及与产后社会支持、抑郁相关性研究
芦玮玮,李惠萍,张 健, 姚晶晶
(1.安徽医科大学护理学院,合肥 230032;2.安徽省儿童医院新生儿随访中心,合肥 230051)
高危儿母亲育儿效能现状及与产后社会支持、抑郁相关性研究
芦玮玮1,2,李惠萍1△,张 健2, 姚晶晶2
(1.安徽医科大学护理学院,合肥 230032;2.安徽省儿童医院新生儿随访中心,合肥 230051)
目的了解高危儿母亲育儿效能情况及与产后社会支持、抑郁的相关性,为今后提高早期干预效果提供依据。方法对纳入标准的高危儿母亲进行育儿效能、社会支持、产后抑郁现况调查,并对其进行相关性分析。结果高危儿母亲育儿效能总分为(75.2±10.2)分,其中健康照顾方面的得分为(63.7±14.2)分。育儿效能得分与社会支持呈正相关(r=0.479,P<0.01),与产后抑郁呈负相关(r=-0.245,P<0.01)。结论高危儿母亲育儿效能整体得分不高,育儿效能得分与社会支持、产后抑郁相关。
高危儿;儿童抚育;抑郁症,产后;社会支持
在胎儿期、新生儿期及日后发育期(一般指婴幼儿时期或未成熟脑时期) 内,存在对生长发育和机体功能有高危险因素(高危因素) 的小儿,称为高危儿[1]。高危儿已成为了一个巨大的特殊群体[2],其后遗症问题也越来越受到重视。对高危儿进行运动、认知能力、语言、社会行为和情感等方面的早期干预,早期治疗,可以预防和减少高危儿后遗症的发生[3]。目前的随访干预多采取系统管理模式[4]医生评估、护士指导,家庭训练干预为主,高危儿母亲是高危儿的主要照顾人,是家庭干预的主要实施人,对高危儿的预后起着关键的作用[5]。育儿效能指育儿任务中的自我效能,是育儿者对自己能成功地组织和完成各种育儿相关任务能力的判断或信念[6]。育儿效能低的父母不能把她们掌握的育儿知识应用于实践[7]。因此,高危儿母亲育儿能力间接影响早期干预效果。本文调查脑损伤高危儿母亲的育儿得分现状,及与产后社会支持及产后抑郁的相关性。希望从高危儿母亲方面着手,通过了解高危儿母亲的育儿能力,为以后提高早期干预效果开辟新的途径。
1 资料与方法
1.1一般资料 以2015年12月15日至2016年5月30日来安徽省儿童医院随访中心随访的124例高危儿母亲为研究对象,符合研究标准、知情同意后进入本研究。高危儿首次随访年龄为(42.0±17.3)d,其中男婴78例,女婴46例;早产儿40例、新生儿窒息30例,新生儿缺氧缺血性脑病13例,新生儿高胆红素血症21例,新生儿低血糖6例,其他14例。高危儿母亲平均年龄(25.6±3.6)岁,学历初中以下5例、初中67例、高中9例、高职/大专23例、本科及以上20例;职业家务68例、文教13例、商业37例、务农3例、其他3例。高危儿诊断标准:早产儿,尤其是极低出生体质量儿,足月小于胎龄儿;围产期缺氧史,如窒息、惊厥、颅内出血等;宫内感染,败血症,化脓性脑膜炎等,持续低血糖或高血糖;母亲患有自身免疫性或甲状腺疾病;严重新生儿黄疸;胆红素脑病抢救成活者;新生儿期患有各种严重疾患,经NICU积极抢救成活者。高危儿母亲纳入标准:初产妇;单胎;主要照顾者为母亲;愿意参加研究项目,签订同意书。排除标准:(1)正常儿及严重脑损伤早期即可诊断脑瘫的患儿家长;(2)高危儿母亲学历低于小学、存在沟通交流障碍者;(3)经产妇;(4)主要照顾人非母亲者。
1.2方法
1.2.1研究工具 (1)本文采用Prasopkittikun等[6]开发的育儿自我效能量表(self-efficacy in infant care scale,SICS)进行测量。Prasopkittikun在2006年开发了SICS,用来测量0~12个月婴儿母亲的育儿自我效能。征得原作者的同意后,臧少敏[8]在2009年将其翻译成中文版,中文版SICS全部条目的平均内容效度系数为0.98,Cronbach′s α系数为0.95。分为5个维度42个条目,分别为促进发育(14个条目)、健康照顾(13个条目)、安全(5个条目)、喂养(8个条目),最后两个条目是母亲对自己育儿自我效能的综合评价。总分为100分,得分越高表示母亲的育儿自我效能越好。(2)爱丁堡产后抑郁量表(Edinbury postnatal depression scsl,EPDS)[9]评价产妇产后忧郁水平,该量表计10个条目,采用0~3 分四分级评分制,满分 30 分,EPDS 评分大于或等于10 分为产后忧郁阳性。(3)产后社会支持量表:采用陆虹等[10]设计的产后社会支持量表进行测量。包括情感支持、物质支持、信息支持和评价支持4个维度,每个维度包含5个条目,共20个条目。每个维度的得分为0~20分,得分越高说明获得的社会支持越多。
1.2.2研究方法 高危儿首次随访时,由经培训的护士指导高危儿母亲填写一般情况表,SICS、产后社会支持量表及EPDS。资料收集由两名经统一培训的护士负责。严格纳入标准,严防缺项、漏项,指导家长进行填写。

2 结 果
124例高危儿母亲SICS总分(75.2±10.2)分,其中促进发育(77.6±11.0)分、健康照顾(63.7±14.2)分、安全(90.5±9.6)分、喂养(80.3±11.6)分、综合评价(77.0±11.9)分。社会支持(41.9±7.4)分。高危儿母亲产后忧郁16 例,发生率为12.9%。EPDS平均得分为(4.9±4.2) 分。SICS总分与产后社会支持呈正相关(r=0.479,P<0.01),与EPDS呈负相关(r=-0.245,P<0.01)。见表1。
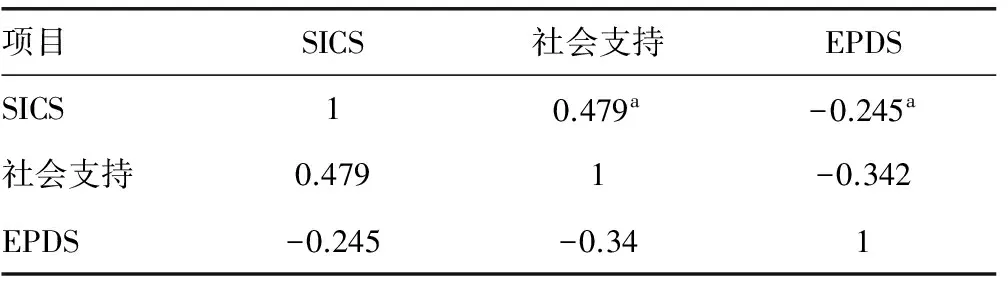
表1 SICS得分与高危儿母亲EPDS、社会支持相关情况分析
a:P<0.01
3 讨 论
3.1高危儿母亲育儿效能研究现状 育儿效能属于自我效能感的一部分。0~12个月婴儿母亲育儿自我效能量表目前有育儿调查量表(infant care survey,ICS)、母亲育儿信心量表(maternal confidence questionnaire,MCQ)、育儿胜任感量表(parenting sense of competence scale,PSCS)、SICS等。SICS不仅以具体任务为导向同时又兼顾了育儿领域的各种任务,因此本文采用此量表作为调查工具。SICS目前在国内主要用于调查初产妇育儿自我效能状况。随着高危儿早期干预研究深入,高危儿母亲的心理及育儿情况也渐渐被提及。目前我国高危儿母亲的育儿能力还未有人涉及。因此了解这一群体的育儿自我效能状况是有必要的。
从本次调查结果来看,高危儿母亲SICS整体得分不高,尤其是健康照顾方面得分最低,这与国内初产妇产后6周得分情况一致[8],且总分、健康照顾方面得分低于一般初产妇。因此,高危儿母亲这一特殊群体的育儿能力应得到医护人员足够的重视。高危儿母亲由于缺乏新生儿护理、婴儿疾病护理方面(发热、吐奶、惊厥处理等)的知识和经验,在健康照顾方面得分最低。其次是促进发育方面,主要体现在早期干预知识缺乏,这恰恰是高危儿母亲需要掌握和运用的知识;安全和喂养方面的得分较高,可能与家长重视和产科的母乳喂养知识宣教到位有关。今后,在随访门诊有限的时间内,可以根据个体的得分情况给予针对性指导,提高工作效率。
3.2 SICS得分与产后社会支持、EPDS的关系 研究表明,育儿能力与高危儿母亲的学历,职业,经验,心理,社会支持等[9]相关,这与本研究结果一致。社会支持越好,高危儿母亲的SICS越高;产后抑郁越严重,SICS越低。如何提高高危儿母亲的SICS应从这两方面着手。社会支持中最重要的一部分是信息支持,因此,随访工作中应加强对高危儿母亲的育儿宣教,尤其是对婴儿健康照顾方面的宣教。现在的母亲绝大多数都是80后,网络是最重要的社会支持,我们可以借助网络,提高社会支持,从而改善心理状况[11]。从EPDS的调查情况来看,产后抑郁发生率为12.9%[12-13]。高危儿母亲的焦虑及抑郁高于正常妊娠母亲[14],高危儿母亲在产后这一特殊阶段激素水平紊乱,再担心宝宝的预后使高危儿母亲更需要加强心理护理。产后抑郁会影响高危儿母亲的心情,不利于高危儿的健康成长。因此建议高危儿随访应常规筛查高危儿母亲的产后抑郁,如果产后抑郁筛查得分特别高的高危儿母亲,应让其家人了解产后抑郁的危害配合治疗,建议去精神科就诊。
综上所述,高危儿母亲SICS较低,应引起重视,在随访中应给予相应的指导和提高。明确了SICS与社会支持、产后抑郁相关,下一步笔者将从这两方面入手,找到好的方法,以期提高高危儿母亲的育儿能力,进而改善高危儿的预后。究竟如何提高高危儿母亲的SICS,如何改善高危儿母亲的心理状况,是需要进一步研究的问题。
[1]谢鹏,林义雯,谢玲.高危儿保健[M].长沙:湖南科学技术出版社,2010:62.
[2]邓玉环,孙亚莲,高丹.综合管理模式对高危儿随访效果的影响研究[J].中国妇幼保健,2016,31(12):2421-2423.
[3]杨彩燕,杨爽,杨敏.早期干预对高危儿体格智能发育的临床研究[J].吉林医学,2016,37(2):446-448.
[4]卢云,王艳娟.高危儿早期干预研究及效果评估[J].中国妇幼保健,2013,28(13):2092-2094.
[5]吉月彬,张悦秋,闫冬梅,等.影响脑瘫患儿早期诊断的综合因素分析[J].中国妇幼保健2015,30(14):2193-2195.
[6]Prasopkittikun T,Tilokskulchai F,Sinsuksai N,et al.Self-efficacy in infant care scale:Development and psy-chometric testing [J].Nurs Health Sci,2006,8(1):44-50.
[7] Prasopkittikun T,Tilokskulchai F.Self-efficacy in infant care scale:Revision and further psychometric testing[J].Nurs Health Sci,2010,12(4):450-455.
[8]臧少敏.初产妇产后育儿自我效能及影响因素的研究[D].北京:北京协和医学院,2009.
[9]Lee DT,Yip SK,Chiu HF,et al. Detecting postnatal depression in Chinese women[J].Br J Psychiatry,1998,172(5): 433-437.
[10]陆虹,郑修霞.初产妇社会支持与产后抑郁关系的探讨[J].中华护理杂志,2001,3(10):731-733.
[11]吴美水,陈美霞,郑碧兰.脑瘫高危儿母亲心理健康水平的调查分析[J].中华护理教育,2011,8(12):565-567.
[12]朱瑞娟.80后城市女性产后抑郁、社会支持与互联网使用的质化研究[J].中国健康教育.2016,32(4):355-358.
[13]黄涨波,高永嘉,裴晶,等.高危儿父亲和母亲的生命质量调查研究[J].中国妇幼保健,2014,29(28):4611-4613.
[14]Camilla P,Francesca G,Chryssoula T,et al.Complexity of parental prenatal attachment during pregnancy at risk for preterm delivery[J].J Matern Fetal Neonatal Med,2016,29(5):771-776.
芦玮玮(1982-),主管护师,在读硕士,主要从事高危儿随访干预工作。△
,E-mail:hulihuizi@163.com。
10.3969/j.issn.1671-8348.2017.34.035
R729
B
1671-8348(2017)34-4852-02
2017-08-21
2017-09-25)

