腹腔镜与开腹手术治疗胆囊结石合并胆总管结石临床效果比较
沈滨杰 刘璐庆 沈炜
腹腔镜与开腹手术治疗胆囊结石合并胆总管结石临床效果比较
沈滨杰 刘璐庆 沈炜
目的 比较腹腔镜与开腹手术治疗胆囊结石合并胆总管结石的临床效果。方法 回顾性选取胆囊结石合并胆总管结石行手术治疗的患者184例,按手术方式将患者分为两组。研究组92例,采用腹腔镜手术方式治疗;对照组92例,采用开腹手术方式治疗。比较两组患者手术时间、术中出血量、术后肛门排气时间、住院时间、术后镇痛药物使用率、结石完全清除率、手术前后疼痛及术后并发症发生情况。结果 研究组患者手术时间、术中出血量、术后肛门排气时间及住院时间均少于对照组(均P<0.05)。术前两组患者疼痛评分比较无统计学差异(P>0.05),术后3d、1周、2周研究组疼痛评分均低于对照组(均P<0.05)。研究组患者术后镇痛药物使用率低于对照组(P<0.05),结石完全清除率高于对照组(P<0.05)。研究组患者术后肺部感染、切口感染及胆汁淤积等并发症发生率均低于对照组(均P<0.05)。结论 腹腔镜手术治疗胆囊结石合并胆总管结石效果较好,患者创伤小,恢复快,术后并发症少,值得临床应用。
腹腔镜 胆囊结石 胆总管结石 疗效 开腹
胆囊结石为临床常见病,发病率约为10%~15%;随着人民生活水平的提高,胆囊结石的发病率亦呈现逐年上升趋势[1]。有报道称,高达33.0%的胆囊结石患者并发胆总管结石[2]。胆囊结石合并胆总管结石病程短、临床症状明显,较易出现胰腺炎,手术治疗是其主要治疗方法。传统开腹手术以胆囊切除、胆道探查等为主,患者创伤较大[3]。而腹腔镜手术具有患者创伤小、恢复快等优点,已越来越多地为外科医师和患者所选择[4]。本研究旨在比较腹腔镜手术与开腹手术治疗胆囊结石合并胆总管结石的效果,现报道如下。
1 对象和方法
1.1 对象 回顾性选取2015年2月至2017年2月本院收治的胆囊结石合并胆总管结石行手术治疗的患者184例,均经腹部B超、上腹部CT检查确诊。排除标准:既往存在胆道手术史患者;妊娠期或哺乳期患者;严重肝、肾功能异常患者。按手术方式将患者分为研究组(腹腔镜手术)和对照组(开腹手术)。研究组患者92例,其中男 54 例,女 38 例;年龄 23~70(42.4±2.1)岁;发病时间 2~15(5.2±1.3)d。对照组患者 92 例,其中男 58 例,女34 例;年龄 22~70(43.1±1.9)岁;发病时间 2~14(5.3±0.9)d。两组患者性别、年龄、发病时长等比较差异均无统计学意义(均P<0.05),具有可比性。
1.2 手术方法 对照组患者采取常规开腹手术治疗,给予全身麻醉联合硬膜外阻滞麻醉。患者取仰卧位,于上腹部常规行切口,探查清楚后将胆囊切除,胆总管切开取石,成功取石后放置引流管引流,最后逐层缝合切口。研究组患者采取腹腔镜手术治疗,给予全身麻醉联合硬膜外阻滞麻醉。患者取仰卧位,先行人工气腹建造,使压力保持在12mmHg;置入操作器械和腹腔镜,充分暴露胆囊三角;若患者结石嵌顿且离胆总管较远,则使胆囊管明显显露,远端应用可吸收钛夹闭;若患者胆囊暴露不清晰,则用钝性器材游离至胆囊管,待胆囊完全暴露后夹闭;胆囊管与胆总管的交界处无血管以后,于胆总管的前壁切长约0.5~1cm的切口,将胆道镜置入;采用取石网将结石取尽,彻底清洗胆总管,并探查胆道明确是否存下残留结石;应用吸引器将体液吸尽,并放置引流管引流,最后切除胆囊。两组患者术后均常规应用抗菌药物1~2d,根据愈合情况拔除引流管。
1.3 观察指标 观察并比较两组患者手术时间、术中出血量、术后肛门排气时间、住院时间、术后镇痛药物应用及结石完全清除情况(术后应用胆道镜探查结石清除情况);应用视觉模拟评分(VAS)评估两组患者术前、术后3d、术后1周、术后2周疼痛情况并比较,0分表示无痛,10分表示剧烈疼痛[5];观察并比较两组患者术后肺部感染、切口感染、胆汁淤积等并发症发生情况。
1.4 统计学处理 应用SPSS 17.0统计软件;计量资料以表示,组间比较采用两独立样本t检验;计数资料以频数和构成比表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术时间、术中出血量、术后肛门排气时间及住院时间比较 见表1。
由表1可见,研究组患者手术时间、术中出血量、术后肛门排气时间及住院时间均少于对照组(均P<0.05)。
2.2 两组患者术前、术后3d、1周、2周疼痛评分比较见表2。
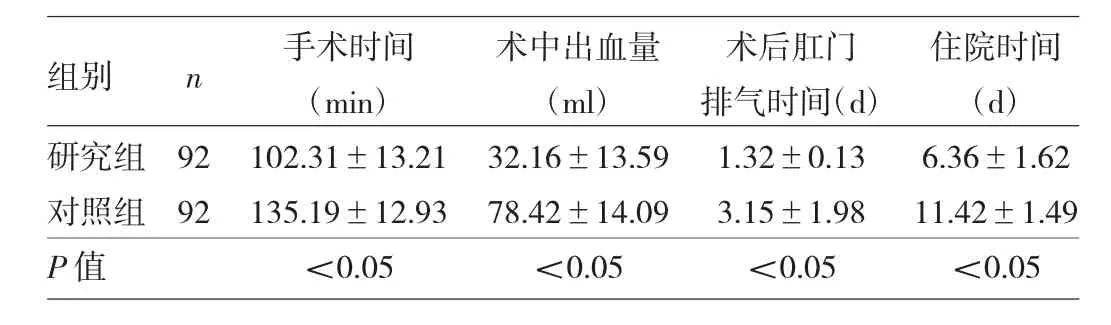
表1两组患者手术时间、术中出血量、术后肛门排气时间及住院时间比较
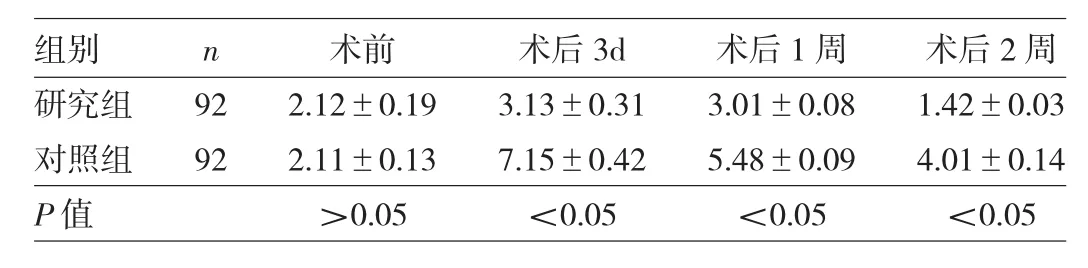
表2 两组患者术前、术后3d、术后1周、术后2周疼痛评分比较(分)
由表2可见,术前两组患者疼痛评分比较无统计学差异(P>0.05),术后 3d、1周、2周研究组疼痛评分均低于对照组(均P<0.05)。
2.3 两组患者术后镇痛药物应用及结石完全清除情况比较 见表3。

表3 两组患者术后镇痛药物应用及结石完全清除情况比较[例(%)]
由表3可见,研究组患者术后镇痛药物使用率低于对照组(P<0.05),结石完全清除率高于对照组(P<0.05)。
2.4 两组患者术后并发症发生情况比较 见表4。

表4 两组患者术后并发症发生情况比较[例(%)]
由表4可见,研究组患者术后肺部感染、切口感染及胆汁淤积等并发症发生率均低于对照组(均P<0.05)。
3 讨论
胆囊壁由外膜、肌层及黏膜构成,可以浓缩、储存胆汁,参与消化,排出胆汁调节胆管压力,还具有一定免疫功能[6]。若胆囊结石引起胆囊压力升高,胆囊肿大、充血明显,严重时会引起化脓性胆囊炎[7]。胆总管结石较易出现嵌顿,引起胆囊压力增高,若不及时治疗会引起肝胆系统坏死[8]。现阶段,临床上治疗胆囊结石合并胆总管结石以手术治疗为主,清除结石、解除狭窄是主要治疗原则。近年来,随着人们生活方式变化,胆囊结石发生率呈逐年上升趋势,而胆囊结石随病程延长,其合并胆总管结石的发生率也会增多。常规手术方式以开腹手术为主,但其对患者创伤较大,手术风险较高,尤其是基础较差的患者,术后伤口感染、肺部感染等并发症发生风险较大。随着医疗技术的不断进步,腹腔镜不断应用于外科手术,医师手术经验也日益丰富,手术适应范围也不断扩大[9-10]。
腹腔镜手术治疗胆囊结石合并胆总管结石效果良好。本研究结果显示,研究组患者手术时间、术中出血量、术后肛门排气时间及住院时间均少于对照组。这说明腹腔镜手术可有效缩短手术时间,减少术中出血量,缩短患者住院时间,能有效提高手术效率,降低对患者的损伤,减轻患者的经济压力。本研究还发现,术后研究组疼痛评分均低于对照组。这说明腹腔镜手术后患者痛苦较小,分析其原因[11-12]:腹腔镜手术伤口较小,利于术后恢复,因此术后疼痛也较轻。此外,研究组患者结石完全清除率高于对照组,分析其原因[13-14]:腹腔镜手术能有效观察手术视野,术后进行胆道探查,能将残留结石清除,因此结石完全清除率较高。研究组患者术后并发症发生率亦低于对照组,分析其原因为[15]:腹腔镜手术治疗胆囊结石合并胆总管结石伤口较小,对患者创伤小,患者应激反应较小,因此术后并发症也会较少。
综上所述,胆囊结石合并胆总管结石是临床上常见病,采用腹腔镜手术治疗效果较好,创伤小,恢复快,术后并发症少,值得临床应用。
[1] 张宗明,苑海明,张翀,等.双镜联合同期治疗胆囊结石合并胆总管结石的策略[J].中华消化外科杂志,2015,14(4):280-283.
[2] 王宾,刘振杰,吕云霄,等.术前与术中内镜下括约肌切开术治疗胆囊结石合并胆总管结石的荟萃分析[J].中华医学杂志,2015,95(18):1425-1429.
[3] 菅志远,沈先锋,黄林生,等.三种微创方式治疗胆囊结石合并胆总管结石的临床疗效分析[J].中国普通外科杂志,2015,24(2):275-279.
[4] 秦菊芳,吴雅荣.腹腔镜胆囊切除胆道探查术和传统开腹手术治疗胆囊结石合并胆总管结石的临床疗效比较[J].河北医学,2015(12):2004-2006.
[5] de Sousa S,Tobler O,Iranmanesh P,et al.Management of suspected common bile duct stones on cholangiogram during same-stay cholecystectomy for acute gallstone-related disease[J].BMC Surg,2017,17(1):39.
[6] 王亮,折占飞,乔宇,等.腹腔镜联合胆道镜经胆囊管探查治疗胆囊结石合并胆总管结石[J].中国微创外科杂志,2017,17(2):189-192.
[7] Arteta A A,Carvajal-Restrepo H,Sánchez-Jiménez M M,et al.Gallbladder microbiota variability in Colombian gallstones patients[J].J Infect Dev Ctries,2017,11(3):255-260.
[8] 彭颖,王立新,徐智,等.腹腔镜联合胆道镜经胆囊管汇入部微切开治疗胆囊结石合并胆总管结石[J].中国微创外科杂志,2015(3):224-227.
[9] Aguilar-Espinosa F,Maza-Snchez R,Vargas-Sos F,et al.Cholecystoduodenalfistula, an infrequent complication of cholelithiasis:Our experience in its surgical management[J].Rev Gastroenterol Mex,2017,6(17):30042-30043.
[10] 陈勇,肖钟,邓如兵,等."三镜"联合保胆取石及胆囊切除术治疗胆囊结石合并胆总管结石疗效比较[J].现代中西医结合杂志,2015,24(25):2812-2814.
[11] Wang S,Wang Y,Xu J,et al.Is the oral contraceptive or hormone replacement therapy a risk factor for cholelithiasis:A systematic review and meta-analysis[J].Medicine(Baltimore),2017,96(14):e6556.
[12] 游勤建,袁发秀,宋平,等.腹腔镜联合胆道镜与传统开腹手术治疗胆囊结石合并胆总管结石的疗效对比[J].河北医学,2016,22(5):721-724.
[13] 李文鹏.腹腔镜胆囊切除胆道探查术治疗胆囊结石合并胆总管结石的临床观察[J].河北医药,2017,39(4):584-586.
[14] 张重捷,陈杰,邹奇,等.两种微创手术治疗胆囊结石合并胆总管结石的临床效果比较[J].临床外科杂志,2016,24(11):869-871.
[15] 曾伟.经腹腔镜联合胆道镜治疗胆囊结石合并胆总管结石的临床效果[J].中华临床医师杂志(电子版),2016,10(22):3370-3373.
《浙江医学》对医学论文中有关实验动物描述的要求
在医学论文的描述中,凡涉及实验动物者,在描述中应符合以下要求:(1)品种、品系描述清楚;(2)强调来源;(3)遗传背景;(4)微生物学质量;(5)明确等级;(6)明确饲养环境和实验环境;(7)明确性别;(8)有无质量合格证;(9)有对饲养的描述(如饲料型、营养水平、照明方式、温度、温度要求);(10)所有动物数量准确;(11)详细描述动物的健康状况;(12)对动物实验的处理方式有单独清楚的交代;(13)全部有对照,部分可采用双因素方差分析。
本刊编辑部
Comparison of clinical effects of laparoscopy and laparotomy in treatment of cholecystolithiasis with choledocholithiasis
SHEN Binjie,LIU Luqing,SHEN Wei.
Department of Surgery,the First People's Hospital of Yuhang District,Hangzhou 311100,China
Objective To compare the clinical effect of laparoscopy and laparotomy in the treatment of cholecystolithiasis with choledocholithiasis. Methods Clinical data of 184 patients with of cholecystolithiasis combined with choledocholithiasis undergoing surgical treatment were reviewed retrospectively,including 92 cases treated with laparoscopy(study group),and 92 cases treated with laparotomy(control group).The operative time,intraoperative blood loss,postoperative anal exhaust time,length of hospital stay,postoperative analgesic drug use,stone clearance rate,pain before and after operation and postoperative complications were compared between two groups. Results The operation time,the volume of intraoperative blood loss,the time of postoperative anus exhaust and the length of hospital stay in study group were significantly less than those in control group(all P<0.05).There was no significant difference in pain score between two groups before operation(P>0.05),while the pain scores in study group were lower than those in control group at 3d,1 wk and 2 wks after operation(all P<0.05).The postoperative analgesic drug use rate of the patients in study group was lower than that of control group(P<0.05),and the stone clearance rate in study group was higher than that in control group (P<0.05).The incidence of postoperative complications including lung infection,incision infection and cholestasis in the study group was lower than that in the control group(P<0.05).Conclusion Laparoscopic surgery for cholecystolithiasis combined with choledocholithiasis is superior to laparotomy with little trauma,quick recovery and less postoperative complications.
Laparoscopy Cholecystolithiasis Choledocholithiasis Curative effect Laparotomy
10.12056/j.issn.1006-2785.2017.39.24.2017-1028
311100 杭州市余杭区第一人民医院普外一科
沈滨杰,E-mail:hbwuchying74@163.com
2017-05-05)
李媚)

