优化院前院内卒中一体化管理模式对急性脑梗死静脉溶栓患者预后的影响
孙洋洋,葛晓利,戴李华,王海嵘,苏 迎,张凌娟,陈 淼
优化院前院内卒中一体化管理模式对急性脑梗死静脉溶栓患者预后的影响
孙洋洋,葛晓利,戴李华,王海嵘,苏 迎,张凌娟,陈 淼
目的探讨优化院前院内卒中一体化管理模式对急性脑梗死静脉溶栓患者预后的影响。方法采用前后匹配病例对照研究,将2013年1月—2014年8月入院且接受静脉溶栓的急性脑梗死60例纳入干预前组,将制定并实施院前院内卒中一体化管理优化模式后的2014年8月—2015年12月入院且接受静脉溶栓的急性脑梗死31例纳入干预后组。观察症状起始至来院就诊时间(OTD)、到达医院至溶栓治疗开始时间(DTN)、DTN≤60 min所占比例及症状性颅内出血发生率,评估溶栓治疗后24 h美国国立卫生研究院卒中量表(NIHSS)评分,观察神经功能恢复情况及病死率。结果与干预前组比较,干预后组DTN、入院到CT检查时间、入院到完成实验室检查时间缩短,DTN≤60 min所占比例升高,差异有统计学意义(P<0.05),但OTD、溶栓治疗24 h后NIHSS评分、症状性颅内出血发生率、病死率及神经功能评分差异无统计学意义(P>0.05)。结论院前院内卒中一体化管理模式可有效缩短急性脑梗死患者溶栓时间窗,改善预后。
脑梗死;静脉溶栓;人员管理,医院;急救
缺血性脑卒中(cerebral ischemic stroke, CIS)是临床常见疾病,发病年龄逐渐年轻化,65%的患者遗留不同程度的残疾[1]。目前重组组织型纤溶酶原激活剂(recombined tissue fibrinogen activator, rt-PA)溶栓治疗是挽救尚未梗死缺血脑组织最有效的方法。缺血时间越长,症状性颅内出血发生率越高,且缺血时间每增加15 min,院内病死率升高5%[2]。相关数据显示,我国溶栓前院内平均等待时间116 min,发病3 h内到达医院且实施溶栓治疗仅占11.3%[3]。因此,探索新的卒中管理模式,缩短救治时间,提高溶栓率,对改善CIS患者预后具有重要意义。本研究探讨优化院前院内卒中一体化管理模式对急性脑梗死静脉溶栓患者预后的影响,现将结果报告如下。
1 资料与方法
1.1一般资料 选择2013年1月—2015年12月我院收治的经120急救车送入且符合静脉溶栓指征并同意溶栓治疗的急性脑梗死105例。采用前后匹配病例对照研究,将2013年1月—2014年8月入院的71例纳入干预前组,其中11例数据缺失,最终随访并入组60例。将制定并实施院前院内卒中一体化管理优化模式后的2014年8月—2015年12月经120急救车送入且接受静脉溶栓的急性脑梗死34例纳入干预后组,其中3例数据缺失,最终随访并入组31例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
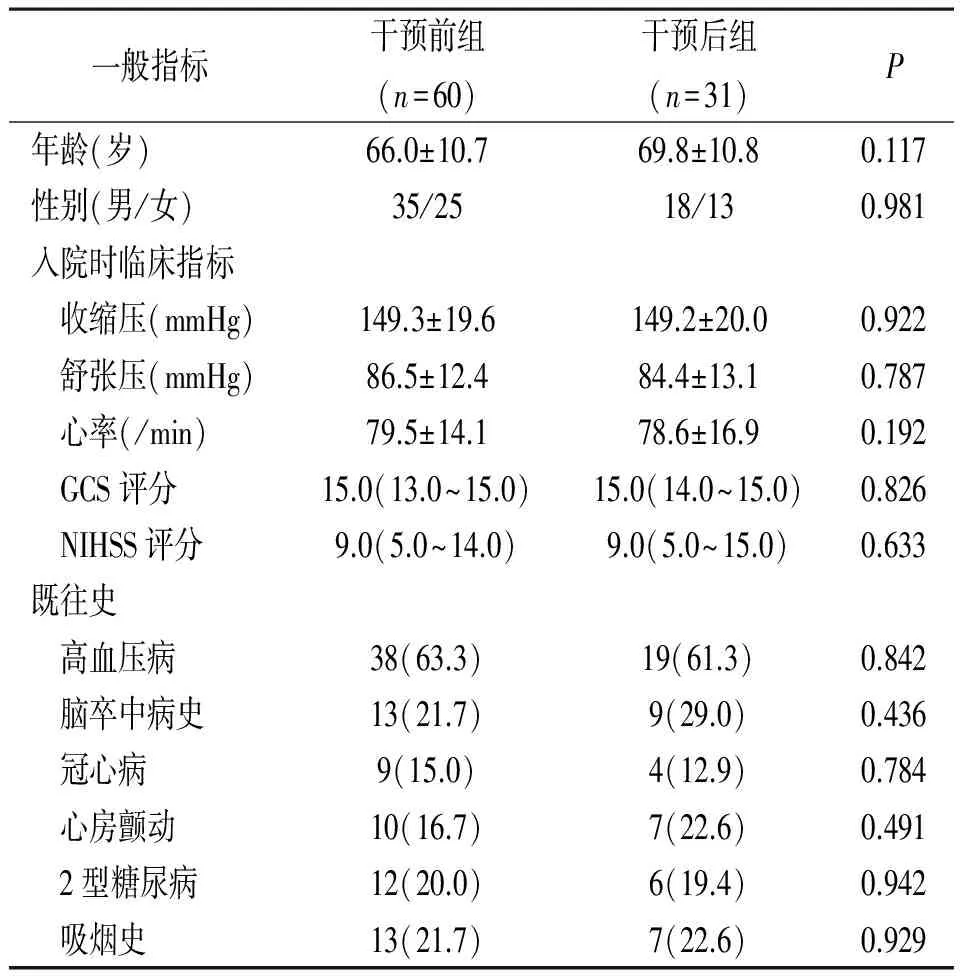
表1 缺血性脑卒中91例院前院内卒中一体化管理模式干预前后两组一般资料比较
注:GCS评分指格拉斯哥昏迷指数评分,NIHSS评分指美国国立卫生研究院卒中量表评分
1.2纳入与排除标准 纳入标准:①符合中华医学会神经病学分会脑血管病学组2010年制定的中国急性缺血性脑卒中诊治指南和2013年美国急性缺血性脑卒中患者早期管理指南规定的CIS溶栓治疗标准[4-5];②患者或家属签署知情同意书;③由120急救车送入急诊绿色通道且首诊的患者。排除有rt-PA静脉溶栓治疗禁忌证且未经120急救车送入院的患者。
1.3方法
1.3.1干预前救治流程:①院前流程:急救中心接听呼叫电话后出诊,询问病情,初步判断为CIS,直接将患者转至就近二级或三级医院急诊科;②院内流程:患者就诊急诊科后由急诊科医师评估病情,急查头颅CT,请神经内科会诊并评估是否具备溶栓指征,同时行溶栓前必要的实验室检查,待神经内科医师再次确认生化指标符合溶栓要求时,与家属沟通并签署知情同意书后行rt-PA静脉溶栓治疗,密切观察患者病情变化。
1.3.2干预后救治流程:采取院前院内卒中一体化管理优化模式,设立急性脑卒中急诊绿色通道,建立由急诊科、神经内外科、检验科、药剂科、CT影像科等相关科室组成的CIS溶栓管理团队,同时建立网络急救系统,对疑似急性脑卒中患者进行院前院内无缝衔接救治管理,精准对接具有溶栓资质的卒中中心。具体流程如下:①院前流程:120急救中心接诊患者后,快速运用辛辛那提院前卒中量表(CPSS)进行病情评估,并于5 min内将评分报告送至我院CIS溶栓管理团队,同时快速转至我院卒中急诊绿色通道;②院内流程:急诊溶栓团队实施7×24 h工作制,为CIS患者实施全天候治疗,在接到院前CPSS评分后,溶栓团队随即派一名医师及护士在抢救室绿色通道等待患者到达,同时急诊科医师立即进行问诊和查体,行美国国立卫生研究院卒中量表(NIHSS)评分,专人陪同患者经绿色通道进行CT及实验室检查,与影像科医师共同阅读CT影像并确诊为CIS,即时与患者家属进行沟通,同时财务科、药剂科均启动急性脑梗死溶栓绿色通道,使患者家属优先付费、取药,争取早期实施rt-PA静脉溶栓治疗。
1.4评估指标 观察症状起始至来院就诊时间(OTD)、到达医院至溶栓治疗开始时间(DTN)、DTN≤60 min所占比例及症状性颅内出血发生率,记录溶栓治疗后24 h NIHSS评分。随访3个月,采用改良Rankin量表[6](mRS)评分对患者神经功能进行评估,将mRS评分≥2分定义为预后不良[7],记录病死率。

2 结果
2.1相关指标比较 与干预前组比较,干预后组DTN、入院到CT检查时间、入院到完成实验室检查时间缩短,且DTN≤60 min所占比例升高,差异均有统计学意义(P<0.05),但OTD、溶栓治疗24 h后NIHSS评分、症状性颅内出血发生率、患者家属沟通时间及付费取药时间差异无统计学意义(P>0.05),见表2。
2.2神经功能病死率比较 两组病死率及mRS评分≥2分比较差异无统计学意义(P>0.05),见表3。
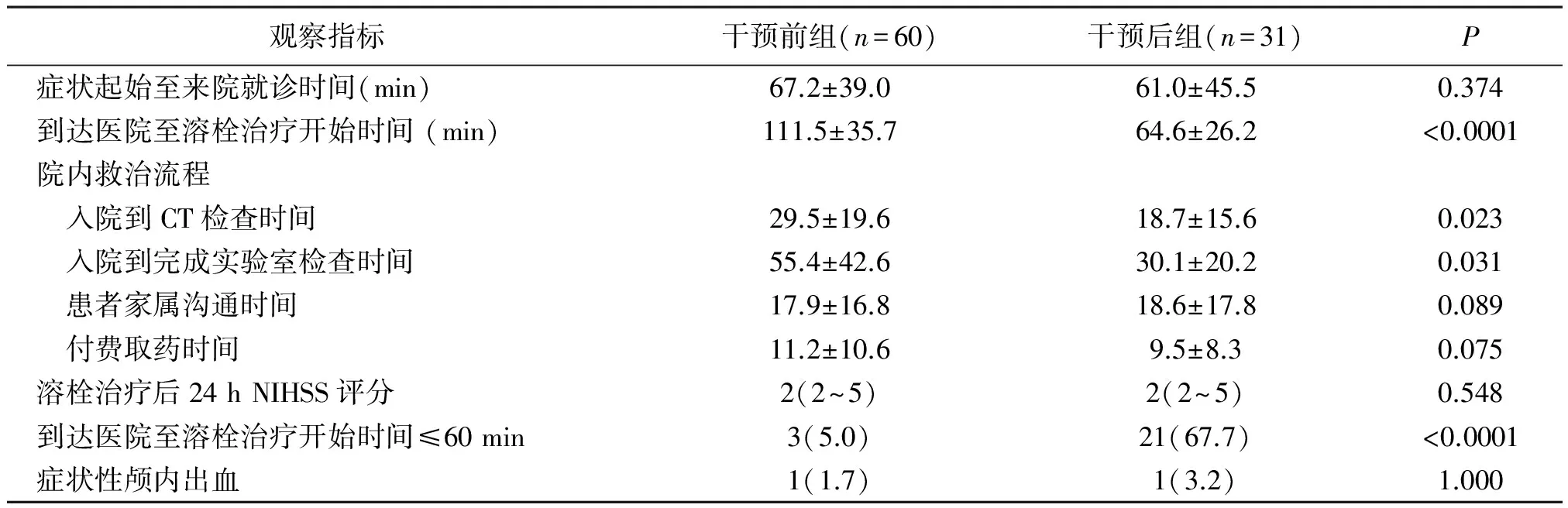
表2 缺血性脑卒中91例院前院内卒中一体化管理模式干预前后两组相关指标比较
注:NIHSS评分指美国国立卫生研究院卒中量表评分
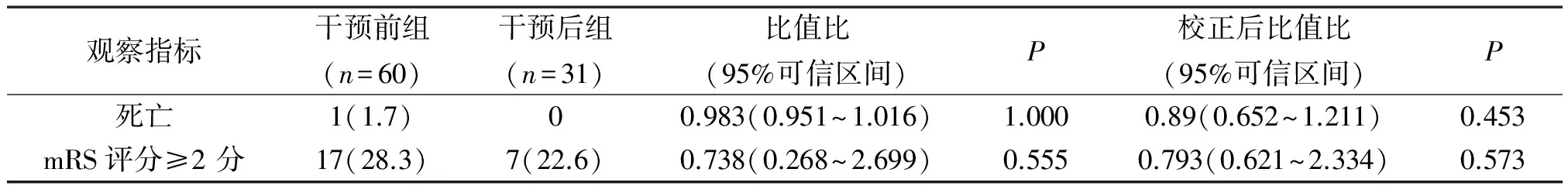
表3 缺血性脑卒中91例院前院内卒中一体化管理模式干预前后两组神经功能及病死率比较
注:mRS评分指改良Rankin量表评分
3 讨论
我国1993年至2003年间,CIS直接医疗费用以年均18.04%的速度快速增长,其中2003年高达374.5亿元,分别占医疗与卫生总费用的6.52%和5.68%[1]。文献报道CIS溶栓治疗的临床效果与血管开通时间有关,即缺血每增加1 min,两百万个神经细胞濒于坏死。因此,避免或减少延误,尽可能早期开通血管是减少致死致残率的重要措施。
尽管医学界普遍认为溶栓治疗对患者有益,但受治疗时间窗限制(起病后4.5 h内),欧美非专业综合医疗中心的溶栓治疗率仅为11.6%~21.7%,卒中治疗中心的溶栓治疗率为41.1%~61.3%[8]。有学者分析公众对卒中识别意识欠缺[9]、自驾就诊至无溶栓资质的医院、院内检查时间拖延等均可使患者失去溶栓治疗时机[10-11],故众多学者致力于研究提高溶栓治疗率及溶栓后疗效系统管理。
2013年美国心脏协会/美国卒中协会发布的早期急性脑卒中管理指南[5]提倡建立院前急救人员、急诊科、卒中治疗团队、病房、医院管理人员等脑卒中防控体系,建议从急症识别、评估、转运和处理等多个细节入手,优化急性脑卒中管理流程以提高溶栓治疗率及临床疗效。有学者建议每年进行卒中宣传教育,严格控制从接诊到转运、送检等时间,缩短从发病到接受溶栓治疗的时间[12]。欧美国家通过多学科及院前院内协作管理模式干预后,其DTN明显缩短,且DTN时间≤60 min所占比例增加[13]。
中国是发展中国家,受医疗资源及公众认知等条件限制,CIS溶栓率非常低。有研究对4783例CIS进行调查,仅21.3%的患者于发病3 h内到达医院,1.9%的患者接受了溶栓治疗[14]。国家卒中登记数据库分析CIS患者未接受溶栓治疗的原因,一是溶栓前症状显著好转者高达41.8%,二是院内各种因素延误占68.13%[3]。针对上述问题,我国推出了多学科规范化卒中溶栓项目(MOST项目),计划在“十二五”期间将DNT≤60 min的患者比例从7%提高到20%,符合时间窗的急性CIS溶栓率从9%提高到20%[14],完成这一目标需关注患者就诊的每个细节,同时需要院内多学科、院前系统、社会媒体等多方合作完成。
优化急性脑梗死静脉溶栓治疗管理流程、缩短神经细胞损伤时间是急性脑梗死治疗的关键之一。本研究建立脑卒中绿色通道和多学科工作团队,对负责本院所在区域的急救中心30余名随车医师进行CIS病情评估和溶栓培训;随车医师接诊疑似患者后,采用CPSS快速院外卒中评估工具进行病情评估,精准运送至具有卒中溶栓资质的医疗机构,并告知相关医院的卒中团队以做好溶栓准备。虽然本研究样本量有限,且干预后OTD无明显变化,但这种院前院内有效衔接减少了患者误送情况,为溶栓团队做好溶栓前准备争取了时间,从而缩短了DTN,同时DTN≤60 min的达标率显著升高,说明优化院前院内卒中一体化管理模式可明显缩短CIS溶栓时间窗,提高溶栓治疗率。
本研究结果显示,优化管理模式干预后DTN为(64.6±26.2)min,距离2013年欧美指南提出的卒中早期管理策略仍存在差距[2],说明管理流程需进一步优化。分析DTN延误的原因如下:①医师与家属谈话到家属商议签字决定进行溶栓治疗平均需要18.6 min,是影响CIS溶栓时间窗的主要限速点。因此,要加强卒中卫生宣教,让大众了解CIS溶栓治疗的意义及时间窗的重要性,减少家属商议时间,从而缩短DNT。②尽管有急诊药房卒中绿色通道,但rt-PA价格昂贵且保存于药房,患者家属付费、取药平均占用9.5min,在一定程度上影响了DNT。提示医院可建立由卒中单元保存部分rt-PA药品,做到随用随取,从而进一步缩短溶栓时间。
目前国内外尚无关于改善卒中管理流程对患者预后影响的相关报道[15-16]。本研究率先报道卒中管理干预模式对患者预后的影响,虽然两组症状性颅内出血发生率及mRS评分≥2分的患者比例无显著性差异,推测可能与样本量小有关。
综上,本研究以尽可能缩短溶栓时间窗为目的,从急性脑梗死患者就诊前后的各个细节入手,对每个环节进行精细化管理,制定切实可行的措施,优化溶栓治疗流程,从而为临床提高急性脑梗死患者的溶栓疗效、降低致死及致残率提供理论依据。
[1] Wu X, Zhu B, Fu L,etal. Prevalence, incidence, and mortality of stroke in the chinese island populations: a systematic review[J].PLoS one, 2013,8(11):78629.
[2] Fonarow G C, Smith E E, Saver J L,etal. Timeliness of tissue-type plasminogen activator therapy in acute ischemic stroke: patient characteristics, hospital factors, and outcomes associated with door-to-needle times within 60 minutes[J].Circulation, 2011,123(7):750-758.
[3] Wang Y, Liao X, Zhao X,etal. Using recombinant tissue plasminogen activator to treat acute ischemic stroke in China: analysis of the results from the Chinese National Stroke Registry (CNSR)[J].Stroke, 2011,42(6):1658-1664.
[4] 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中华神经科杂志,2010,43(2):146-153.
[5] Jauch E C, Saver J L, Adams HP Jr,etal. Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke, 2013,44(3):870-947.
[6] 段洪连,刘美云,张拥波,等.缺血性脑卒中常用评估量表及其最新研究进展[J].中国全科医学,2011,14(35):4018-4021.
[7] Anderson C S, Robinson T, Lindley R I,etal. Low-Dose versus Standard-Dose Intravenous Alteplase in Acute Ischemic Stroke[J].N Engl J Med, 2016,374(24):2313-2323.
[8] 王金环.积极开展急性缺血性卒中的静脉溶栓治疗[J].中国现代神经疾病杂志,2013,13(4):255-256.
[9] Joux J, Olindo S, Girard-Claudon A,etal. Prehospital transfer medicalization increases thrombolysis rate in acute ischemic stroke. A French stroke unit experience[J].Clin Neurol Neurosurg, 2013,115(9):1583-1585.
[10] Nedeltchev K, Arnold M, Brekenfeld C,etal. Pre-and in-hospital delays from stroke onset to intra-arterial thrombolysis[J].Stroke, 2003,34(5):1230-1234.
[11] Sommer P, Seyfang L, Posekany A,etal. Prehospital and intra-hospital time delays in posterior circulation stroke: results from the Austrian Stroke Unit Registry[J].J Neurol, 2017,264(1):131-138.
[12] Switzer J A, Demaerschalk B M, Xie J,etal. Cost-effectiveness of hub-and-spoke telestroke networks for the management of acute ischemic stroke from the hospitals' perspectives[J].Circ Cardiovasc Qual Outcomes, 2013,6(1):18-26.
[13] Threlkeld Z D, Kozak B, McCoy D,etal. Collaborative Interventions Reduce Time-to-Thrombolysis for Acute Ischemic Stroke in a Public Safety Net Hospital[J].J Stroke Cerebrovasc Dis, 2017,26(7):1500-1505.
[14] 张小雪,张京芬.国内急性期缺血性脑卒中的溶栓治疗现状分析[J].中华老年心脑血管病杂志,2015,17(2):222-224.
[15] 冯琼,涂明义,张苏明,等.院前与院内急救一体化模式在急性脑梗死患者急诊急救中的应用效果[J].实用心脑肺血管病杂志,2016,24(3):68-70.
[16] 徐敏,戴建英,楼敏.院前院内一体化救治模式对急性脑梗死患者溶栓治疗的效果观察[J].护理学报,2014,21(17):17-19.
EffectsofImprovementofPre-hospitalandIntra-hospitalManagementonPrognosisofPatientswithAcuteVenousCerebralInfarction
SUN Yang-yang, GE Xiao-li, DAI Li-hua, WANG Hai-rong, SU Ying, ZHANG Ling-juan, CHEN Miao
(Emergency Department, Xinhua Hospital Affiliated to School of Medicine of Shanghai Jiaotong University, Shanghai 200092, China)
ObjectiveTo observe effects of improvement of pre-hospital and intra-hospital management on prognosis of patients with acute venous cereral infarction.MethodsAnterior-posterior matching case-control study was used in this study. A total of 60 acute venous cerebral infarction inpatients admitted during January 2013 and August 2014 were selected as before intervention group, and 31 inpatients admitted during August 2014 and December 2015 after making improvement of pre-hospital and intra-hospital management were selected as after intervention group. Time of onset to door (OTD), time of door to needle (DTN),rate of patients with DTN equal or less than 60 min and incidence rate of intra-cerebral hemorrhage were observed, and national institute of health stroke scale (NIHSS) scores in 24 h after thrombolysis therapy were evaluated, and conditions of nerval functional rehabilitation and fatality rates were also observed.ResultsCompared with those in before intervention group, time of DTN, in after intervention group, time of door to CT scan and time of door to finishing laboratory examination were significantly decreased, while the rate of patients with DTN equal or less than 60 min was significantly increased (P<0.05), but there were no significant differences in OTD , NIHSS score in 24 h after thrombolysis therapy, incidence rate of symptomatic intra-cerebral hemorrhage, fatality rate and nerval function score (P>0.05).ConclusionImprovement of pre-hospital and intra-hospital management may decrease time from onset of thrombolysis and improve the prognosis of patients with acute venous cereral infarction.
Brain infarction; Intravenous thrombolysis; Personnel administration, hospital; First aid
上海市卫生及计划生育委员会研究课题(201440496);2013-2014年度国家临床重点专科建设项目;2015年度上海交通大学医学院附属新华医院境外人才培养计划
200092 上海,上海交通大学医学院附属新华医院急诊医学科
陈淼,E-mail:chenmiao@xinhuamed.com.cn
R743.33
A
1002-3429(2017)12-0094-04
10.3969/j.issn.1002-3429.2017.12.035
2017-07-24 修回时间:2017-09-05)

