CT检查在脑出血与脑胶质瘤卒中诊断中的应用
于宏禄
·临床经验·
CT检查在脑出血与脑胶质瘤卒中诊断中的应用
于宏禄
目的:探讨CT检查在脑出血与脑胶质瘤卒中诊断价值。方法:将治疗的50例高血压脑出血患者以及45例脑肿瘤卒中患者作为研究对象,通过CT扫描统计2组患者的出血量、血容量(BV)、血流量(BF)以及表面通透性(PS)。结果:脑胶质瘤卒中患者最小出血量、最大出血量以及平均出血量均显著低于高血压脑出血组患者,差异有统计学意义(P<0.05);同时脑胶质瘤卒中患者BV,BF,PS水平均明显低于高血压脑出血组患者,差异有统计学意义(P<0.05)。结论:CT技术可以通过出血量以及灌注指标区分脑出血与脑胶质瘤卒中,进而为患者提供及时准确的治疗。
脑出血; 脑胶质瘤卒中; 体层摄影术,螺旋计算机; 诊断
脑胶质瘤卒中通常是指大脑和脊髓神经胶质细胞发生癌变,肿瘤在生长过程当中产生较多结构不成熟的肿瘤血管,这种血管管壁较为薄弱,易破裂出血导致卒中出现。此外脑出血作为威胁人类生命健康主要杀手,其在人群中的具有相当高的发病率以及死亡率,且近几年也开始出现年轻化趋势[1]。而脑胶质瘤卒中患者临床上主要以急性颅内压增高为特点,因此易被误认为是急性脑出血所引起的脑卒中,因此如何准确诊断脑出血与脑胶质瘤卒中在临床上意义重大[2]。近年来随着CT技术的快速发展,其不仅可以准确的寻找到患者肿瘤出血的位置,还能预判血肿的发展方向同时估计肿瘤的出血量,因此CT在诊断头颅疾病中具有十分重要的作用[3]。本文对我院治疗的50例高血压脑出血患者以及45例脑肿瘤卒中患者CT检查结果进行了对比分析,旨在增加对脑出血与脑胶质瘤卒中的认知,降低误诊率。
1 资料与方法
1.1 资料 选取2015年1月-2016年7月在我院治疗的50例高血压脑出血(高血压脑出血)患者以及45例胶质瘤卒中(脑胶质瘤卒中组)患者作为观察对象。其中高血压脑出血组患者中男31例,女19例,年龄33~76岁,平均年龄(49.1±5.7)岁。脑胶质瘤卒中组患者中男28例,女17例,年龄31~79岁,平均年龄(48.9±5.5)岁。所有患者经临床诊断均符合高血压脑出血以及脑胶质瘤卒中诊断标准,排除严重脏器疾病以及恶性肿瘤患者。2组患者均知情同意,且经我院伦理委员会批准。
1.2 方法 选用GE Prospeed FⅡ双排螺旋CT机对上述高血压脑出血患者以及脑胶质瘤卒中患者发病12 h内进行头颅CT检查,先进行头颅的CT平扫,层厚以及间距均为10 mm,扫描1~2 s,然后开始灌注扫描,最后分别统计2组患者的出血量、血容量(blood volume,BV)、血流量(blood flow volume,BF)以及表面通透性(permeability surface area product,PS)。

2 结果
2.1 2组患者出血情况比较 比较2组患者的出血情况,发现脑胶质瘤卒中患者最小出血量、最大出血量以及平均出血量均显著低于高血压脑出血组患者,差异有统计学意义(P<0.05)。见表1。
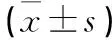
表1 2组患者出血情况比较
2.2 2组患者灌注指标比较 比较2组患者的BV,BF,PS情况,发现脑胶质瘤卒中患者BV,BF,PS水平均明显低于高血压脑出血组患者,差异有统计学意义(P<0.05)。见表2。
3 讨论
胶质瘤卒中患者出现急性发病后的临床症状并不典型,导致其在临床诊断出现困难,大多数患者容
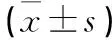
表2 2组患者灌注指标比较
易和脑出血发生混淆而造成误诊。此外脑胶质瘤患者由于发病后病情发展迅速,因此及时准确的对其进行诊断对治疗极其重要。研究发现,脑胶质瘤患者出血原因主要是由于患者肿瘤生长迅速,其不成熟的肿瘤血管较为脆弱,而不能满足肿瘤生长需要大量营养物质,导致患者血管扩张破裂,造成出血形成[4]。临床调查发现脑肿瘤卒中患者极少数出现合并高血压,而脑卒中患者常常伴有高血压,而脑出血患者大多由于高血压、脑血管疾病引起患者脑内的动脉出现硬化、痉挛[2]。其中发生动脉粥样硬化的斑块容易脱落产生动脉栓塞后,导致患者脑组织因缺血坏死而引起脑出血[5]。这两类患者发病后不及时治疗病情会急速的恶化,出血区域的正常组织也会出现坏死以及海绵样变性等,直接影响到患者的神经功能,甚至会留下永久性的伤害,最终严重影响患者的生存质量[6]。
目前,临床上主要通过CT扫描来诊断脑胶质瘤,其不仅可以准确的寻找到患者肿瘤出血的位置,还能预判血肿的发展方向同时估计肿瘤的出血量[7]。其特征主要包括:(1)血肿出现的位置通常依肿瘤类型而定,其中大多位于脑叶。(2)出血灶的密度不均匀或者形态不规则。(3)病灶水肿和血肿期龄严重不符,出血后立即出现水肿,形成肿瘤性水肿。(4)可以在出血侧观察到明显的钙化或坏死灶,增强后瘤体、瘤壁出现显著强化。(5)瘤体囊变后,可在腔内出血后看到液平面,其中低密度囊液在囊腔上半部,而高密度血液在囊腔的下半部,这种具有液平面的高密度病灶即为胶质瘤卒中典型特征[8]。
本组资料通过对高血压脑出血患者以及脑肿瘤卒中患者CT检查结果进行了对比分析,结果发现,脑胶质瘤卒中患者组最小出血量、最大出血量以及平均出血量均显著低于高血压脑出血组患者,差异具有统计学意义(P<0.05);同时脑胶质瘤卒中患者组BV,BF,PS水平均明显低于高血压脑出血组患者,差异具有统计学意义(P<0.05)。这说明了脑胶质瘤卒中患者发病时出血量以及灌注指标均显著差别与高血压脑出血患者,这对于临床上诊断脑出血与脑胶质瘤卒中具有极其重要的意义[9],这与张志民等[10]研究的结果一致。
综上所述,CT技术可以通过出血量以及灌注指标区分脑出血与脑胶质瘤卒中,进而为患者提供及时准确的治疗,值得推广使用。
[1] 唐文国,冯凌,李舜,等.高血压脑出血术后再出血原因分析[J].中国实用神经疾病杂志,2014,17(3):20-22.
[2] 徐劲,张驰,马慧,等.脑微出血与脑卒中相关性的临床研究[J].中风与神经疾病杂志,2014,31(3):219-221.
[3]LIXL,ZHOUFM,SHANGGUANSQ,etal.Applicationofcomputedtomographyfordifferentialdiagnosisofgliomastrokeandsimplecerebralhemorrhage[J].AsianPacificJournalofCancerPreventionApjcp,2014,15(8):3425-3428.
[4] 闫西刚,翟德忠,徐建林.脑胶质瘤卒中误诊为急性脑出血临床分析[J].中国微侵袭神经外科杂志,2014,19(2):82-83.
[5] 于光,于江龙,任莉莉.脑肿瘤卒中与脑出血的CT鉴别诊断价值[J].吉林医学,2014,35(5):909-910.
[6]YOOAJ,ZAIDATOO,CHAUDHRYZA,etal.ImpactofpretreatmentnoncontrastCTAlbertaStrokeProgramEarlyCTScoreonclinicaloutcomeafterintra-arterialstroketherapy[J].Stroke;ajournalofcerebralcirculation,2014,45(3):746-751.
[7] 侯志雄,许乃滔,洪建斌.CT灌注成像在神经胶质细胞瘤与脑出血鉴别诊断中的应用[J].牡丹江医学院学报,2013,34(4):95--97.
[8] 刘大勇.CT检查应用于脑肿瘤卒中及高血压脑出血的影像学鉴别效果分析[J].中国医药指南,2015,13(33):148-149.
[9] 陈建平.CT对急性脑卒中神经功能缺损的诊断与评价172例分析[J].亚太传统医药,2010,6(12):123-124.
[10] 张志民,靳洪波,李九增,等.CT对脑胶质瘤卒中与单纯脑出血鉴别诊断的辅助价值[J].中华神经医学杂志,2010,9(12):1277-1278.
天津市河西医院 CT室,300203
于宏禄(1974-),男,主治医师,大学。
10.14126/j.cnki.1008-7044.2017.01.029
R 814.42;R743
A
1008-7044(2017)01-0071-02
2016-07-21)

