220名糖尿病周围神经病变患者的患病现状及临床危险因素分析
(皖南医学院第一附属医院 弋矶山医院 中医科,安徽 芜湖 241001)
·临床医学·
220名糖尿病周围神经病变患者的患病现状及临床危险因素分析
谷绍飞,李 艳
(皖南医学院第一附属医院 弋矶山医院 中医科,安徽 芜湖 241001)
目的:通过对220例糖尿病周围神经病变(DPN)患者的临床资料分析,探讨DPN患者的患病现状及危险因素。方法选取2013年8月~2016年5月就诊于我院的DPN患者220例、非DPN的糖尿病患者181例,收集患者的基本资料并建立数据库进行回顾性分析。结果老年组的糖尿病病程、DPN病程、间隔期、糖化血红蛋白、空腹血糖较青、中年组差异有统计学意义(P<0.01);DPN病程2年以上患者的年龄、体质量指数、空腹血糖较2年内患者差异有统计学意义(P<0.05),两者的糖尿病病程、间隔期、肌酐差异也有统计学意义(P<0.01);对DPN危险因素分析显示年龄(OR=1.028,P<0.05)、糖尿病病程(OR=1.058,P<0.05)、糖化血红蛋白(OR=1.240,P<0.01 )、空腹血糖(OR=1.127,P<0.05)是影响DPN发生的独立危险因素。结论年龄、糖尿病病程、糖化血红蛋白、空腹血糖是DPN发生的危险因素。
2型糖尿病;糖尿病周围神经病变;患病现状;危险因素
根据国际糖尿病联盟(IDF)统计,2011年全球糖尿病人数已达3.77亿,预计2030年糖尿病患者人数将达到5.5亿[1]。中华医学会糖尿病分会(CDS)在2007~2008年对我国20岁以上人群的流行病学调查显示糖尿病患病率9.7%[2]。而糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)作为糖尿病最常见的慢性并发症之一,给患者本人、家庭乃至社会带来极大负担。本文旨在通过对220例DPN患者群体的病程、年龄、空腹血糖、糖化血红蛋白等临床数据进行回顾性分析,以探究DPN患者的患病现状及临床危险因素。
1 资料与方法
1.1 研究对象 选取2013年8月~2016年5月就诊于弋矶山医院中医科及内分泌科住院部的糖尿病患者401例,其中DPN患者220例,非DPN患者181例。
1.2 方法 收集患者年龄、身高、体质量、糖尿病病程、DPN病程、间隔期(确诊糖尿病到确诊DPN之间的时间)、糖化血红蛋白、肌酐、血糖、血脂等资料,建立数据库。
1.3 诊断方法 糖尿病周围神经病变的诊断标准参照中国2型糖尿病防治指南(2013版)。
1.3.1 糖尿病远端对称性多发性神经病变的诊断 诊断标准:明确的糖尿病病史;诊断糖尿病时或之后出现的神经病变;临床症状和体征与DPN的表现相符;有临床症状(疼痛、麻木、感觉异常等)者,5项检查(踝反射、针刺痛觉、震动觉、压力觉、温度觉)中任1项异常;无临床症状者,5项检查中任2项异常,临床诊断为DPN。
排除诊断:需排除其他病因引起的神经病变,如颈腰椎病变、脑梗死等;尚需鉴别药物引起的神经毒性作用以及肾功能不全引起的代谢毒物对神经的损伤。如根据以上检查仍不能确诊,可做神经肌电图检查。
糖尿病远端对称性多发性神经病变的临床诊断:主要根据临床症状,如疼痛、麻木、感觉异常等。临床诊断有疑问时,可做神经传导功能检查等。
1.3.2 糖尿病性自主神经病变 心血管自主神经病变、消化系统自主神经病变、泌尿生殖系统自主神经病变及其他自主神经病变:如体温调节和出汗异常。对低血糖反应不能正常感知等。
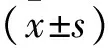
2 结果
2.1 一般资料 本研究共纳入220名DPN患者,平均年龄(59.53±9.58)岁,糖尿病病程(6.86±5.99)年,DPN病程(1.63±2.07)年,糖化血红蛋白(8.89±2.38)%,空腹血糖(10.0±5.06)mmol/L。
纳入的181名非DPN的糖尿病患者,平均年龄(53.99±10.56)岁,糖尿病病程(4.49±3.85)年,糖化血红蛋白(7.59±1.41)%,空腹血糖(7.6±2.07)mmol/L,见表1。
表1 两组患者基本临床数据比较

临床指标DPN患(n=220)者非DPN患者DPN患(n=181)ZP年龄/岁59.53±9.58∗∗53.99±10.565.170.00糖尿病病程/年6.86±5.99∗∗4.49±3.853.810.00DPN病程/年1.63±2.07---间隔期/年5.25±5.26---糖化血红蛋白/%8.89±2.38∗∗7.59±1.415.550.00体质量指数/(kg/m2)23.65±3.2523.56±3.340.570.57胆固醇/(mmol/L)4.97±1.224.91±1.210.100.92甘油三酯/(mmol/L)1.70±1.301.81±1.431.050.29高密度脂蛋白/(mmol/L)1.32±0.491.25±0.451.280.20低密度脂蛋白/(mmol/L)2.81±0.922.81±0.930.120.91肌酐/(μmol/L)65.00±23.6660.70±20.541.900.06空腹血糖/(mmol/L)10.00±5.06∗∗7.6±2.074.920.00
注:与非DPN组比较,**P<0.01。
2.2 不同年龄组DPN患者比较 根据WHO推出的人口寿命及人体素质标准,将DPN患者分为青年组、中年组和老年组。结果显示老年组的糖尿病病程、DPN病程、间隔期、糖化血红蛋白、空腹血糖较青、中年组差异有统计学意义(P<0.01),见表2。
表2 不同年龄组一般临床资料比较
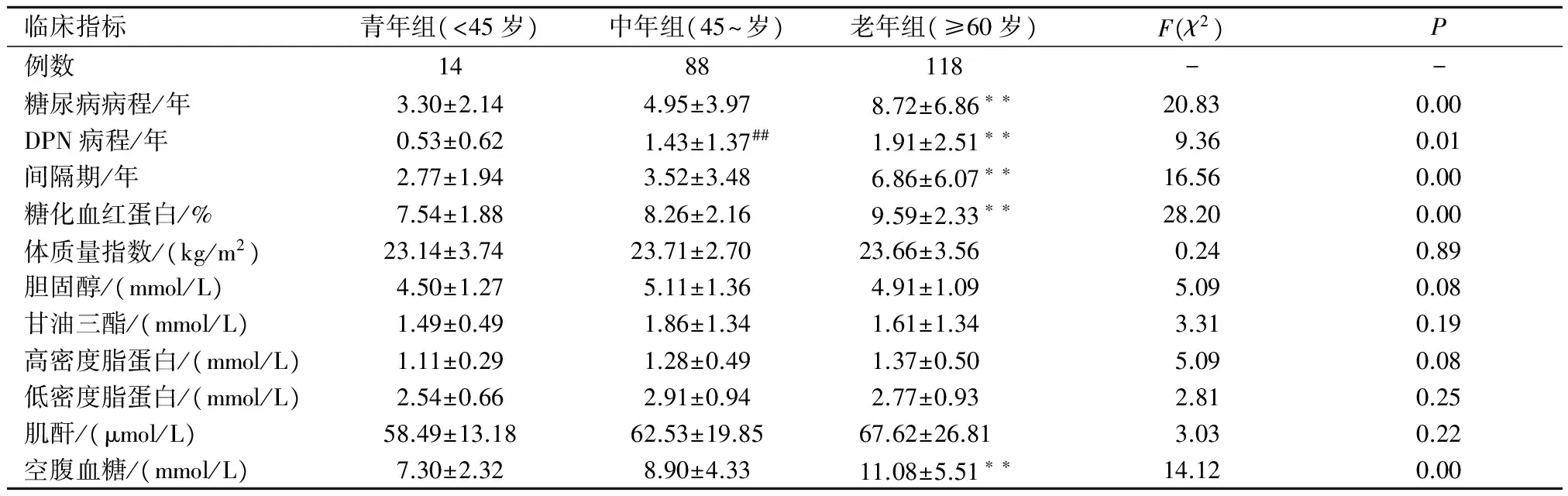
临床指标青年组(<45岁)中年组(45~岁)老年组(≥60岁)F(χ2)P例数1488118--糖尿病病程/年3.30±2.144.95±3.978.72±6.86∗∗20.830.00DPN病程/年0.53±0.621.43±1.37##1.91±2.51∗∗9.360.01间隔期/年2.77±1.943.52±3.486.86±6.07∗∗16.560.00糖化血红蛋白/%7.54±1.888.26±2.169.59±2.33∗∗28.200.00体质量指数/(kg/m2)23.14±3.7423.71±2.7023.66±3.560.240.89胆固醇/(mmol/L)4.50±1.275.11±1.364.91±1.095.090.08甘油三酯/(mmol/L)1.49±0.491.86±1.341.61±1.343.310.19高密度脂蛋白/(mmol/L)1.11±0.291.28±0.491.37±0.505.090.08低密度脂蛋白/(mmol/L)2.54±0.662.91±0.942.77±0.932.810.25肌酐/(μmol/L)58.49±13.1862.53±19.8567.62±26.813.030.22空腹血糖/(mmol/L)7.30±2.328.90±4.3311.08±5.51∗∗14.120.00
注:与青年组比较,##P<0.01,与青、中年组比较,**P<0.01。
2.3 不同间隔期DPN患者比较 将间隔期分为5年内组(<5年)和5年以上组(≥5年)。通过对其相关指标研究发现两者年龄、糖尿病病程、DPN病程、肌酐、空腹血糖差异均有统计学意义(P<0.01),糖化血红蛋白、体质量指数差异也有统计学意义(P<0.05),见表3。
表3 不同间隔期一般临床资料比较
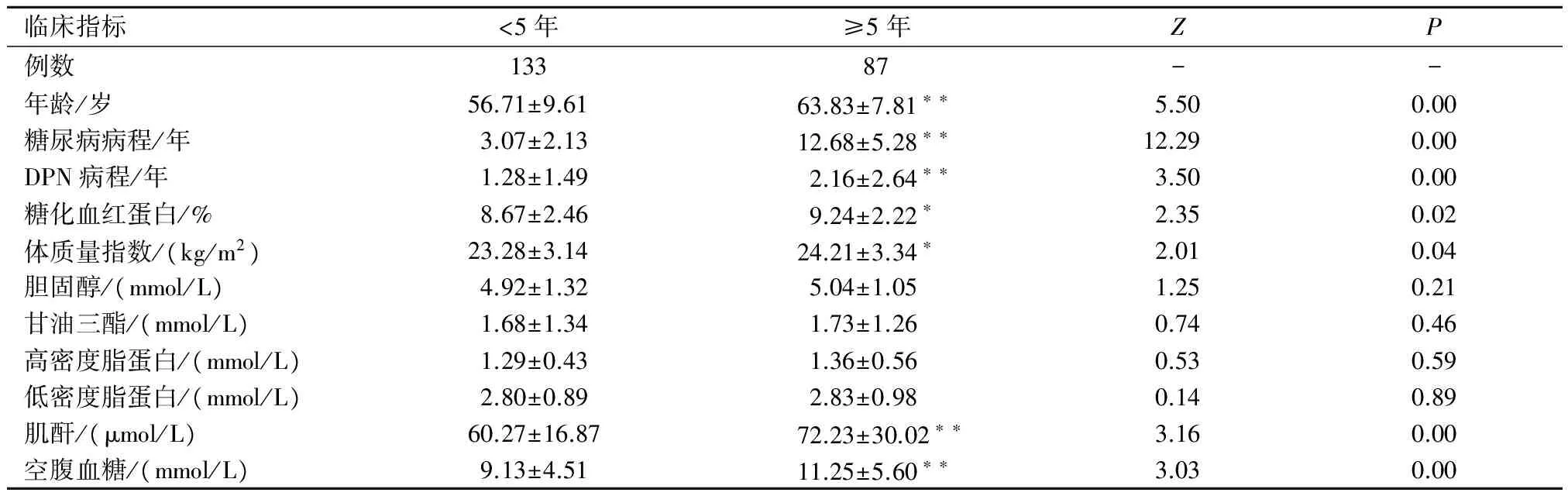
临床指标<5年≥5年ZP例数13387--年龄/岁56.71±9.6163.83±7.81∗∗5.500.00糖尿病病程/年3.07±2.1312.68±5.28∗∗12.290.00DPN病程/年1.28±1.492.16±2.64∗∗3.500.00糖化血红蛋白/%8.67±2.469.24±2.22∗2.350.02体质量指数/(kg/m2)23.28±3.1424.21±3.34∗2.010.04胆固醇/(mmol/L)4.92±1.325.04±1.051.250.21甘油三酯/(mmol/L)1.68±1.341.73±1.260.740.46高密度脂蛋白/(mmol/L)1.29±0.431.36±0.560.530.59低密度脂蛋白/(mmol/L)2.80±0.892.83±0.980.140.89肌酐/(μmol/L)60.27±16.8772.23±30.02∗∗3.160.00空腹血糖/(mmol/L)9.13±4.5111.25±5.60∗∗3.030.00
注:与<5年组比较,*P<0.05,**P<0.01。
2.4 不同DPN病程的比较 根据患者DPN病程长短分为2年内组(<2年)和2年以上组(≥2),对两组的临床资料进行检验,结果显示:两者的年龄、体质量指数、糖化血红蛋白、空腹血糖差异有统计学意义(P<0.05),糖尿病病程、间隔期、肌酐差异有统计学意义(P<0.01),见表4。
表4 不同DPN病程的临床资料比较
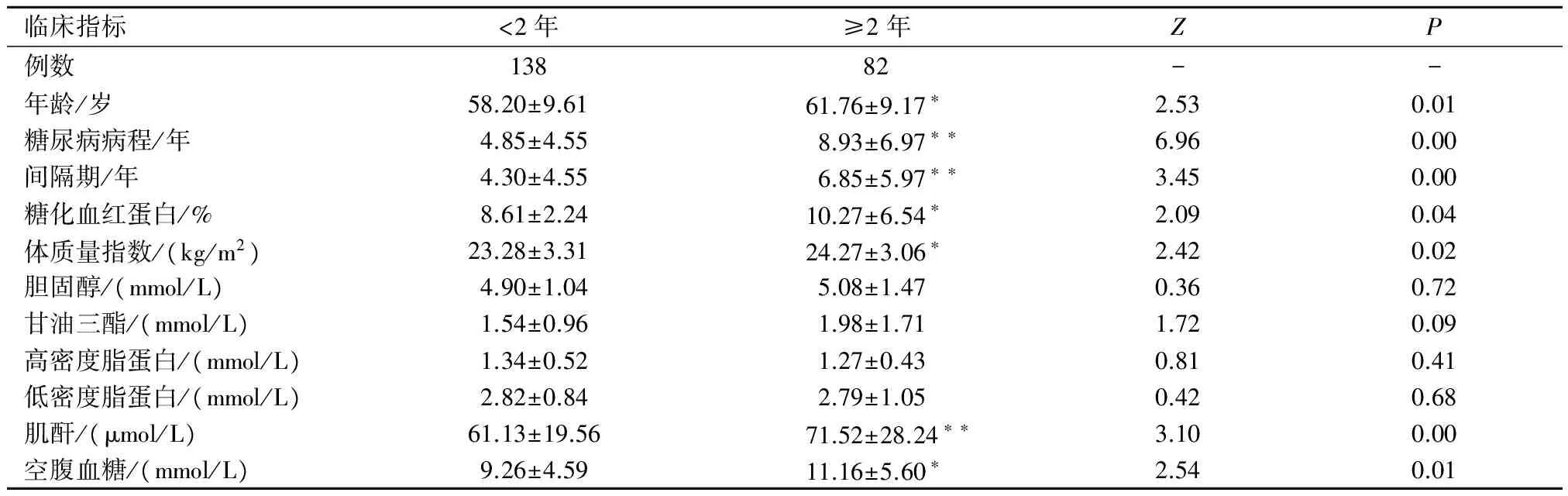
临床指标<2年≥2年ZP例数13882--年龄/岁58.20±9.6161.76±9.17∗2.530.01糖尿病病程/年4.85±4.558.93±6.97∗∗6.960.00间隔期/年4.30±4.556.85±5.97∗∗3.450.00糖化血红蛋白/%8.61±2.2410.27±6.54∗2.090.04体质量指数/(kg/m2)23.28±3.3124.27±3.06∗2.420.02胆固醇/(mmol/L)4.90±1.045.08±1.470.360.72甘油三酯/(mmol/L)1.54±0.961.98±1.711.720.09高密度脂蛋白/(mmol/L)1.34±0.521.27±0.430.810.41低密度脂蛋白/(mmol/L)2.82±0.842.79±1.050.420.68肌酐/(μmol/L)61.13±19.5671.52±28.24∗∗3.100.00空腹血糖/(mmol/L)9.26±4.5911.16±5.60∗2.540.01
注:与<2年组比较,*P<0.05,**P<0.01。
2.5 DPN发生的危险因素 将DPN发生的危险因素纳入二元Logistic回归方程,结果提示年龄、糖尿病病程、糖化血红蛋白、空腹血糖具有统计学意义,是DPN发生的危险因素,见表5。
表5 DPN发生的危险因素Logistic回归分析
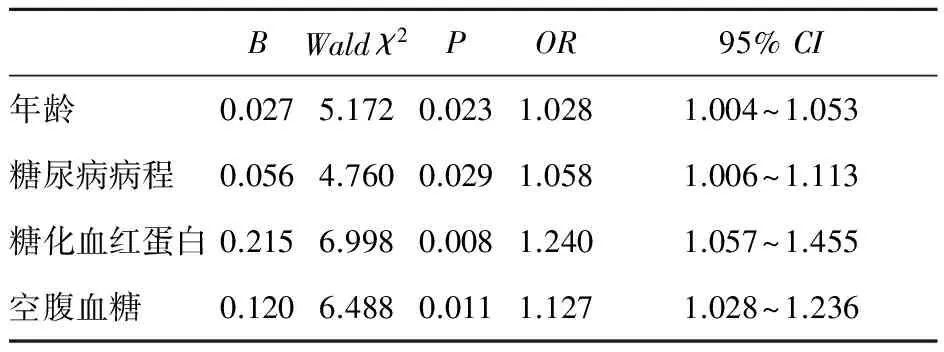
BWaldχ2POR95%CI年龄0.0275.1720.0231.0281.004~1.053糖尿病病程0.0564.7600.0291.0581.006~1.113糖化血红蛋白0.2156.9980.0081.2401.057~1.455空腹血糖0.1206.4880.0111.1271.028~1.236
3 讨论
国内外报道称DPN在糖尿病病人中的患病率约为19.7%~56.7%[3-4],但其发病机理尚无定论,有研究发现长期血糖控制不佳导致的自身代谢异常、血管病变、诱发自身免疫介导机制与DPN的发生、发展具有相关性[5]。
《中国2型糖尿病防治指南》(2013版)指出糖尿病患者的空腹血糖应控制为4.4~7.0 mmol/L,糖化血红蛋白控制目标为<7.0%,而朱大龙[6]对南京地区DPN患者研究发现其空腹血糖水平为(7.99±2.73) mmol/L、糖化血红蛋白为(7.37±1.65)%。本研究中DPN患者空腹血糖(10.00±5.06)mmol/L、糖化控制水平(8.89±2.38)%,均未达到指南的控制标准,与发达地区(南京)相比也存在较大差距。
不同年龄分组比较显示60岁以上DPN患者比例高达54.1%,这与姚君厘的研究[7](年龄是DPN发生、发展的危险因素)相吻合。组间比较提示老年组的糖化血红蛋白、空腹血糖控制水平较青中年组差,有研究认为老年患者健康意识淡薄,饮食不当以及不能定期复诊或不能严格遵医嘱可能是导致糖化、空腹血糖控制水平较差的原因之一[8]。
对间隔期分组比较显示间隔期5年以上的患者空腹血糖、体质量指数、肌酐控制水平反而比5年以内的患者差。对年龄、糖尿病病程分析发现可能有以下原因:①间隔期5年以上的患者年龄偏大、糖尿病病程较长,这部分群体健康意识淡薄,不能定期复诊,不能及时发现糖尿病周围神经病变;②本研究样本量不够大,不能很好地体现数据的差异。
对DPN病程分组比较发现DPN病程2年以上患者的糖化、体质量指数、空腹血糖、肌酐控制水平较DPN病程在2年内的患者差。分析原因有两点:①患者年龄偏大,依从性较差,不能有效的遵医嘱导致相关指标控制较差;②国内外研究表明[9-10],糖尿病患者的胰岛素分泌能力随着糖尿病病程的延长而逐渐衰退,而血糖控制水平也相应的逐渐变差。
通过基本数据比较发现DPN患者较非DPN患者具有年龄相对偏大、病程长且空腹血糖和糖化血红蛋白控制水平差的特点。将相关的临床指标纳入Logistics回归方程分析得出年龄、糖尿病病程、糖化血红蛋白、空腹血糖是DPN发生的危险因素。本研究的结论也与国内相关的DPN危险因素的研究结果吻合[11-13]。
总之,DPN患者中老年患者、DPN病程2年以上的患者部分临床指标(如糖化、空腹血糖)控制较差,应引起重视。年龄、糖尿病病程、糖化血红蛋白、空腹血糖是DPN发生的独立危险因素。
【参考文献】
[1] IDF.IDF diabetes atlas-7th edition[EB/OL].[2016-10-24]http://www.diabetesatlas.org/.
[2] YANG WY,LU J,WENG JP,etal.Prevalence of Diabetes among Men and Women in China[J].The new England journal of medicine,2010,362(12):1090-1101.
[3] MORKRIF K,ALI L,HUSSAIN A.Risk factors and prevalence of diabetic peripheral neuropathy:A study of type 2 diabetic outpatients in Bangladesh[J].Int J Diabetes Dev Ctries,2010,30(1):11-17.
[4] 张进,薛波,施弘,等.糖尿病周围神经病变危险因素分析[J].上海医学,2008,31(10):721-723.
[5] BOULTON AJ,VINIK AI,AREZZO JC,etal.Diabetic Neuropathies:a statement by the American iabetes Association[J].DiabetesCare,2005,28(4):956-962.
[6] 朱大龙,杨晓倩,毕艳,等.糖尿病周围神经病变患病率及危险因素分析[J].医学研究所学报,2011,24(10):1035-1038.
[7] 姚君厘,杨永年.糖屎病周围神经病变危险因素分析[J].上海预防医学杂志,2002,14(12):572.
[8] 陈琼,陆树林,赵秀玲,等.老年糖尿病患者血糖控制不佳的原因调查[J].中国实用医药,2010,5(11):79-80.
[9] UK PROSPECTIVE DIABETES STUDY GROUP.Overview of 6 years′ therapy of type II diabetes:a progressive disease (UKPDS 16)[J].Diabetes,1995,44(11):1249-1258.
[10] 孙敏,付麒,刘璇,等.病程和体质量对2型糖尿病胰岛功能的影响[J].南京医科大学学报(自然科学版),2011,31(12):1792-1796.
[11] 赵新刚,徐微微.2型糖尿病并周围神经病变患病率及其相关危险因素分析[J].中国当代医药,2012,19(1):36-37.
[12] 张雪兰,谢云,职心乐,等.糖尿病周围神经病变相关危险因素分析[J].中国慢性病预防与控制,2010,18(2):115-117.
[13] 左文标,王宁,张春香,等.老年糖尿病周围神经病变的相关危险因素研究[J].实用老年医学,2007,21(1):24-26.
Clinicalriskfactorsfordiabeticperipheralneuropathy:Analysisoftheprevalencein220cases
GUShaofei,LIYan
Department of TCM, The First Affiliated Hospital of Wannan Medical College, Wuhu 241001, China
Objective:To investigate the risk factors for diabetic peripheral neuropathy(DPN) through analysis of the clinical data in 220 cases of DPN.Methods:220 cases of DPN treated in our hospital were included from August 2013 to May 2016,another 181 subjects of non-DPN were recruited as controls. The clinical data were collected and retrospectively analyzed.Results:Patients in the elderly group were different from those in middle-aged and young adult group regarding the duration of diabetes,course of DPN,interval from diabetic confirmation to DPN and levels of glycosylated hemoglobin and fasting blood-sugar(P<0.01).Patients with DPN course over 2 years were different from those with DPN course lower than 2 year pertaining to the age, body mass index (BMI) and fasting glucose (P<0.05), and the difference was also significant concerning the diabetes duration, interval of disease development and creatinine level(P<0.01).Risk factor analysis indicated that the independent risks for DPN were associated with age (OR=1.028,P<0.05), diabetes duration (OR=1.058,P<0.05), glycosylated hemoglobin level(OR=1.240,P<0.01) and fasting blood-glucose level (OR=1.127,P<0.05).Conclusion:The age, duration of diabetes and levels of glycosylated hemoglobin and fasting blood-sugar are risk factors for development of DPN.
type 2 diabetes mellitus; diabetic peripheral neuropathy; prevalence status; risk factors
1002-0217(2017)06-0548-04
安徽省卫计委中医药科研项目(2014ZY27)
2016-08-28
谷绍飞(1987-),男,住院医师,硕士,(电话)18226705156,(电子信箱)guchun_20060828@163.com;
李 艳,女,主任医师,副教授,硕士生导师,(电子信箱)liyan.0301@163.com,通信作者。
R 587.1
A
10.3969/j.issn.1002-0217.2017.06.011

