爆裂性眼眶骨折修复手术前后眼外肌功能变化的临床特点分析
爆裂性眼眶骨折修复手术前后眼外肌功能变化的临床特点分析
向琳代群霞钟沐睿刘永
目的探讨爆裂性眼眶骨折修复手术前后眼外肌功能变化的临床特点。方法对2014年1月到2016年1月期间诊治的爆裂性眼眶骨折修复术患者中抽取84例作研究对象,对其术前、术后半年的复像检查结果进行回顾性分析,研究爆裂性眼眶骨折患者修复术后的眼外肌功能变化临床特点。结果①眶内壁骨折、眶下壁骨折、眶内下壁骨折患者在修复术后半年眼外肌功能限制解除情况分别为85.16%、90.32%、84.42%,其组间对比无统计学差异(P>0.05);②伤后3周内行修复术治疗者的眼外肌解除情况优于伤后3周以上行手术者,其组间对比均存在统计学差异(P<0.05或P<0.01)。结论复像可用于不同类型爆裂性眼眶骨折患者术前、术后的眼外肌情况检查中,在患者伤后3周内行修复术治疗的临床效果更佳,可见其眼外肌恢复效果与手术时间相关,而分析爆裂性眼眶骨折修复术后的眼外肌功能变化特征,对于患者术后眼外肌恢复效果有指导意义。
爆裂性眼眶骨折;修复术;眼外肌功能变化
爆裂性眼眶骨折以眼球内陷、复视为特征性临床症状,并伴发眼眶周围软组织肿胀、眼眶下区域麻木等表现,严重影响患者颜面外观以及日常生活,因此需及时予以修复手术治疗,以此改善其眼外肌功能,并解决其眼球内陷、复视等症状。当前,国内少有自眼科医师专业角度系统、详细而有针对性的评估爆裂性眼眶骨折特征和修复手术前后眼外肌功能变化的报道[1]。本研究回顾性分析3种类型的爆裂性眼眶骨折修复手术前后眼外肌变化,分析其临床特点,为本病临床诊治提供借鉴,现报告如下。
资料与方法
一、一般资料
84例(84只眼)爆裂性眼眶骨折患者均为2014年1月到2016年1月到医院就诊,其中男性44例,女性40例;年龄19~55岁,平均年龄(31.05±4.76)岁;致伤原因:拳脚伤43例,车祸伤19例,钝器伤8例,摔伤14例;平均矫正视力是(0.81±0.05);就诊时间伤后1 d至4个月,平均是(26.48±7.92)d;本组患者均神志清晰,对此次研究表示知情同意,且本研究已经医院伦理学委员会审批。
二、爆裂性眼眶骨折类型
1.眶内壁骨折:主要是筛骨纸板类型骨折;
2.眶内下壁骨折:以眶内下交界部位为中心的眶下壁、眶内壁同时骨折;
3.眶下壁骨折:以上颌骨眶板类型骨折。
三、方法
1.眼外肌功能检查方法:在患者右眼前方放置红色镜片,头部取正位,静止不动注视前方约1 m距离的烛光,烛光分别放置在9个诊断眼位,每换一个方位,即询问患者能否看到烛光倾斜、分离。双眼像水平分离,可确诊为水平复视,复像在患眼同侧者,为同侧复视,复像在患眼对侧者,为交叉复视,复像上下分离者,为垂直复视。
2.手术方法:本组眶下壁骨折患者、眶内壁骨折患者均应用下睑缘睫毛下皮肤切口入路手术:在患者下睑缘睫毛下方2 mm处取切口,潜行分离其皮下、眼睑轮匝肌,达到其眶下缘后,切开骨膜,缝线作为标记,以骨膜剥离器,将骨膜剥离到骨折区域,拉起嵌顿在上颌窦中的软组织,还纳入眼眶,明确其骨折区边界后,依据骨折区形状,置入修剪后的人工骨片,期间注意保护其眶下神经。修复眶内壁骨折前,坠分离其筛骨纸的骨折部位粘连、塌陷处,从而保护其眶内软组织。随后在骨折部位准确填充人工骨片。完成骨片填充后,观察患者复视状态、眼球运动情况。
四、判定标准
1.眼肌功能改变判定标准:①内直肌限制:复像检查结果提示为同侧复视,且眼球外转时,物象分离最为明显;②下直肌限制:复像检查提示为上方复视,眼球外上转时,物象分离最为明显。
2.疗效判定标准:术前复视,为眼外肌功能限制,术后半年复查显示第一眼位及其相应眼外肌的拮抗肌作用方向不存在主观复视,眼外肌限制程度明显减轻,消失眼外肌功能基本恢复。
五、统计学方法
对本研究中数据资料使用SPSS19.0统计学软件予以分析。以例数(n)表示计数资料,计数资料的组间率(%)对比使用χ2检验;P<0.05表示2组资料对比有统计学差异。
结 果
一、不同类型爆裂性眼眶骨折修复手术前后眼外肌功能变化的临床特点
1.眶内壁骨折修复手术前后眼外肌功能变化临床特点:本组爆裂性眶内壁骨折患者共27例(27/30),均属于内直肌限制,第一眼位和同侧外直肌作用方向不存在复视情况,其眼外肌限制解除者23例(23/27),其治愈率是85.16%,其中,伤后3周内行手术治疗者21例,伤后3周以上行手术治疗者6例,不同治疗时间下患者内直肌限制治愈率有统计学差异( χ2=7.568,P=0.006),见表1。
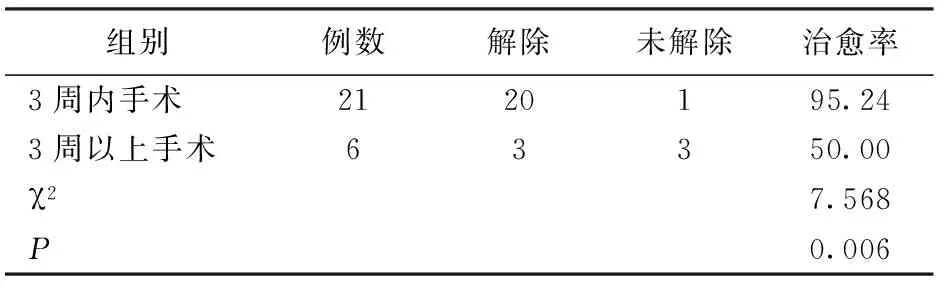
表1 不同治疗时间患者内直肌限制治愈率比较(n,%)
2.眶下壁骨折修复手术前后眼外肌功能变化临床特点:31例眶下壁骨折患者中,复视者31例,均为下直肌限制。术后半年经复像检查显示,下直肌限制解除者28例,其下直肌功能治愈率是90.32%;其中,3周内手术者26例,3周以上手术者5例,前者治愈率高于后者,见表2。

表2 不同治疗时间患者内直肌限制治愈率比较(n,%)
3.眶内下壁骨折修复手术前后眼外肌功能变化临床特点:26例眶内下壁骨折患者中,复视者26例,均为下直肌限制。术后半年经复像检查显示,下直肌限制解除者22例,其下直肌功能治愈率是84.42%;其中,3周内手术者21例,3周以上手术者4例,前者治愈率高于后者,见表3。

表3 不同治疗时间患者内直肌限制治愈率比较(n,%)
二、不同类型爆裂性眼眶骨折修复手术后效果比较
眶内壁骨折患者修复术后的治愈率是85.16%,眶下壁骨折修复术后的治愈率是90.32%,眶下壁骨折修复术后的治愈率是84.42%,其组间对比无统计学差异。
讨 论
一、爆裂性眼眶骨折发生机制及临床表现
爆裂性眼眶骨折,指的是个体眼眶受钝性打击,致使其眶压骤然增高、眶壁塌陷,眶内软组织嵌入副鼻窦中,导致眼球移位或内陷的一组综合征[2]。经分析,爆裂性眼眶骨折发生机制如下:直径超过眼眶口的物体,钝性打击其眼眶软组织、眶缘等薄弱部位,从而导致其骨折[3,4]。
爆裂性眼眶骨折以眼球运动障碍、复视、眼睑水肿、眶周血肿等为主要临床表现,部分患者仅眼睑瘀斑、血肿等体征[5]。
二、爆裂性眼眶骨折发生后眼外肌功能改变特点
内直肌长40.8 mm,腱长3.7 mm、宽12.3 mm左右,其走向与人体眶内壁方向一致,因此,一旦个体发生眶内壁骨折,则容易损伤其内直肌[6,7]。内直肌限制为爆裂性眶内壁骨折的主要临床表现,内直肌限制少有直接限制、夹持现象,主要是因肌肉四周软组织嵌顿在骨折区域或发生粘连所致,限制力较弱时,其单眼眼球运动正常,但双眼不协调,复像检查显示其同侧复视[8]。
下直肌长40 mm,腱长35.5 mm、宽9.8 mm左右,因其沿着眶底走行,因而在眶下壁骨折时容易受损。爆裂性眶下壁骨折患者多伴发下直肌限制,因其在眶下壁前半部分和眶底之间脂肪垫比较厚,在受损时发挥了缓冲作用,少有直接损伤情况[9]。同时,因下直肌鞘夹持在骨折区,因而下直肌本身少有夹持现象。下直肌限制较弱时,眼球运动正常,但双眼不协调。
眶内下壁骨折多围绕于眶内下方交界部位发生,因而下斜肌功能改变发生率较高。下斜肌长37 mm,基本上由肌肉构成,主要作用是外旋,其次是外转、上转[10]。
三、爆裂性眼眶骨折修复手术后眼外肌功能改变特点
不同类型的爆裂性眼眶骨折修复术,要求临床医师取出嵌顿、粘连在筛窦、上颌窦中的软组织,还纳于眼眶,并以填充人工骨片方式恢复其解剖结构,从而解除其大部分内直肌、下直肌限制[11]。本组眶内骨折、眶下骨折、眶内下骨折患者的治愈率对比无统计学差异。然而,部分患者术后直肌限制仍未解除,分析其原因如下:部分患者在外伤后,眼外肌存在血肿、水肿症状,出现眼外肌瘢痕性收缩和纤维化改变,软组织有广泛粘连现象,限制其直肌松弛功能,导致其眼球转动受限[1,13]。
不同类型的爆裂性眼眶骨折患者伤后3周内手术的治愈率,均高于伤后3周以上手术者,可见其康复效果和手术开展时间有关,应引起临床医师重视。
四、结论
(1) 复像可用于评价不同类型的爆裂性眼眶骨折患者眼外肌功能;
2)不同类型的爆裂性眼眶骨折患者在伤后3周内手术,眼外肌限制解除率优于3周以上者,其眼外肌恢复效果和手术时间有关;
(3)分析爆裂性眼眶骨折修复术后眼外肌功能变化特点,对于评估本病患者的眼外肌康复情况有指导性意义。
[1] 温积权,张杨.Medpor种植体修复对眼眶爆裂性骨折眼外肌与眼球运动功能的影响.浙江创伤外科,2016,21:5.
[2] 拱伟.鼻内镜辅助下泪阜结膜入路爆裂性眶内壁骨折修复术的临床研究.吉林大学,2015.
[3] 李月平,宋钰,赵红,等.儿童"白眼"爆裂性眶骨折的临床特点与治疗效果.中华眼外伤职业眼病杂志,2016,38:161-165.
[4] 拱伟,董雅儒,崔极哲,等.MEDPOR-TITAN种植体在爆裂性眶内及下壁骨折修复术的应用分析.中国实用眼科杂志,2015,33:410.
[5] 郑嵩山,卜战云,柴昌,等.计算机辅助设计与制作技术在眼眶爆裂性骨折治疗中的应用及疗效评价.中华实验眼科杂志,2015,33:727-732.
[6] 赵永亮,李志英,周忠友,等.眼眶爆裂性骨折Medpor修复术效果欠佳原因分析.中华眼外伤职业眼病杂志,2016,38:119-122.
[7] 赵嫦莹,黄春荣,朱彬彬.爆裂性眶壁骨折伴眼球运动障碍经针刺治疗的安全性及疗效分析.广州医药,2016,47:30-33.
[8] 王树纲,邹吉新,张繁友,等.一体钛网整体修复眼眶骨折后眼球内陷的原因.中华眼外伤职业眼病杂志,2013,35:434-435.
[9] 肖利华,王毅.预成形钛网在眼眶爆裂性骨折修复手术中的应用.中华眼科杂志,2013,49:762-764.
[10] 任庆芬,陈振超,舒强,等.眼眶爆裂性骨折合并眼球内陷临床治疗分析.中华实用诊断与治疗杂志,2012,26:1026-1028.
[11] 赖欢乐,刘东光,陈理端,等.胸腰椎爆裂性骨折患者手术前后的神经功能及椎体形态变化研究.海南医学院学报,2013,19:661-663.
[12] 房宏捷,高晓琳,靳青.护理人员督导眼眶爆裂性骨折患者术后功能训练68例体会.临床医药实践,2012,21:144-146.
[13] 曹知贫,肖向荣,龙军华,等.前路减压并钛网植骨内固定术对胸腰椎爆裂性骨折神经功能及椎体形态的影响研究.中外医学研究,2012,24:5-7.
Changesinextraocularmusclefunctionafterrepairofburstorbitalfracture
XiangLin,DaiQunxia,ZhongMurui,LiuYong.
No. 452HospitalofPLA,Chengdu,Sichuan610065,China
ObjectiveTo investigate the changes in extraocular muscle function after repair of burst orbital fracture.Methods84 cases of exploratory orbital fractures treated during the period from January 2014 to January 2016 were retrospectively analyzed, and the diplopia was compared between pre-and post-operation.Results1) In patients with orbital wall fracture, infraorbital wall fracture and inferior orbital wall fracture, the restoration rate of extraocular muscle function was 85.16%, 90.32% and 84.42%, respectively. There was no significant difference between the groups (P>0.05). 2) The function of extraocular muscle was better in patients
treatment within 3 weeks than in those who received treatment more than 3 weeks after the fracture (P<0.01).ConclusionExamination for diplopia can be used in before and after treatment to evaluate the function of extraocular muscle. Treatment within 3 weeks result better extraocular muscle function in orbital fracture patients.
Explosive orbital fracture; Repair; Extraocular muscle function
[JClinOphthalmol,2017,25:456]
10.3969/j.issn.1006-8422.2017.05.024
610065 成都,解放军第四五二医院
向琳(Email:xianglin@126.com)
[临床眼科杂志,2017,25:456]
(收稿:2017-03-22)

