TCD对重度颅脑损伤去骨瓣减压术围手术期血流动力学监测的意义
黄培赞, 赵应群, 宋永福, 赵伟, 蒋顶
TCD对重度颅脑损伤去骨瓣减压术围手术期血流动力学监测的意义
黄培赞, 赵应群, 宋永福, 赵伟, 蒋顶
目的探讨应用经颅多普勒(TCD)监测重度颅脑损伤患者开颅去骨瓣减压手术前、后的血流动力学变化,及其与患者预后的关系。方法对2015年4月至2017年4月收治的86例重度颅脑损伤(格拉斯哥昏迷量表评分<8分)患者,行开颅去骨瓣减压术治疗;并在术前和术后应用TCD检测患者双侧大脑中动脉(MCA)及颈内动脉颅外段(ICAex)的血流动力学参数。结果与术前相比,术后患者双侧MCA及ICAex平均流速(Vm)明显增快(均P<0.05),且手术侧血管Vm增快更为显著。与术前相比,搏动指数(PI)术后明显降低,其中手术侧降低更显著(均P<0.05)。频谱形态术后转为高血流低阻力型。结论TCD能很好地显示重度颅脑损伤患者开颅去骨瓣减压术围手术期血流动力学的改变,并对预后判断亦有重要意义。
经颅多普勒超声;重度颅脑损伤;去骨瓣减压术;围手术期;血流动力学
重度颅脑损伤为神经外科常见病,病程进展迅速,病情危重;死亡率为创伤性疾病之首,高达67.9%[1]。目前临床上,对重度颅脑损伤患者最主要的治疗方法仍是开颅去骨瓣减压术;其能及时有效地降低颅内压,并使患者血流动力学得以明显改善[2]。本研究选取南京市浦口医院2015年4月~2017年4月收治的重度颅脑损伤[格拉斯哥昏迷量表(GCS)评分<8分]合并脑疝而行开颅去骨瓣减压术治疗的患者86例,应用TCD检测行开颅去骨瓣减压术的重度颅脑损伤患者术前及术后脑血流动力学的改变;以探讨重度颅脑损伤患者手术前、后脑血流动力学的改变及与患者远期预后的关系。
1 资料与方法
1.1 一般资料 本组患者中,男54例,女32例,年龄20~71岁,平均年龄(45±16)岁。排除以下患者:(1)非重度颅脑损伤(GCS评分>8分);(2)有脑贯通伤;(3)术中行额、颞极部分切除内减压的患者。
1.2 TCD检测方法 采用西门子Alfa2000型彩色双功能超声诊断仪进行检测。所有患者术前2 h监测其血流动力学参数,在患者安静及无痉挛抽搐、呕吐、烦躁不安等状态下进行检测。将2 MHz探头置于患者颞窗之上(位于颞弓上方,耳及眼眶之间);首先在颅内深度为40~65 mm范围内探查到血流方向指向探头方向的血管为大脑中动脉,必要时可压迫颈总动脉使其血流速度改变予以确认。当二维颅脑图像显示清晰时,可变换方向或旋转倾斜探头以显示最佳血流图。此时立即将模式转换成多普勒模式,依次测量双侧大脑中动脉(MCA)、颈内动脉颅外段(ICAex)的血流动力学数据;检测上述血管的搏动指数(PI)、收缩期血流速度(Vp)、舒张末期血流速度(Vd)、血管阻力指数(RI)、平均血流速度(Vm)、频谱形态等血流动力学参数(图1、2)[3]。术后6 h于骨窗皮瓣区再次检测患者双侧MCA、ICAex的血流动力学参数(图2),操作同前。在行TCD监测过程中,必须排除以下影响因素:(1)不久前服用过影响脑功能判断的药物(麻醉剂,抗精神病药,镇静安眠药和神经-肌肉接头阻断剂等);(2)红细胞压积、动脉血PaCO2、PaO2异常者;(3)TCD检测结果排除血管痉挛和狭窄;(4)体温过低(<32℃);(5)全身性疾病(如内分泌疾病、代谢性疾病、休克、中毒等)。
1.3 血管痉挛或狭窄的评判标准
1.3.1 血管狭窄 TCD显示:(1)血流速度阶段性加快;(2)出现血管杂音;(3)血管狭窄进行性加重,血流速度进行性加快;(4)频谱紊乱(频谱上界不清,伴有杂音)[4]。
1.3.2 血管痉挛 (1)存在引起脑血管痉挛的疾病,如:脑挫裂伤、蛛网膜下腔出血、颅脑手术等;(2)血管缩小程度存在动态变化过程,其变化与病情发展和治疗相关;(3)当患者病情好转后,短暂性缩小的血管管腔能恢复;(4)当相互连通的多条血管呈同步一致狭窄时,整条血管的血流速度可明显提高[4]。
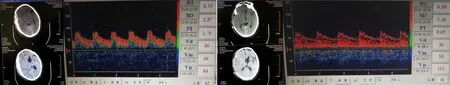
图1 术前头颅CT及右侧MCA的TCD参数 图2 术后头颅CT及右侧MCA的TCD参数
1.3.3 血管痉挛或狭窄程度 (1)轻度痉挛或狭窄:Vm 110~150 cm/s;(2)中度痉挛或狭窄:Vm 151~200 cm/s;(3)重度痉挛或狭窄:Vm>200 cm/s。同时患者临床表现及头颅CT显示颅内出血量与血流动力学改变显著相关[4]。
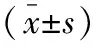
2 结 果
2.1 手术前、后双侧MCA及ICAex血流速度改变 见表1。与手术前相比,患者术后双侧MCA及ICAex 4根血管的平均血流速度均显著增快,其中手术侧增快的更加显著,差异均有统计学意义(均P<0.05)。

表1 手术前、后双侧MCA及ICAex血流速度的改变
2.2 术侧与对侧TCD参数的比较 见表2。患者术侧MCA及ICAex血流速度明显高于对侧(t=7.124,t=13.532;均P<0.05);双侧MCA的PI比较, 差异有统计学意义(t=-3.106,P<0.05)。

表2 术侧与对侧TCD参数的比较
2.3 手术前、后双侧MCA、ICAex的PI改变 与术前相比,患者术后双侧MCA、ICAex的PI值均明显降低,其中以术侧降低更加显著,差异存在统计学意义(均P<0.05)。见表3。
3 讨 论

表3 手术前、后双侧MCA、ICAex的PI比较
TCD是一种临床常用的床旁检测仪器之一,具有无创、实时、安全等特点;可检测到颅内血流速度的改变,从而间接反映颅内压、脑灌注量的改变[5]。因此,临床上可用于监测行开颅去骨瓣减压术的重度颅脑损伤患者,手术前、后脑血流动力学的变化。本研究表明,重度颅脑损伤患者行开颅去骨瓣减压术后,双侧大脑半球血流速度增快显著,且术侧增快更加显著;术后双侧MCA、ICAex的PI均显著下降,术侧下降更明显。由此证实,开颅去骨瓣减压术可使患者的颅内高压及双侧大脑半球血流量得到明显改善。
关于重度颅脑损伤患者行开颅去骨瓣减压术后脑血流状况的改变,目前临床上有关研究报告较少。崔守章等[6]采用SPECT99mTc对98例重度颅脑损伤伴脑疝形成并行单侧开颅去骨瓣减压术患者进行标记,以观察患者局部脑血流恢复状况。结果发现,术后24 h内患者手术减压区脑组织内血流量逐渐增多,脑血流过度充盈状态在1周内达到高峰期,并在1个月后逐步减退。开颅去骨瓣减压术可使颅内压力下降,脑组织内血液循环阻力减小,从而使脑组织损伤区血流量增多、供氧增加,以避免脑组织缺血所引起的继发性脑损害。采用SPECT标记扫描显示术后减压区脑血流过度充盈状态;与本研究显示的重度颅脑损伤患者行去骨瓣减压术后,MCA、ICAex血流速度显著增加相似。Thien等[7]采取决策树模型QUEST算法进行数据分析,同时采用BP神经网络预测模型,对决策树模型分析结果的准确度进行验证。结果显示,当Vm在某一阈值之下,或Vm虽在该阈值之上,但PI值升高时,该病致死率迅速上升,严重时可升至91.3%。王志利等[8]监测185例采用去骨瓣减压术治疗的急性硬膜下血肿患者术后ICP、颈静脉血氧饱和度(SjvO2)、CPP等参数;发现术后5 h内,ICP明显降低,SjvO2和 CPP显著升高。虽然该研究对象与本研究患者不完全相同,但因两者均有导致继发性颅高压的可能,所以其结果对重度颅脑损伤后恶性颅高压患者也适用。Honeybul等[9]研究发现,及时行开颅去骨瓣减压术能有效去除重度颅脑损伤导致颅内高压的高危因素,同时血流动力学监测能显示脑组织缺氧患者的脑组织血运状况及氧合状态,改善患者的预后。
有研究[10]发现,对于重度颅脑损伤患者,迅速有效地降低颅内压是治疗的关键;而持续性颅内压升高则提示预后不良。患者脑血流动力学的变化主要表现为,首先,脑血流速度的增高不一定能使患者脑血流动力学得到改善,因脑血流速度增高可能是脑充血或脑血管痉挛导致。脑充血常与颅内高压引起的脑血管反应性降低或自身调节功能严重受损相关,使脑血流量呈过度充盈状态,与脑代谢不匹配;而脑血管痉挛是由于脑组织内血循环流量严重减少引起。因此,任何使脑血管痉挛缓解、脑血流流速增加的方法都能使患者临床预后进一步改善[11]。其次,重度颅脑损伤可引起脑水肿,从而压迫脑血管使其变窄,使脑血流动力学状况进一步恶化,脑组织缺血、缺氧导致脑水肿进一步加重,如此恶性循环加剧患者的病情。本研究显示,开颅减压术可有效降低重度颅脑损伤患者双侧MCA、ICAex的PI,特别是术侧降低更显著。影响TCD频谱形态的因素主要是ICP和CPP,ICP上升,Vd下降,表明脑循环阻力增大,PI上升[12]。本研究发现,术后患者双侧MCA、ICAex 的ICP均有不同程度下降,双侧MCA的PI下降更为明显;术侧脑血流速度提高和ICP、PI下降更为明显。术前PI高的患者在术后显著下降,为重度颅脑损伤患者行开颅去骨瓣减压术后脑血流动力学和颅内高压得到改善提供了依据。对颅脑损伤患者的治疗, 一方面要预防脑充血引起的脑水肿及加大迟发性脑出血发生的风险;另一方面也要防范脑供血不足导致的脑缺血、缺氧,甚至脑梗死的发生。所以,对采取开颅去骨瓣减压术的重度颅脑损伤患者需应用综合治疗措施,来维持患者稳定的脑血流动力学,修复受损的脑神经,改善脑组织细胞代谢并催醒[11]。虽然不能将TCD检测结果作为患者是否需行手术治疗的决定性因素,而是要结合患者的临床表现、是否发生脑疝和出血量多少等综合分析,来明确是否需行开颅减压手术干预[13];但是TCD可以为颅脑损伤患者早期进行手术治疗,提供有力的血流动力学方面的数据支持。Sundseth等[14]研究发现,当重度颅脑损伤患者TCD频谱形态上显示舒张期震荡波、收缩期钉子波,甚至无法显示血流存在时,不宜再采取手术治疗。
综上所述,TCD可及时、准确地反映重度颅脑损伤患者脑血流动力学的改变状况,开颅去骨瓣减压术可使患者脑组织血供得到明显改善。因此,必须结合患者TCD频谱形态及实时监测的参数和临床表现,以及头颅CT、MRI显示的颅内出血量进行综合判断分析,准确把握手术时机,及时行开颅去骨瓣减压术,改善患者的预后。
[1] Campolo M,Esposito E,Ahmad A,etal.Hydrogen sulfide-releasingcyclooxygenase inhibitor ATB-346 enhances motor function andreduces cortical lesion volume following traumatic brain injury inmice[J].J Neuroinflammation,2014,11:196.
[2] 王建莉,金国良,袁紫刚,等.重型颅脑损伤患者行去骨瓣减压术预后分析[J].中华急诊医学杂志,2014,23:168.
[3] von Holst H,Li X.Decompressive craniectomy (DC) at the noninjuredside of the brain has the potential to improve patient outcomeas measured with computational simulation[J].Acta Neurochir (Wien),2014,156:1961.
[4] 高岩升,宋来君.显微手术治疗颅内破裂动脉瘤后脑血管痉挛发生的影响因素分析[J].实用医学杂志,2013,29:1432.
[5] 李敏,许世辉,杜安东,等.经颅多普勒对外伤性脑梗死发生发展及转归的检测[J].临床神经外科杂志,2017,14:278.
[6] 崔守章,王辉,张丽.开颅去骨瓣减压术对重度颅脑损伤患者血流动力学与预后的影响[J].河北医药,2015,37:2789.
[7] Thien A,King NK,Ang BT,etal.Comparison of polyetheretherket-oneand titanium cranioplasty after decompressive craniectomy[J].World Neurosurg,2015,83:176.
[8] 王志利,侯林生,孟兆鹏,等.急性硬脑膜下血肿伴脑疝患者手术救治的体会[J].创伤外科杂志,2014,16:445.
[9] Honeybul S,Ho KM.Decompressive craniectomy for severe traumatic-brain injury:the relationship between surgical complications and the prediction of an unfavourable outcome[J].Injury,2014,45:1332.
[10] 秦华平,官卫,杨常春,等.重型颅脑损伤去骨瓣减压术后颞肌肿胀致颅内压增高的治疗[J].中华神经医学杂志,2015,14:955.
[11] 黄艳娇.醒脑静注射液联合微创穿刺引流术治疗对中等量高血压性基底节区脑出血患者脑水肿、血清AQP4的影响[J].中国中药杂志,2014,39:2564.
[12] Taccone FS,Citerio G,Participants in the International Multi-disciplinary Consensus Conference on Multimodality Monitoring.Advanced monitoring of systemic hemodynamics in critically Ⅲ patients with acute brain injury[J].Neurocrit Care,2014,21(Suppl 2):S38.
[13] 徐亮,张相双,王维东, 等. 重型颅脑损伤65例标准大骨瓣开颅治疗体会[J].临床神经外科杂志, 2016,13:151.
[14] Sundseth J,Sundseth A,Berg-Johnsen J,etal.Cranioplasty with autologous cryopreserved bone after decompressive craniectomy:complications and risk factors for developing surgical site infection[J].Acta Neurochir (Wien),2014,156:805;discussion 811.
SignificanceofTCDperioperativehemodynamicmonitoringonseverebraininjurypatientswhoaccepteddecompressivecraniectomy
HUANGPei-zan,ZHAOYing-qun,SONGYong-fu,etal.
DepartmentofNeurosurgery,thePukouHospitalofNanjing,Nanjing210031,China
ObjectiveTo explore the perioperative hemodynamic changes and prognosis of patients with severetraumatic brain injury after decompressive craniotomy.Methods 86 patients with severe traumatic brain injury[Glasgow coma scale (GCS) less than 8] from April 2015 to April 2017 in our hospital were underwent by decompressive craniotomy,and TCD was used to monitor the hemodynamic parameters of bilateral middle cerebral artery (MCA) and extracranial internal carotid artery (ICAex) of both sides in all patients before and after operation.ResultsCompared to the results before the surgery,the Vm of bilateral MCA and ICAex were significantly increased after the surgery (P<0.05).And compared to the contralateral side,the Vm of operative side increased more significantly.Compared to the results before the surgery,the PI of bilateral MCA and ICAex decreased significantly after the surgery (P<0.05),and compared to the contralateral side,the PIof operative side decreased more significantly.And the spectrum of patients after operation changed to the type ofhigh blood flow and low resistance.ConclusionTCD can in detecting the hemodynamic changes of patients with serious traumatic brain are significant to the prognosis of the patients.
trans-cranial Doppler;serious traumatic brain injury;decompressive craniotomy;perioperative;
hemodynamic
210031 南京市浦口医院神经外科
10.3969/j.issn.1672-7770.2017.06.015
R651.15
D
1672-7770(2017)06-0466-03
(收稿2017-07-27 修回2017-09-29)

