儿科重症监护病房呼吸机相关性肺炎患儿肺炎克雷伯菌耐药性分析
邱燕玲,张 丽,宋文萍,汤淑斌,魏升云,韩 鹏,汤 勉
·诊治分析·
儿科重症监护病房呼吸机相关性肺炎患儿肺炎克雷伯菌耐药性分析
邱燕玲1,张 丽2,宋文萍2,汤淑斌1,魏升云1,韩 鹏1,汤 勉1
目的分析儿科重症监护病房(PICU)呼吸机相关性肺炎(VAP)患儿肺炎克雷伯菌耐药性。方法选取2014年3月—2016年8月于宝鸡市妇幼保健院PICU行机械通气治疗的患儿610例,根据VAP发生情况分为感染组159例与未感染组451例。比较两组患儿临床资料,并进行药敏试验以分析肺炎克雷伯菌耐药性。结果本组患儿VAP发生率为26.07%(159/610)。两组患儿性别、入住PICU前住院时间、糖皮质激素使用率、抑酸剂使用率比较,差异无统计学意义(P>0.05);两组患儿PICU入住时间、机械通气时间、抗菌药物种类、分化簇3(CD3)细胞数比较,差异有统计学意义(P<0.05)。感染组患儿共检出肺炎克雷伯菌182株,其中超广谱β-内酰胺酶(ESBLs)阳性菌株64株,阳性率为35.16%。肺炎克雷伯菌对青霉素耐药率为100.00%,对氨苄西林、头孢噻肟、头孢曲松、头孢唑林的耐药率均>70.00%,对亚胺培南的耐药率最低,为26.92%。ESBLs阳性肺炎克雷伯菌对头孢噻肟、头孢他啶、头孢吡肟的耐药率高于ESBLs阴性肺炎克雷伯菌,对头孢唑林的耐药率低于ESBLs阴性肺炎克雷伯菌(P<0.05)。结论PICU VAP患儿肺炎克雷伯菌耐药率较高,应结合患儿具体情况及药敏试验结果合理选用抗菌药物。
肺炎,呼吸机相关性;肺炎克雷伯菌;重症监护病房,儿科;耐药性
邱燕玲,张丽,宋文萍,等.儿科重症监护病房呼吸机相关性肺炎患儿肺炎克雷伯菌耐药性分析[J].实用心脑肺血管病杂志,2017,25(9):85-88.[www.syxnf.net]
QIU Y L,ZHANG L,SONG W P,et al.Antibiotic resistance of Klebsiella pneumoniae in children with ventilator-associated pneumonia in pediatric intensive care unit[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(9):85-88.
呼吸机相关性肺炎(VAP)是机械通气的常见并发症,也是较特殊的医院内获得性肺炎,其发病率及病死率较高,且由于小儿免疫功能低下,机械通气时易发生VAP[1]。近年研究表明,随着机械通气的发展及抗菌药物的广泛应用,VAP发病率呈不断上升趋势,且治疗难度不断增加[2]。因此,了解引发VAP的病原菌分布及耐药性,对治疗及预防VAP具有重要的临床意义。肺炎克雷伯菌是引发VAP的主要病原菌之一,其会促进VAP的病情进展、增加病死率[3]。本研究旨在分析儿科重症监护病房(PICU)VAP患儿肺炎克雷伯菌的耐药性,现报道如下。
1 对象与方法
1.1 研究对象 选取2014年3月—2016年8月于宝鸡市妇幼保健院PICU行机械通气治疗的患儿610例,纳入标准:(1)年龄≤10岁;(2)能配合完成本研究者。排除标准:(1)合并恶性肿瘤者;(2)近期发生呼吸道感染者;(3)存在肝、肾功能不全者;(4)存在先天性精神疾病者。其中男334例,女276例;年龄3个月~8岁,平均年龄(4.2±2.8)岁;原发疾病:肺炎214例,先天性心脏病106例,重度窒息99例,脑炎67例,呼吸窘迫综合征65例,捂热综合征59例。根据VAP发生情况将所有患儿分为感染组159例与未感染组451例。本研究经医院医学伦理委员会审核批准,患儿家属均签署知情同意书。
1.2 VAP诊断标准[4](1)机械通气48 h内发生肺炎;(2)胸片提示机械通气后肺内出现新的炎性病灶;(3)存在湿啰音,同时具备以下条件中≥1条:①白细胞计数<4×109/L或>10×109/L,②连续3次检测体温>38 ℃且呼吸道脓性分泌物增多,③支气管深处分离出新的致病菌。
1.3 方法
1.3.1 标本采集 (1)将1次性无菌吸痰管插入气道内,吸取深部呼吸道分泌物,获取样本后立即送检;(2)将分泌物制成涂片置于显微镜下观察,标本合格后进行细菌培养。
1.3.2 细菌培养 (1)将标本分别接种于血琼脂平板、巧克力平板、麦康凯琼脂平板上,置于35 ℃培养箱内培养24~36 h,观察是否形成单菌落;(2)待单菌落形成后制备成菌悬液,再次接种于相应平板,经24 h培养后采用Bio-merieux公司生产的自动菌种鉴定仪器鉴定菌落,并严格按照仪器说明书进行操作。
1.3.3 药敏试验 应用纸片扩散法(K-B法)对分离菌株进行药敏试验,使用的抗菌药物包括青霉素、氨苄西林、头孢噻肟、头孢曲松、头孢唑林、氨曲南、环丙沙星、左氧氟沙星、复方磺胺甲噁唑、头孢他啶、庆大霉素、头孢吡肟、舒巴坦、头孢替坦、哌拉西林/他唑巴坦、丁胺卡那霉素、美罗培南、亚胺培南;药敏试验结果根据美国临床和实验室标准化协会(CLSI)标准进行判定。
1.3.4 超广谱β-内酰胺酶(ESBLs)阳性判定标准[5]以头孢噻肟抑菌圈直径≤27 mm、头孢曲松抑菌圈直径≤25 mm、氨曲南抑菌圈直径≤27 mm、头孢他啶抑菌圈直径≤22 mm为可能产生ESBLs;以头孢他啶/棒酸或头孢噻肟/棒酸抑菌圈直径比头孢他啶或头孢噻肟≥5 mm定义为ESBLs阳性。
1.4 统计学方法 采用SPSS 21.0统计软件进行数据处理,计数资料分析采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料 本组患儿VAP发生率为26.07%(159/610)。两组患儿性别、入住PICU前住院时间、糖皮质激素使用率、抑酸剂使用率比较,差异无统计学意义(P>0.05);两组患儿PICU入住时间、机械通气时间、抗菌药物种类、分化簇3(CD3)细胞数比较,差异有统计学意义(P<0.05,见表1)。
2.2 肺炎克雷伯菌检出情况 感染组患儿检出肺炎克雷伯菌182株,其中ESBLs阳性64株,阳性率为35.16%。
2.3 肺炎克雷伯菌耐药情况 肺炎克雷伯菌对青霉素的耐药率为100.00%,对氨苄西林、头孢噻肟、头孢曲松、头孢唑林的耐药率均>70.00%,对亚胺培南的耐药率最低,为26.92%,详见表2。
2.4 ESBLs阳性肺炎克雷伯菌耐药情况 ESBLs阳性肺炎克雷伯菌对头孢噻肟、头孢他啶、头孢吡肟耐药率高于ESBLs阴性肺炎克雷伯菌,对头孢唑林耐药率低于ESBLs阴性肺炎克雷伯菌,差异有统计学意义(P<0.05,见表3)。
3 讨论
目前,机械通气已广泛应用于PICU,提高了危重疾病患儿的存活率,但VAP是机械通气的主要并发症之一,严重威胁患儿的生命安全。VAP属难治性肺炎,其主要致病菌为肺炎克雷伯菌[6-7]。近年来,VAP发病率逐渐升高,分析原因可能为:(1)抗菌药物使用不规范,导致疾病谱改变;(2)肺炎克雷伯菌主要寄生于胃、肠、咽部,行机械通气治疗后易导致肺炎克雷伯菌定植;(3)留置胃管易导致胃内食管反流吸入,造成细菌移位,引发VAP;(4)机械通气时破坏了正常防御屏障,使咽部深处纤毛运动减弱,导致插管周围分泌物中的细菌进入肺组织或支气管,且细菌长期定植后表面会形成多糖复合物,从而抑制抗菌药物作用[8]。
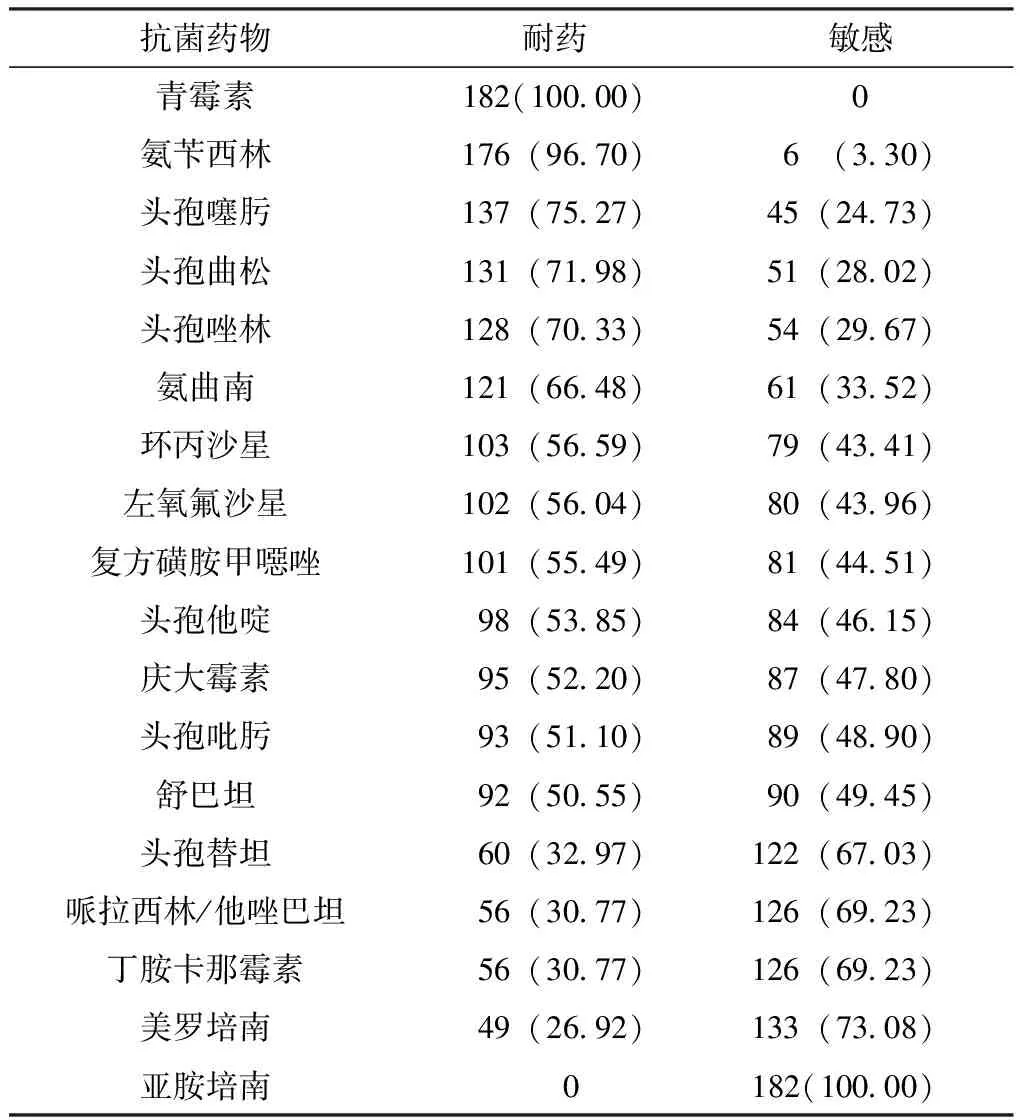
表2 肺炎克雷伯菌药敏试验结果〔n(%),N=182〕
注:中介归为耐药
表3 ESBLs阳性肺炎克雷伯菌与ESBLs阴性肺炎克雷伯菌耐药率比较〔n(%)〕
Table3 Comparison of antibiotic resistant rate between ESBLs positive and ESBLs negative Klebsiella pneumoniae
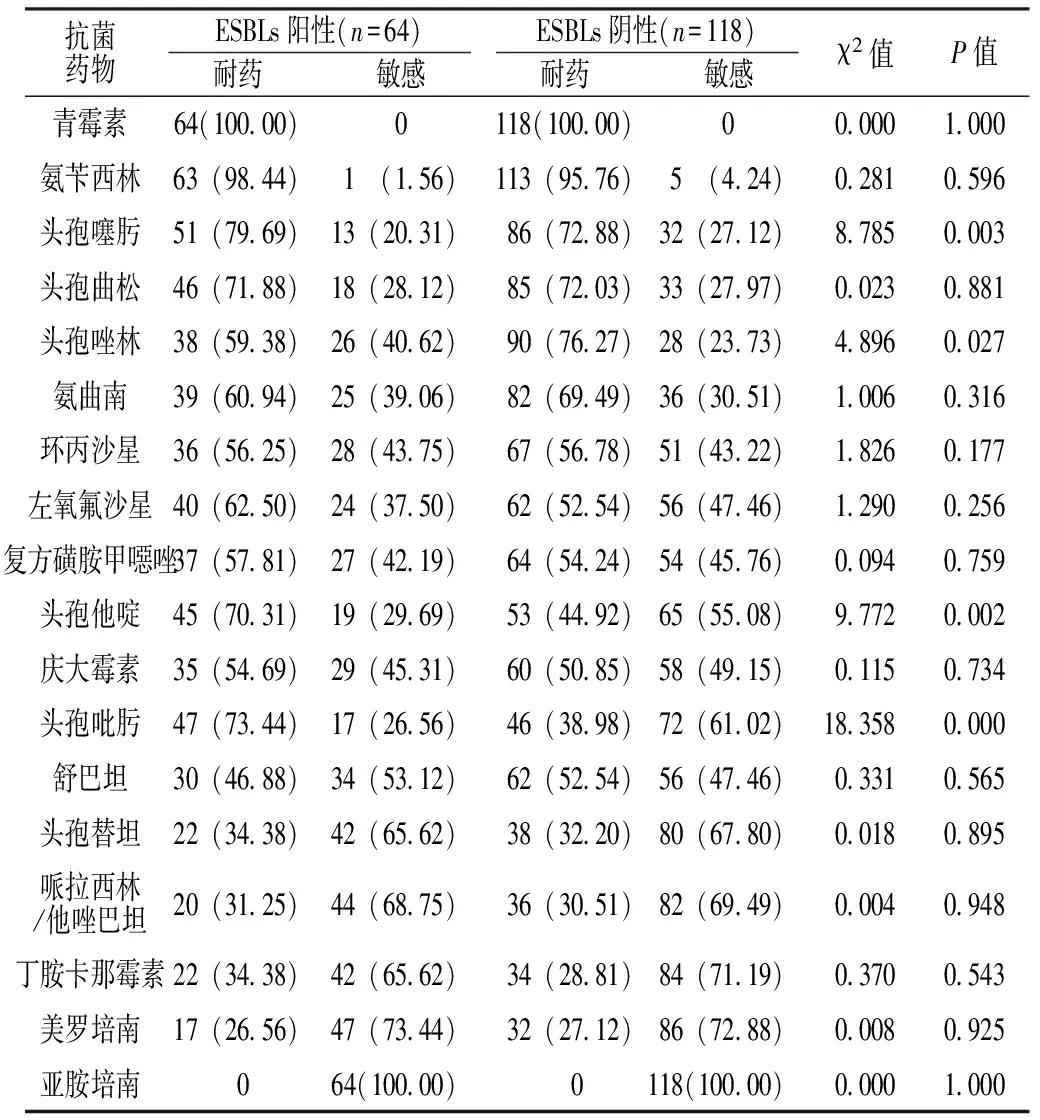
抗菌药物ESBLs阳性(n=64)ESBLs阴性(n=118)耐药敏感耐药敏感χ2值P值青霉素64(100 00)0118(100 00)00 0001 000氨苄西林63(98 44)1 (1 56)113(95 76)5 (4 24)0 2810 596头孢噻肟51(79 69)13(20 31)86(72 88)32(27 12)8 7850 003头孢曲松46(71 88)18(28 12)85(72 03)33(27 97)0 0230 881头孢唑林38(59 38)26(40 62)90(76 27)28(23 73)4 8960 027氨曲南39(60 94)25(39 06)82(69 49)36(30 51)1 0060 316环丙沙星36(56 25)28(43 75)67(56 78)51(43 22)1 8260 177左氧氟沙星40(62 50)24(37 50)62(52 54)56(47 46)1 2900 256复方磺胺甲噁唑37(57 81)27(42 19)64(54 24)54(45 76)0 0940 759头孢他啶45(70 31)19(29 69)53(44 92)65(55 08)9 7720 002庆大霉素35(54 69)29(45 31)60(50 85)58(49 15)0 1150 734头孢吡肟47(73 44)17(26 56)46(38 98)72(61 02)18 3580 000舒巴坦30(46 88)34(53 12)62(52 54)56(47 46)0 3310 565头孢替坦22(34 38)42(65 62)38(32 20)80(67 80)0 0180 895哌拉西林/他唑巴坦20(31 25)44(68 75)36(30 51)82(69 49)0 0040 948丁胺卡那霉素22(34 38)42(65 62)34(28 81)84(71 19)0 3700 543美罗培南17(26 56)47(73 44)32(27 12)86(72 88)0 0080 925亚胺培南064(100 00)0118(100 00)0 0001 000
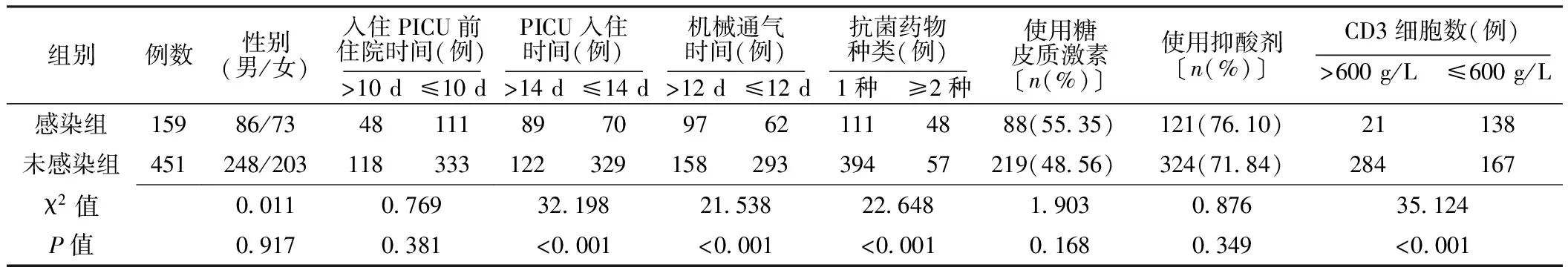
表1 两组患儿临床资料比较
注:PICU=儿童重症监护病房,CD3=分化簇3
本研究结果显示,610例患儿发生VAP 159例,发病率为26.07%;两组患儿PICU入住时间、机械通气时间、抗菌药物种类、CD3细胞数间有差异,与既往研究结果一致[9],提示PICU入住时间延长、机械通气时间延长、抗菌药物种类增多和CD3细胞数减少会增加PICU VAP的发生风险。分析原因可能为PICU入住时间和机械通气时间延长会增加患儿感染肺炎克雷伯菌风险,进而引发VAP;另外,行机械通气治疗时患儿机体免疫功能较低,发生VAP时需采用抗菌药物治疗,使抗菌药物种类增多。
研究表明,肺炎克雷伯菌能产生某些灭活性蛋白酶,如ESBLs、碳青霉烯酶等,会导致菌株细胞膜孔蛋白表达量降低,进而使耐药性增强[10]。本研究结果显示,感染组患儿检出肺炎克雷伯菌182株,其中ESBLs阳性64株,阳性率为35.16%;肺炎克雷伯菌对青霉素的耐药率为100.00%,对氨苄西林、头孢噻肟、头孢曲松、头孢唑林的耐药率均>70.00%,对亚胺培南的耐药率最低,耐药率普遍低于既往研究报道[11],提示PICU VAP患儿肺炎克雷伯菌的耐药性较高。分析原因可能为本研究中美罗培南、亚胺培南使用规范,未增加两种药物的耐药性。研究表明,肺炎克雷伯菌是产生ESBLs的代表性菌株,而ESBLs是导致肺炎克雷伯菌耐药性增加的主要原因[12-13]。本研究结果显示,ESBLs阳性肺炎克雷伯菌对头孢噻肟、头孢他啶、头孢吡肟耐药率高于ESBLs阴性肺炎克雷伯菌,对头孢唑林耐药率低于ESBLs阴性肺炎克雷伯菌,与既往研究结果一致[14],提示PICU VAP患儿采用抗菌药物治疗时应选用合适的抗菌药物治疗。分析原因可能为ESBLs可以水解灭活头孢菌素,CTX-M型ESBLs能彻底水解头孢噻肟[15]。
综上所述,PICU VAP患儿肺炎克雷伯菌的耐药率较高,应结合患儿实际情况及药敏试验结果合理选用抗菌药物,但本研究未筛选VAP的其他致病菌,存在一定局限性,有待进一步研究完善。
[1]张馨心,杨瑞.呼吸机管路细菌感染与呼吸机相关性肺炎的研究进展[J].重庆医学,2013,42(5):575-577.DOI:10.3969/j.issn.1671-8348.2013.05.038.
[2]韦艳,李晓阳,丁丽丽,等.重症监护病房呼吸机相关性肺炎的危险因素分析[J].中国感染与化疗杂志,2014,14(1):7-10.
[3]费东生,曹延会,南川川,等.耐碳青霉烯类抗生素肺炎克雷伯菌呼吸机相关性肺炎的危险因素[J].中国老年学杂志,2014,34(21):5973-5976.DOI:10.3969/j.issn.1005-9202.2014.21.014.
[4]中华医学会重症医学分会.呼吸机相关性肺炎诊断、预防和治疗指南(2013)[J].中华内科杂志,2013,52(6):524-543.DOI:10.3760/cma.j.issn.0578-1426.2013.06.024.
[5]杨沙沙,王喜仁,韩杰,等.美国CLSI抗菌药物敏感试验操作标准(2010年版)部分变更内容[J].中国感染控制杂志,2010,9(4):303-304.DOI:10.3969/j.issn.1671-9638.2010.04.029.
[6] 张帅,宋于康,钟丹锋,等.耐碳青霉烯类肺炎克雷伯菌所致的呼吸机相关性肺炎的流行病学及耐药性分析[J].中华医院感染学杂志,2017,27(4):721-724.DOI:10.11816/cn.ni.2016-163023.
[7]张长春,贾晓君,王萍,等.ICU呼吸机相关性肺炎病原菌构成及耐药性分析[J].中华医院感染学杂志,2014,24(1):47-49.DOI:10.11816/cn.ni.2014-131134.
[8]NAIR G B,NIEDERMAN M S.Ventilator-associated pneumonia:present understanding and ongoing debates[J].Intensive Care Med,2015,41(1):34-48.DOI:10.1007/s00134-014-3564-5.
[9]邢凤,刘光维,梅畅,等.神经内科ICU呼吸机相关性肺炎监控及干预措施[J].重庆医科大学学报,2015,40(1):108-111.
[10]吴水燕,丁云芳,陶云珍,等.多药耐药肺炎克雷伯菌β-内酰胺酶基因及膜孔蛋白突变检测[J].中华医院感染学杂志,2014,24(20):4948-4951.DOI:10.11816/cn.ni.2014-130153.
[11]KHAN J,NAZ N,ABDEL-SALAM N M,et al.ESBL determination and antibacterial drug resistance pattern of Klebsiella Pneumoniae amongst patients at PIMS Islamabad[J].Afr J Tradit Complement Altern Med,2015,12(6):70-77.DOI:10.4314/ajtcam.v12i6.5S.
[13]AHMED O I,EL-HADY S A,AHMED T M,et al.Detection of bla SHV and bla CTX-M genes in ESBL producing Klebsiella pneumoniae,isolated from Egyptian patients with suspected nosocomial infections[J].Egyptian Journal of Medical Human Genetics,2013,14(3):277-283.
[14]张新明,陈连平,涂斐佩,等.肺炎克雷伯菌ESBLs及AmpC酶的基因分布检测与耐药特性的相关性研究[J].中国微生态学杂志,2014,26(9):1084-1087.DOI:10.13381/j.cnki.cjm.201409025.
[15]HORNSEY M,PHEE L,WOODFORD N,et al.Evaluation of three selective chromogenic media,CHROMagar ESBL,CHROMagar CTX-M and CHROMagar KPC,for the detection of Klebsiella pneumoniae producing OXA-48 carbapenemase[J].J Clin Pathol,2013,66(4):348-350.DOI:10.1136/jclinpath-2012-201234.
AntibioticResistanceofKlebsiellaPneumoniaeinChildrenwithVentilator-associatedPneumoniainPediatricIntensiveCareUnit
QIUYan-ling1,ZHANGLi2,SONGWen-ping2,TANGShu-bin1,WEISheng-yun1,HANPeng1,TANGMian1
1.PediatricIntensiveCareUnit,MaternalandChildCareServiceCenterofBaoji,Baoji721000,China2.DepartmentofNeonatology,MaternalandChildCareServiceCenterofWeinan,Weinan714000,China
ZHANGLi,E-mail:3129233068@qq.com
ObjectiveTo analyze the antibiotic resistance of Klebsiella pneumoniae in children with ventilator-associated pneumonia(VAP)in pediatric intensive care unit(PICU).MethodsFrom March 2014 to August 2016,a total of 610 children undergoing mechanical ventilation were selected in PICU,Maternal and Child Care Service Center of Baoji,and they were divided into infection group(n=159)and non-infection group(n=451).Clinical data was compared between the two groups,and antimicrobial susceptibility test was carried to analyze the antimicrobial susceptibility test.ResultsThe incidence of VAP was 26.07%(159/610).No statistically significant differences of gender,hospital stays before admission of PICU,utilization rate of glucocorticoids or antacids was found between the two groups(P>0.05),while there were statistically significant differences of PICU stays,duration of mechanical ventilation,kinds of antibacterial agents and CD3 cell counts(P<0.05).A total of 182 strains of Klebsiella pneumoniae were cultivated out,including 64 ESBLs positive strains(accounting for 35.16%).The to penicillin was 100.00%,to ampicillin,cefotaxime,ceftriaxone and cephazolin were all over 70.00%,to imipenem was 26.92%(the lowest).Antibiotic resistant rate of ESBLs positive Klebsiella pneumoniae to cefotaxime,ceftazidime and cefepime was statistically significantly higher than that of ESBLs negative Klebsiella pneumoniae,respectively,while antibiotic resistant rate of ESBLs positive Klebsiella pneumoniae to cephazolin was statistically significantly lower than that of ESBLs negative Klebsiella pneumoniae(P<0.05).ConclusionAntibiotic resistant rate of Klebsiella pneumoniae is relatively high in children with VAP in PICU,we should choose rational antibacterial agents according to the child′s specific circumstance and antimicrobial susceptibility test results.
Pneumonia,ventilator-associated;Klebsiella pneumoniae;Intensive care units,pediatric;Drug resistance
宝鸡市卫计局科研项目(2012-52)
1.721000 陕西省宝鸡市妇幼保健院儿童重症科
2.714000 陕西省渭南市妇幼保健院新生儿科
张丽,E-mail:3129233068@qq.com
R 563.1
B
10.3969/j.issn.1008-5971.2017.09.021
2017-04-12;
2017-08-21)
(本文编辑:李洁晨)

