婴儿颈部巨大囊性淋巴管瘤3例治疗体会
李万鹏 赵利敏 徐宏鸣 李晓艳
·临床交流·
婴儿颈部巨大囊性淋巴管瘤3例治疗体会
李万鹏 赵利敏 徐宏鸣 李晓艳
目的探讨婴儿巨大淋巴管瘤的治疗方法。方法回顾分析2014~2016年上海市儿童医院收集的3例婴儿颈部巨大囊性淋巴管瘤(瘤体直径>10 cm),对其临床表现、诊断、治疗、预后等进行讨论。结果3例婴儿均在全身麻醉下采用颈侧径路手术联合博来霉素灌洗术腔。病理结果均显示为淋巴管瘤。术后1例患儿出现暂时性面瘫及涎腺瘘症状,经过6个月以上的随访未发现复发情况。结论手术切除作为婴儿巨大囊性淋巴管瘤首选的治疗方法,联合博来霉素硬化剂药物灌洗术腔,可以破坏残余囊腔的淋巴管瘤内皮细胞,降低了术后复发率,疗效满意,值得在临床推荐。(中国眼耳鼻喉科杂志,2017,17:345-347)
囊性淋巴管瘤,颈部;手术切除;婴儿
囊性淋巴管瘤又称为囊性水瘤,是由于淋巴管先天发育不全、错构导致淋巴引流梗阻、管腔异常增生扩张而形成,好发于婴幼儿,常位于颈外、颈后三角区域[1]。因瘤体与周围组织界限不清,常包绕大血管和重要神经,手术有一定的难度和危险性。如果出血、外伤或炎症感染可导致囊性淋巴管瘤突然增大。我院在2014~2016年收集了3例婴儿巨大囊性淋巴管瘤(瘤体直径>10 cm,年龄均<1岁),采用颈侧径路手术联合博来霉素灌洗术腔治疗,疗效满意。现将治疗体会总结报告如下。
1 资料与方法
1.1 临床资料 患儿1男性,8个月2 d。因右颈部肿块7月余,突然增大2 d入院。患儿出生后1周发现右颌下囊性肿块,大小约3.0 cm×2.0 cm。出生后1个月在外院做颈部B超示右侧颈部皮下囊性肿块,考虑淋巴管瘤。因患儿年龄较小,无气管压迫症状,未予治疗。出生后8个月,颈部肿块明显增大,呼吸尚平稳,吞咽费力。外院颈部B超示:右侧颈部皮下见低回声区,范围约10.2 cm×8.1 cm×6.4 cm,内见高回声分隔。给予抗感染、止血对症处理,但患儿右侧颈部肿块逐渐增大,出现呼吸急促,喉梗阻Ⅱ度,并有吞咽障碍,遂转至我科就诊。查体可见右侧颈部巨大囊性肿块,大小约12.0 cm×10.0 cm,质地较软;皮肤颜色暗红,可见迂曲静脉。术前先用针筒抽出暗红色淡血性囊液约100 mL,肿块局部张力及范围减小,患儿呼吸症状改善。后行颈侧径路手术治疗切除病变(图1)。
患儿2男性,1个月11 d。因出生后右颈部包块进行性增大入院。出生后发现右颌下包块,约鸡蛋大小,B超示颌下区多房囊性包块,考虑淋巴囊性水瘤。包块进行性增大,出生后1个月时出现呼吸困难,夜间睡眠加重,无法平卧,遂转至我科就诊。查体:右侧颈部可触及12.0 cm×6.0 cm大小包块,质地较软,上达右侧乳突部,后达胸锁乳突肌后缘,内侧越过口底中线至左侧颌下(图2)。患儿安静时三凹症明显,喉梗阻Ⅲ度,遂予气管插管辅助通气。增强CT示两侧颌下皮下及颈部软组织、舌根、口底间隙弥漫性病变(图3)。因考虑年龄较小,手术风险大,先后3次行淋巴管瘤穿刺抽液,分别抽出约60、40、30 mL暗红色不凝血液。术后患儿呼吸平稳,但肿块仍未明显缩小。向患儿家长充分交代病情后,在全身麻醉下手术切除病变(图4)。
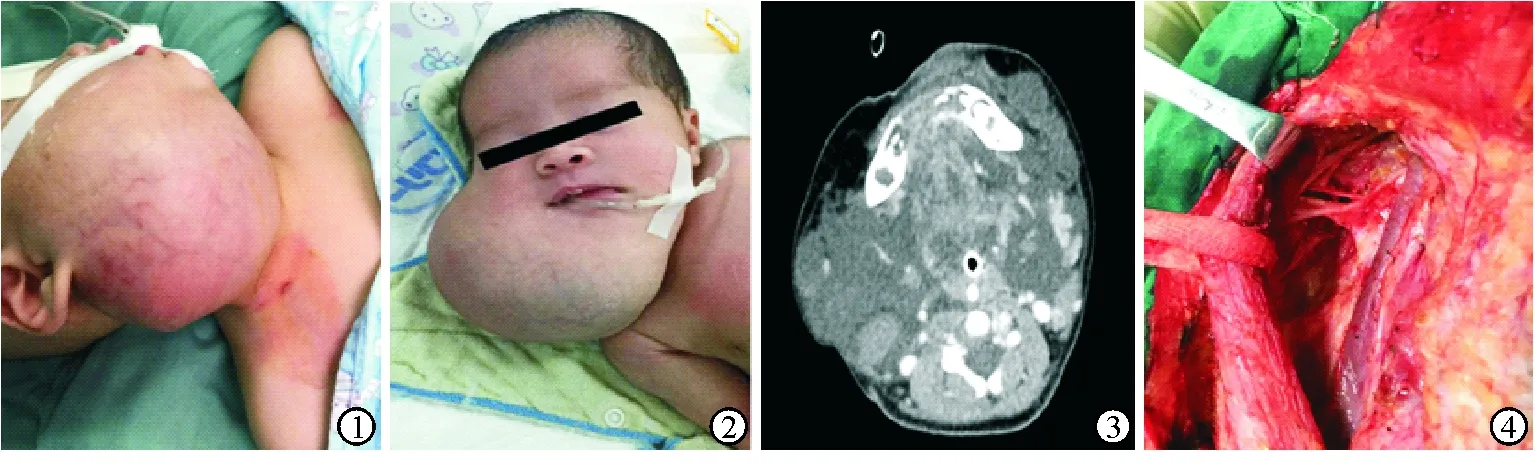
图1. 患儿1可见右侧颈部巨大肿物,皮肤颜色暗红,可见迂曲静脉 图2. 患儿2于右侧颈部触及12.0 cm×6.0 cm包块,质地较软,上达右侧乳突部,后达胸锁乳突肌后缘,内侧越过口底中线至左侧颌下 图3. 患儿2增强CT示:两侧颌下皮下及颈部软组织、舌根、口底间隙弥漫性病变 图4. 患儿2手术切除淋巴管瘤后可见颈内静脉、迷走神经等重要组织结构
患儿3女性,18 d。因出生后发现右侧颈部巨大肿物入院。患儿出生后发现右侧颈部肿物,约11 cm,呼吸略急促;出生后7 d肿物逐渐增大,在外院行囊肿内穿刺抽液100 mL,液体呈淡黄色、清亮,肿块变小;出生后13 d肿块增大,再次抽出40 mL淡黄色液体,但2 d后见肿块明显增大,抽出带血性液体80 mL,遂转至我科就诊。查体可见患儿呼吸急促,喉梗阻Ⅱ度,右侧颈部可见巨大囊肿,右侧颌下及耳后可见囊肿,表面皮肤可见迂曲静脉,质地较软,有波动感。颈部CT示:右颈部皮下见巨大混杂密度团块影,大小约12.0 cm×9.2 cm×8.3 cm,内见分隔影,向颈深部、颌下、口底、舌根延伸,气管左偏移位,考虑为淋巴管瘤(图5)。患儿入院后颈部肿物仍逐渐增大。入院后第5天肿物大小约15 cm×12 cm×10 cm,考虑患儿情况紧急,遂在全身麻醉下行手术治疗。
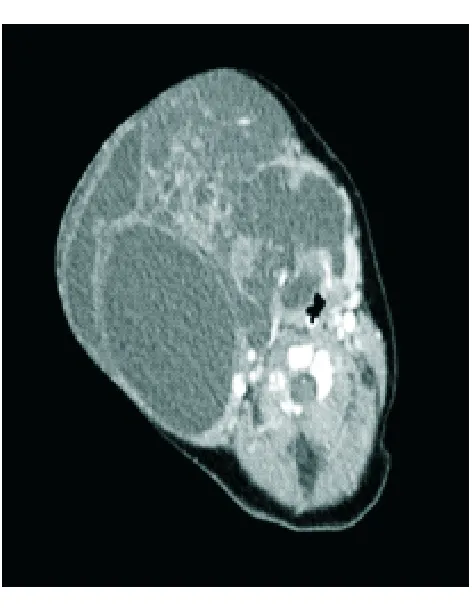
图5. 患儿3增强CT示:右颈部皮下见巨大混杂密度团块影,大小约12.0 cm×9.2 cm×8.3 cm,内见分隔影,向颈深部、颌下、口底、舌根延伸,气管左偏移位
1.2 治疗 3例患儿均在全身麻醉下行颈部巨大囊性淋巴管瘤摘除联合博来霉素术腔灌洗术。囊肿腔内可见大量水样渗出及积血,吸净液体后术腔见较多分割,肿物呈无序性渗透性生长、范围广,将颈内静脉、颈内动脉、迷走神经、舌下神经等周围重要血管及神经包绕。仔细分离并保护重要神经、血管,尽可能完整摘除囊壁,彻底切除病变。后用博来霉素30 mg溶于生理盐水20 mL中灌洗术腔,尽量破坏残余囊腔内皮细胞,最后在术腔放置负压引流管,逐层缝合伤口。病例2患儿术中给予气管切开,置入3.5号带囊气管套管。
2 结果
3例患儿病理均显示为囊性淋巴管瘤,给予输血、抗感染等治疗。所有患儿术后均存在创面肿胀症状,负压引流出清亮、混有血性的淡黄色液体,并逐步减少。考虑为淋巴管瘤的回流仍然存在障碍,合并有淋巴管液瘘,但患儿创面肿胀在术后1个月内逐渐消失。患儿1术后第1天呼吸平稳,于术后第4天拔除引流管,但口角向左侧歪斜,舌偏向左侧,右侧腮腺区软组织肿胀,考虑患儿有面瘫及涎腺瘘表现,给予苏肽生营养神经、阿托品肌内注射治疗。术后1周口角歪斜症状逐渐好转,伸舌居中,右腮腺区肿胀消失。病例2及病例3术后恢复良好,无呼吸困难及面瘫等症状,分别于术后第5天、第4天拔除引流管。3例患儿经过6个月以上的随访未发现复发的情况。
3 讨论
囊性淋巴管瘤是淋巴组织和淋巴管发育畸形所导致的先天性良性肿瘤,表现为大小不等的囊性病变,有多房或单房形式,呈半透明状。囊性淋巴管瘤根据大小可分为微囊型淋巴管瘤(直径<2 cm)、大囊型淋巴管瘤(>2 cm)和混合型淋巴管瘤(囊肿有不同直径)[2],其发病率约为1/16 000~1/6 000[3]。许多患儿出生时就存在淋巴管瘤,大部分淋巴管瘤在出生后第2年表现出临床症状[4],主要发生在头颈部。囊性淋巴管瘤可突然增大,并出现压迫气管导致呼吸困难,压迫食管导致吞咽障碍等。我们收集的3例囊性淋巴管瘤均有突然增大史,3例婴儿均出现呼吸困难,患儿1及患儿3属于喉梗阻Ⅱ度,患儿2属于喉梗阻Ⅲ度,并予气管插管机械通气。
囊性淋巴管瘤的诊断并不难,依靠患儿的病史、体格检查、相关影像学检查,瘤体质地较软,无压痛,具有波动感,皮肤颜色正常;彩超可作为首选的影像学方法,常显示囊性团块,呈低密度影,囊内强回声分隔,若囊内出血可见暗区内光点漂浮,往往可以明确诊断。但是对于生长于头颈深部区域的囊性淋巴管瘤诊断较难。增强CT可以分析病变与血管、重要组织结构之间的关系,显示囊内密度均匀一致或稍高于水样的密度。当合并囊内出血时可引起囊内密度增高,还可出现“液-液平面”征象,上层液体为低密度,下层液体为高密度。但是当病变被周围软组织包绕时,不能真正明确淋巴管瘤范围,磁共振成像可清晰显示病变与邻近软组织的关系,准确评估病灶的体积及累及区域 ,指导术前评估和手术切除范围[5]。
囊性淋巴管瘤的治疗指征包括外观畸形、体积较大、淋巴管瘤破裂,反复感染、呼吸及吞咽困难也许是早期或者紧急干预的原因[6]。囊性淋巴管瘤的治疗一般包括2种方法。第1种为囊内药物注射治疗,向囊腔内注射博来霉素、OK-432 、98%无水乙醇、多西环素(强力霉素)等药物[7],可以达到一定疗效,具有准确、安全、成本低、不良反应小,不会遗留手术瘢痕,通过化学制剂破坏囊腔内皮细胞,减少淋巴液形成,并促进局部成纤维细胞和胶原纤维增殖,使淋巴管畸形被瘢痕组织填充。硬化剂注射对于大囊型淋巴管瘤和混合型效果好,而对微囊性的淋巴管瘤效果不好[7-8]。我科的临床经验认为,对于较小的囊性淋巴管瘤,或者单房无分隔的淋巴管瘤,可以使用硬化剂注射治疗,可取得良好疗效;但是对于囊内有分隔的淋巴管瘤或者合并有囊内出血的患儿,硬化剂注射治疗效果很差,而且硬化剂注射治疗的彻底性和根治性较差,不能排除后期的多次注射治疗[9-10]。如患儿已经存在呼吸梗阻情况,向淋巴管囊内注射硬化剂时,可能会导致病变区肿胀,压迫气道加重呼吸困难,甚至死亡。第2种是手术切除囊性淋巴管瘤。对于巨大囊性淋巴管瘤(直径>10 cm),或者合并囊内出血时,应首选手术治疗[11]。囊性淋巴管瘤虽为良性肿瘤,但具有浸润生长特性, 常侵犯颈鞘、面动脉、面神经等周围重要神经、血管等。如果强行切除病变,会损伤重要神经和血管,因此不可苛求完整剥离,可允许少量残留。几乎所有大囊型淋巴管瘤都含有小囊型淋巴管瘤,因此完整切除囊壁非常困难,容易造成高复发率[12-13]。我们收集的3例巨大囊性淋巴管瘤,均采用淋巴管瘤切除联合博来霉素灌洗术腔,术中尽量切除淋巴管瘤囊壁,特别是位于病变周围的区域,同时保留重要的组织结构,最后用博来霉素灌洗术腔,尽量破坏残余囊腔内皮细胞,特别是与重要神经、血管粘连明显的囊壁,减少再次复发的可能性。术后3例患儿恢复良好,未出现硬化剂注射的不良反应,如发热、感染、上呼吸道梗阻、胃肠道反应及皮肤反应等[14]。经过6个月以上随访未发现复发情况。
对于囊腔巨大的淋巴管瘤婴儿,可术前先行淋巴管瘤穿刺抽液,一方面可以减小肿块的张力,解决患儿的呼吸梗阻问题,利于术中插管麻醉及手术操作,防止损伤重要的神经、血管,但是穿刺抽液治疗只是暂时改善肿块大小及临床症状,很快囊肿会增大。根治淋巴管瘤的唯一方法只有手术切除病变。另一方面,穿刺出淡黄色液体或者暗红色液体有助于明确诊断。病例1患儿术前穿刺抽出100 mL暗红色血性液体,患儿呼吸立即改善,肿块张力减小,生命体征平稳。病例2患儿因年龄过小,两侧颌下皮下及颈部软组织、舌根、口底间隙弥漫性病变,喉梗阻Ⅲ度,手术风险大,并发症多,故先后3次行淋巴管瘤穿刺抽液,分别抽出60、40、30 mL暗红色不凝血液,但肿块未见明显缩小,故予以手术切除。
我科收集的3例婴儿中,年龄均<1岁,均有淋巴管瘤囊内出血表现,全身情况较差,有呼吸梗阻情况。术前应综合评估患儿生命体征,完善相关检查,联合麻醉科、新生儿科共同诊治,为手术创造有利条件。术后给予输血补充血容量,常规抗感染及营养支持。患儿1术后出现右侧腮腺区软组织肿胀,并发腮腺瘘,给予阿托品3餐前肌内注射,抑制唾液腺分泌,间接起到防止腮腺瘘的作用。患儿于术后第7天腮腺区肿胀消失。对于患儿2,为了防止术后大面积创面肿胀,我们在术中行气管切开保证气道通畅,当喉镜或者CT显示患儿有足够的气道,并且不会再有残余囊肿的突然复发增大,可以选择撤离气管套管。我们认识到长期气管切开对于婴儿的危害,但是淋巴管瘤复发导致气道梗阻的危害更大。
婴儿巨大囊性淋巴管瘤常合并囊内出血,容易压迫气管、食管导致呼吸及吞咽障碍,往往需要紧急处理。手术切除作为婴儿巨大囊性淋巴管瘤首选的治疗方法,术前需制订合理的方案,但是手术难度大,在切除病变同时容易损伤重要神经、血管,造成各种严重并发症。联合博来霉素硬化剂药物灌洗术腔,可以破坏残余囊腔的淋巴管瘤内皮细胞,降低了术后复发率。
[ 1 ] Wong KT, Lee YY King AD,et al. Imaging of cystic or cyst-like neck masses [J].Clin Radiol,2008, 63(6):613-622.
[ 2 ] Mirza B, Ijaz L, Saleem M, et al. Cystic hygroma, an overview[J].J Cutan Aesthet Surg, 2010,3(3):139-144.
[ 3 ] Burezq H, Williams B,Chitte SA. Manage-mentofcystic hygromas:30 year experience[J]. J Craniof Surg, 2006,17(4):815-818.
[ 4 ] Bonet-Coloma C, Minguez-Martínez I, Aloy-Prósper A, et al. Clinical characteristics, treatment, and evolution in 14 cases of pediatric orofacial lymphangioma[J]. J Oral Maxillofac Surg, 2011, 69(6): 96-9.
[ 5 ] Kumar N, Kohli M, Pandey S,et al. Cystic hygroma[J]. Natl J Maxillofac Surg, 2010, 1(1):81-5.
[ 6 ] Ghritlaharey RK .Management of giant cystic lymphangioma in an infant[J]. J Clin Diagnost Res Jcdr, 2013,7(8): 1755-1756.
[ 7 ] Cheng J. Doxycycline sclerotherapy in children with head and neck lymphatic malformations[J]. J Pediatr Surg, 2015, 50(12):2143-6.
[ 8 ] Wiegand S, Werner JA. Lymphatic malformations in the head and neck area[J].HNO, 2016, 64(2):133-41.
[ 9 ] Erikçi V, Hogör M, Yildiz M,et al. Intralesional bleomycin sclerotherapy in childhood lymphangioma[J]. Turk J Pediatr, 2013,55(4):396-400.
[10] Impellizzeri P, Romeo C, Borruto FA. Sclerotherapy for cervical cystic lymphatic malformations in children. Our experience with computed tomography-guided 98% sterile ethanol insertion and a review of the literature[J]. J Pediatr Surg, 2010, 45(12):2473-8.
[11] Benazzou S, Boulaadas M, Essakalli L. Giant pediatric cervicofacial lymphatic malformations [J]. J Craniof Surg, 2013, 24(4): 1307-1309.
[12] Giguere CM, Bauman NM, Smith RJH. New treatment options for lymphangioma in infants and children[J]. Ann Otol Rhinol Laryngol, 2002,111(12):1066-1075.
[13] Sanger C, Wong L, Wood J, et al. Giant facial lymphangioma [J].J Craniof Surg, 2011, 22(4): 1271-1274.
[14] 马静,毛志勇,娄凡,等.婴幼儿颈面部淋巴管畸形治疗方法的探讨[J].中华耳鼻咽喉头颈外科杂志,2014,49(8):687-689.
Managementofcervicalgiantcysticlymphangiomaininfants
LIWan-peng,ZHAOLi-ming,XUHong-ming,LIXiao-yan.
DepartmentofOtolaryngology-Head&NeckSurgery,ShanghaiChildren’sHospitalofShanghaiJiaotongUniversity,Shanghai200062,China
LI Xiao-yan, Email: chhshent@163.com
ObjectiveTo explore the treatment method of cervical giant cystic lymphangioma in infants.MethodsThree infants with cervical giant cystic lymphangioma were retrospectively analyzed from 2014 to 2016 in Shanghai Children’s Hospital. The diameters of the tumors were all more than 10 cm. The clinical manifestation, diagnosis, treatment and prognosis were discussed.ResultsThree cases of infants were all performed with surgery of neck exploration combined with bleomycin. Pathological results were all lymphangioma. One case appeared postoperative temporary facial paralysis and salivary fistula. There was no recurrence over 6 months of regular follow-up.ConclusionsSurgical resection is the preferred treatment for a huge cystic lymphangioma, and the combined bleomycin drugs can damage the residual endothelial cells of lymphangioma in the cyst cavity and reduce the probability of recurrence. The effect of method is satisfied, so it is worth popularizing in clinic. (Chin J Ophthalmol and Otorhinolaryngol,2017,17:345-347)
Cystic lymphangioma, cervical;Surgical excision;Infant
2016-12-02)
(本文编辑 杨美琴)
上海交通大学附属儿童医院 上海市儿童医院耳鼻咽喉头颈外科 上海 200062
李晓艳(Email: chhshent@163.com)
10.14166/j.issn.1671-2420.2017.05.009

