OSBCM与TBL相结合的教学模式在《医学免疫学》教学中的探索与实践①
王 超 范瑞琴 李 侃 龚 权 聂 浩
(长江大学医学院,荆州434023)
OSBCM与TBL相结合的教学模式在《医学免疫学》教学中的探索与实践①
王 超 范瑞琴②李 侃 龚 权 聂 浩
(长江大学医学院,荆州434023)
传统的医学教育沿用“以学科为中心”(Discipline-based curriculum model,DBCM)与“以授课为基础的学习”(Lecture-based learing,LBL)相结合的教学模式,易于教学与管理工作的实施,教师是教学的主体,主导整个教学过程,不利于学生的学习主动性和创新能力培养。“以器官系统为中心”(Organ-system-based curriculum model,OSBCM)与“以团队为基础的学习”(Team based learning,TBL)相结合的新型教学模式可作为一种行之有效的教学改革方案。通过器官系统教学模式将基础与临床医学教学进行全面整合贯通,解决了理论知识和临床实践脱节的问题[1],而TBL是以团队协作为基础,兼顾学生为中心和教师为引导的教学模式,更利于培养高素质的医学人才[2]。为提高医学生综合素质,也为建立OSBCM与TBL相结合的医学免疫学教学模式提供实践依据,在此以问卷调查和理论考核方式,评价其在医学免疫学理论教学中的应用效果。
1 对象与方法
1.1研究对象 选取长江大学医学院2014级临床医学本科专业学生74人为研究对象,其中对照班38人采用DBCM与LBL相结合的教学模式,实验班36人采用OSBCM与TBL相结合的教学模式。两组学生入学后随机分班,由相同教师授课,在性别、学习成绩等方面无差异。
1.2教学方法
1.2.1对照班教学方法 按传统教学大纲和计划,教师分章节讲授课程知识,运用板书和多媒体等教学方法对学生实施精讲,课后根据授课内容布置相关作业,帮助学生课后复习。
1.2.2实验班教学方法 首先是制定合理的“以器官系统为中心”教学大纲和计划,我院在OSBCM模块化教学中,将医学免疫学(28学时)、医学寄生虫学(24学时)、医学微生物学(34学时)、药理学的部分内容(16学时)整合为“感染与免疫”模块,该模块包括三阶段:免疫细胞与组织基础、感染发生与免疫学、临床免疫学应用,见表1。
考虑到学生的课时限制和逐步适应,在前期免疫细胞与组织基础、感染发生与免疫学阶段实行传统的LBL教学,此部分医学免疫学内容18学时,占免疫学总学时64.3%;在后期临床免疫学应用阶段进行TBL教学,此部分医学免疫学内容10学时,占免疫学总学时35.7%。即从理论教学后阶段开展TBL教学,按照上述安排,学生在掌握了部分课程的基础知识后更易通过主动学习继续完成临床免疫学相关知识。
其次是与医院感染科医师共同编制多个典型临床病案(例如:药物过敏性休克病案、乙型病毒性肝炎病案等),围绕不同的病案编写相关测试题,题目由浅入深,内容包括从免疫基础相关知识过渡到各种病原微生物,从病原微生物致病性过渡到免疫应答的调节,从免疫诊断过渡到免疫预防及药理学治疗,最后设计一些与免疫知识有关的问题用于课堂讨论,帮助学生加深对免疫学基础知识的掌握和运用。病案尽可能选择人体不同系统的常见多发病,具有综合性、启发性及实践性。
最后是根据TBL教学模式的特点,按如下步骤实施:(1)分组:学生根据自愿原则分为6组,每组6人,每组推选一名协调能力较强的学生为组长。(2)课前准备:指导教师提前2周将TBL教学材料(临床病案、参考资料等)发给学生,告知学生后期上课时将分别进行个人和团队测试,要求学生主动查阅资料,提前准备。(3)课堂教学:①个人测试:每一学生在课堂上最初10分钟完成一份围绕临床病案的测验卷(10道单选题,1分/题);②团队测试:紧接着个人测试之后进行。每一团队共同完成同一份围绕临床病案的测验卷(10道多选题,4分/题)。学生先团队内部讨论,达成共识后由组长提交答案。如每题答案完全正确得满分4分;如答案不完全正确,按照答错或少答一项扣1分的原则,计算该题得分,根据每队分数决定团队排名。③应用讨论:以团队为单位,主要考察学生分析解决问题的能力。教师运用已编制的临床病案组织课堂讨论,团队成员先进行队内讨论,而后各团队派代表上台发表讨论结果,提供相关依据,根据回答情况教师现场点评,再次确定团队排名,最后教师对此次课程内容进行归纳总结。
表1“感染与免疫”模块的构架
Tab.1Infectionandimmunitymodulearchitecture

阶段学习内容相关学科免疫组织与细胞基础免疫组织器官、免疫细胞、免疫分子等医学免疫学感染发生与免疫学细菌、病毒、真菌、寄生虫、免疫应答、免疫调节、抗生素治疗医学微生物学、医学寄生虫学、医学免疫学、药理学临床免疫学应用超敏反应、自身免疫病、免疫缺陷病、免疫学诊断及防治等医学免疫学、药理学
表2问卷调查结果对比[n(%)]
Tab.2Comparisonofquestionnairesintwogroups[n(%)]

问卷选项对照班(n=38)一般很好实验班(n=36)一般很好χ2值P值课程评价6(15.8)32(84.2)2(5.6)34(94.4)1.09>0.05理解能力15(39.5)23(60.5)5(13.9)31(86.1)6.14<0.05表达能力24(63.2)14(36.8)8(22.2)28(77.8)12.62<0.01分析能力16(42.1)22(57.9)7(19.4)29(80.6)4.43<0.05合作能力20(52.6)18(47.4)4(11.1)32(88.9)14.54<0.01
1.3教学效果评价 教学效果评价采取主观和客观两种方式。主观评价方式采用匿名问卷调查,问题涉及学生对理论课教学效果的主观感受,为了尽可能准确反映学生的真实想法,两组调查内容包括5个方面共20选题,每个选题设一般、很好两个选项。理论考试能客观评价学生综合应用免疫学知识的能力,由于对照班和实验班的教学计划和教学大纲不一致,对照班是单独的医学免疫学考试,而实验班是按照模块化教学考试,内容包括医学免疫学、医学寄生虫学、医学微生物学、药理学四门课程合一的综合试卷,直接比较两班的考试成绩不具有可比性。因此在学期末等两班学生都已经学完上述四门课程后,再从历年临床执业医师考试题库中抽取与免疫学相关的试题考核两班学生,试题涵盖从基础知识到综合分析知识。
1.4统计学方法 应用SPSS17.0 统计软件进行数据处理,问卷调查结果分析采用χ2检验,理论考试成绩分析采用t检验,P<0.05为差异有统计学意义。
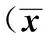


分组人数考试成绩t值P值对照班3874.1±8.93.868<0.01实验班3681.8±8.2
2 结果
2.1课堂表现 通过教师课堂教学的观察,实验班学生能主动查阅学习资料,知识面较广,多数学生能积极回答教师提问,能提出有价值的问题;对照班学生知识面较窄,仅局限于教科书上的知识,回答教师提问不主动。
2.2问卷调查结果 问卷收回率100%,实验班在课程评价方面略好于对照班,但两组差异无统计学意义(P>0.05);实验班在理解能力、分析能力、表达能力及合作能力等方面好于对照班,差异有统计学意义(P<0.05),见表2。
2.3理论考试结果 实验班理论考试成绩得分显著高于对照班,差异有统计学意义(P<0.01),见表3。
3 讨论
长江大学于2012年获批为教育部、卫生部第一批卓越医生教育培养计划项目“五年制临床医学专业人才培养模式改革”试点高校,我院率先在临床医学专业本科层次开展了“以器官系统为中心(OSBCM)”的课程教学模式改革,通过对学科课程进行重新整合,有效解决传统教学模式造成的学科之间教学内容重叠以及基础与临床教学脱节的问题,取得了部分经验。同时,由于医学免疫学作为临床医学专业必修课程,传统的以授课为基础的学习(LBL),以教师系统讲授为主,期望学生在短时间内接受大量知识,教学资源和资金投入相对较少,容易推广,但不利于学生自主创新能力的培养,已不能满足卓越医师培养的要求[3]。1969年提出的以问题为基础的学习(Problem based learning,PBL),以学生为主体,有利于学生的自主创新能力的培养,但PBL对教学要求较高,不能很好适应国内一般医学院校教学资源不足的现状,全面实施难度较大[4]。以团队为基础的学习(TBL)是2002年美国教育学家Michaelsen提出的一种以团队协作为基础,兼顾学生为中心和教师为引导的教学模式。TBL是在PBL基础上创新并逐渐兴起的一种新型教学模式,其强调在明确的学习目标下的课前课堂学习,提倡进行课前预习和课堂测试,并在教师的指导下开展团队讨论,激发学生利用团队资源进行自主学习,TBL在很大程度上弥补了LBL和PBL的不足[5]。因此,在前期教学改革基础上,借鉴汕头大学医学院、重庆医科大学、中山大学医学院等最新教学改革成果,在五年制临床医学本科专业实验班探索新的“OSBCM”与“TBL”相结合的整合型课程模式。在OSBCM模块化教学改革中将有关联的课程内容紧密整合在一起,避免知识点的交叉重复,并以此为基础同时进行教学方法改革,将TBL教学法作为LBL教学法的补充,以弥补学生在被动接受知识后不求甚解及主动学习能力下降的缺陷[6]。目前在基础医学教育阶段已经实施两届,取得了一定成效。
学生的课堂表现显示,实验班学生上课时较对照班在回答教师提问上更加积极主动,更能提出有价值的问题,提示实验班学生自主学习、语言表达等方面较对照班有明显提高。问卷调查结果显示,实验班在理解能力、分析能力、表达能力及合作能力等方面好于对照班。实验班学生团队针对教师提供的典型临床病案,以点扩展到面,利用图书馆、互联网云端课堂等多种方式查阅文献资料、提出实施方案,阐明临床问题。在这个过程中,学生需要主动学习、互助讨论才能在学习中找出自身不足,妥善解决问题,进而深入理解医学免疫学的知识。理论考试结果显示,实验班的得分明显高于对照班,由于试题来源于历年临床执业医师考试题库,题目更加重视基础与临床的结合应用,说明“OSBCM”与“TBL”相结合的教学模式有助于培养学生灵活应用免疫学基础知识,解决临床实际问题的能力。
教学模式改革是一项综合性很强的系统工程,既要整体规划,又要具体实践,对教师和学生双方都带来了全新的挑战。对教师而言,除了需要重新备课、编写案例、设计题目,还要花费时间和精力回复学生课堂内外的咨询提问,这对教师的知识储备、组织协调、课堂的驾驭和掌控能力等都提出了更高的要求。对学生而言,要完成教师布置的任务,通过测试,就要转变被动的学习方式,花更多的时间和精力主动查找资料,完成相关临床资料的准备,这对学生的自主学习、理解分析等能力提出了更高的要求。另外,在课堂上团队成员汇报、讨论、辩论时间往往较长,常常影响到课时进度,而学生的课堂时间极为有限,这也是限制TBL教学法全面开展的主要原因。面对随时会出现的新问题,要求教师必须不断总结经验,加强学习,改进教学方法。
通过OSBCM将基础医学与临床医学教学进行全面整合贯通,并通过TBL 模式进一步培养学生的临床思维,这种相互结合的教学模式拥有LBL模式无法比拟的优点,有助于提高学生的学习主动性和学习效率,综合提升学生理解分析、语言表达、团队协作的能力。但由于其存在的一些相关问题,还不能完全替代LBL模式,就医学免疫学课程而言,对基础理论性强、难以理解的知识点,仍应采用传统的 LBL 模式;对与临床疾病关系较密切、通俗易懂的知识点,可渐进式的采用TBL 模式,发挥学生的主动性和创造性。总之,只有两者取长补短,灵活应用,才能发挥这种教学模式的最大优势。
[1] 肖建英,刘学政,曲 巍,等.OSBCM 与 PBL 相结合的整合型课程模式在五年制临床医学专业的研究与实践[J].中国高等医学教育,2015,(3):408-409.
[2] 单 颖,张 佩.TBL 教学法在研究生临床免疫学理论教学中的应用探索[J].中国免疫学杂志,2015,31(3):46-47.
[3] 李翠兰,莫薛唐,廖一名,等.PBL结合“器官系统为中心”教学在医学本科教育中的影响[J].西北医学教育,2015,23(1):17-18.
[4] 王 彬,闵 苏.浅谈TBL教学在医学教育中的应用[J].中国高等医学教育,2012,(4):112-113.
[5] 于述伟,王玉孝.LBL、PBL、TBL 教学法在医学教学中的综合应用[J].中国高等医学教育,2011,(5):100-102.
[6] 宋志宏,任明外,高国全,等.构建TBL教学模式培养医学生沟通与合作能力[J].中国高等医学教育,2012,(2):113-114.
[收稿2017-03-06 修回2017-03-29]
(编辑 倪 鹏)
10.3969/j.issn.1000-484X.2017.09.027
王 超(1978年-),男,硕士,副教授,硕士生导师,主要从事医学免疫学方面研究,E-mail:celful60@163.com。
G642.0
A
1000-484X(2017)09-1405-03
①本文为湖北省高等学校省级教学研究项目(2015267)。
②荆州市第二人民医院,荆州434000。

