改良的经肱三头肌筋膜舌形皮瓣入路治疗肱骨远端关节内骨折的临床研究
杜小平,张在谦,常浩胜,刘利军
(陕西省榆林市中医医院 骨科,陕西 榆林 718000)
改良的经肱三头肌筋膜舌形皮瓣入路治疗肱骨远端关节内骨折的临床研究
杜小平,张在谦,常浩胜,刘利军
(陕西省榆林市中医医院 骨科,陕西 榆林 718000)
目的评价改良的经肱三头肌筋膜舌形皮瓣入路治疗肱骨远端关节内骨折的临床疗效。方法选取2012年6月-2015年4月该院收取的102例肱骨远端关节内骨折患者作为研究对象,进行前瞻性研究。将所有患者随机分为对照组和观察组,对照组51例采取经典的肱三头肌筋膜舌形皮瓣入路治疗,观察组51例采取改良的肱三头肌筋膜舌形皮瓣入路治疗。术后1、3、6和12个月对患者进行随访,行肘关节前后位、侧位X线检查,用肘关节活动范围、DASH评分(肩臂手功能障碍评分)以及肱三头肌MRC分级对肘功能进行评价。对两组患者的术后并发症进行比较。结果所有入选患者均获得12~14个月随访,平均(12.9±1.1)个月。两组患者的年龄、性别及随访时间等基本信息均无统计学意义(P>0.05)。观察组患者术后3、6和12个月的DASH评分均优于对照组(P<0.05)。观察组患者骨折平均愈合时间短于对照组(P<0.05)。另外,末次随访时观察组患者的DASH评分、肌力评分与屈曲畸形度均优于对照组(P<0.05)。术后头6个月运动范围均得到改善。所有患者均无明显并发症发生。结论针对肱骨远端关节内骨折,改良的经肱三头肌筋膜舌形皮瓣入路可为手术提供理想的可视化效果,同时使患者术后的DASH评分更高,使肘关节的运动范围更接近正常值,与经典的经肱三头肌筋膜舌形皮瓣入路相比具有更好的临床价值,值得进一步推广应用。
肱骨远端;关节内骨折;手术入路;DASH评分
肱骨远端骨折是一种较为复杂的骨折,临床上难以进行手术。切开复位内固定术是目前针对移位、关节内、髁间等肱骨远端骨折的首选治疗方案[1]。单、双髁以及关节内移位等不稳定性骨折需要通过切开复位与内固定恢复其正常的生理结构。要保证肱骨远端骨折手术的有效实施,就需要对骨折部位和肘关节进行良好的暴露。肘关节后侧入路是目前最流行的入路方法,肱三头肌劈开或肱三头肌反射入路等都属于该方法。尺骨鹰嘴截骨是另一种针对肱骨远端关节内骨折的方法[2]。鹰嘴截骨多用于肱骨远端关节内骨折,但通常认为这种方法与手术相关的疾病或并发症相关[2]。采用尺骨鹰嘴截骨易导致骨折愈合畸形、骨不连以及硬件滑动等。在这种情况下,由于缺少尺骨鹰嘴对移植物进行固定,全肘关节置换术将不能实施。虽然肱三头肌劈开或肱三头肌反射等入路方法的应用比较普遍,但与尺骨鹰嘴截骨入路等方法相比仍有局限性,既有优点,又有缺点。肱三头肌劈开入路是通过肱三头肌肌腱进行中线分割的一种方法[3]。其优势在于,操作简单,适应证可从切开复位内固定术到全肘关节置换术。缺点是暴露有限,肱三头肌弱化以及伸缩功能受损。为了更好地实现骨折部位几何构象的可视化,许多新的方法或改善策略被提出。肱三头肌分离TRAP(肱三头肌肘肌蒂)和Von Gorder入路,是比较流行的肱骨远端入路方法。为了避免尺骨鹰嘴截骨的相关并发症并克服暴露不足带来的局限性,笔者发明了改良的经肱三头肌筋膜舌形皮瓣入路法。这种改良的入路方法在肘后侧进行纵向皮肤切口,可避免尺骨鹰嘴截骨,提高皮瓣,保留肘肌的血供,为肘部提供更加稳定的支持[4]。
1 资料与方法
1.1 资料来源
选取2012年6月-2015年4月榆林市中医医院收取的102例肱骨远端关节内骨折患者作为研究对象,进行前瞻性研究。其中男性78例,女性24例;年龄18~62岁,平均37.6岁;左侧骨折36例,右侧骨折66例;闭合性骨折92例,开放性骨折10例。致伤原因:摔伤43例,交通事故34例,高处坠落伤12例,运动伤9例,击打伤4例。伤后至手术时间4 h~7 d。所有闭合性骨折均行CT三维重建。根据入院先后顺序,将所有患者随机分为对照组和观察组,对照组51例采取经典的肱三头肌筋膜舌形皮瓣入路治疗,观察组51例采取改良的肱三头肌筋膜舌形皮瓣入路治疗。所有病例均符合肱骨远端关节内骨折的诊断标准,且需要接受手术治疗,均经临床诊断和X线及CT扫描确诊;所有患者均为伤后1周内的新鲜骨折。排除伴有神经血管损伤的患者;排除关节外骨折的患者;排除年龄<18岁或>70岁的患者;排除某些特殊人群如孕妇、病危患者、过敏体质者;排除合并有其他脏器严重病变,影响手术治疗者;排除已接受过其他方法治疗的患者。
1.2 治疗方法
采用改良的经肱三头肌筋膜舌形皮瓣入路法。即经典Von Gorder法(肱三头肌舌形)联合肱三头肌瓣倒“V”形入路。患者采取侧卧位并进行常规麻醉。止血带的应用压力在220~260 mmHg。做一约12~13 cm的环形切口,近肘关节端约6~7 cm,尺骨远端侧缘约7~8 cm。皮肤切口弯曲横向于鹰嘴尖,切开浅筋膜后深切至肌肉层(见图1)。尺神经定位于肱骨内上髁中部后侧。谨慎分离尺神经,置于工作区之外。在肱三头肌接近尺骨鹰嘴尖远端的附着点做一约1 cm的舌形切口。这种肱三头肌舌形瓣与经典的Von Gorder法是反向的,经典Von Gorder法是在肱三头肌腱部做“V”或“Y”形切口进行肌腱分离。这种肱三头肌舌形皮瓣由远端升至近端,配合骨膜下钝性与锐性解剖,使骨折部位进行暴露。
用复位钳对骨折进行复位,使用2枚2.5 mm克氏针分别从外侧和内侧髁插入,对复位骨进行固定。复位手术后确认关节的一致性,采用3.5 mm有限接触动力加压钢板LCDCP/重建钢板进行固定。钢板均在最终固定之前置于柱的轮廓外侧。用肱骨背侧表面上的3.5 mm重建钢板对柱进行固定。为了进一步增加稳定性,利用4.0 mm网状骨质螺钉在肱骨上髁的内侧或外侧进行固定。最后通过图像增强器对骨折复位进行确认。骨折内固定后对肘关节的运动范围进行检查,确定关节的稳定性。用2号可吸收缝线对肱三头肌做间断缝合与修复。放置负压引流管并做逐层缝合。用无菌敷料覆盖伤口,置一石膏板于肘的中线进行外固定。术后即刻拍摄肘关节前后位和侧位X线(见图2)。3周后在专家的指导下进行被动的全范围关节运动锻炼。术后至少6周内(取决于骨折类型和愈合速度)禁止患者做肘关节的主动屈伸功能锻炼,以避免对所做固定产生任何影响。

图1 改良的经肱三头肌筋膜舌形皮瓣入路法操作程序

图2 术后肘关节前后位和侧位X线造影结果
1.3 评价指标
术后1、3、6和12个月对患者进行随访,行肘关节前后位、侧位X线片检查。观察患者的畸形及神经功能缺损情况。与正常肘关节对比,观察肘关节的活动范围。采用DASH评分(肩臂手功能障碍评分)以及肱三头肌MRC分级对肘功能进行评价。对两组患者的术后并发症进行观察与比较。
1.4 统计学方法
采用SPSS20.0进行数据分析,计数资料采用χ2检验或Fisher确切概率法检验,计量资料以均数±标准差(±s)表示,正态分布数据采用t检验,非正态分布数据采用Mann WhitneyU检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者基本资料比较
所有入选患者均进行12~14个月随访,平均(12.9±1.1)个月。患者伤后至手术的时间为4 h~7 d。两组患者的基本资料比较均无统计学差异,见表1。
2.2 两组患者术后D ASH评分的比较
术后1个月观察组患者的DASH评分(28.1±7.3)与对照组(29.0±8.5)比较,差异无统计学意义(P>0.05);观察组患者术后 3、6、12的 DASH 评分均优于对照组(P <0.05),见表 2。
2.3 两组患者骨折愈合及末次随访的功能比较
影像学分析显示,所有患者肘关节骨折部位的前后位和侧位骨痂形成清楚可见。没有患者出现骨不连接的迹象。观察组患者骨折平均愈合时间短于对照组(P<0.05)。末次随访时观察组患者的DASH评分优于对照组(P<0.05);观察组的肌力评分高于对照组(P<0.05);两组患者的肘关节屈伸孤度差异无统计学意义(P>0.05);屈曲畸形度,观察组低于对照组(P<0.05),见表3。随访期间无一例患者出现肘关节不稳。术后头6个月运动范围均得到明显改善(见图 3)。
2.4 两组患者术后并发症发生情况
所有患者均无浅表或深部感染发生,无任何缝合伤口出现裂开。1例患者缝合部位出现浆液分泌物,应用抗生素治疗后逐步好转。未观察到桡或尺神经麻痹等任何神经功能的缺损。

表1 两组患者基本资料比较 (n=51)
表2 两组患者术后D ASH评分的比较 (n=51,±s)
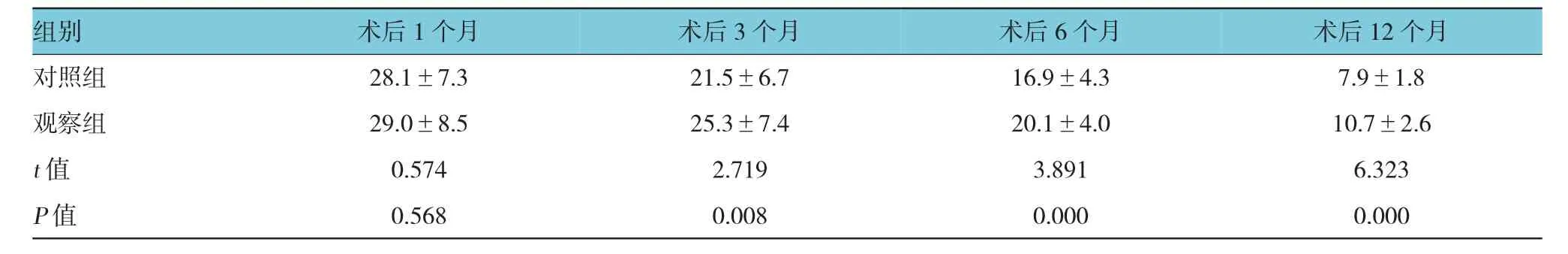
表2 两组患者术后D ASH评分的比较 (n=51,±s)
组别 术后1个月 术后3个月 术后6个月 术后12个月对照组 28.1±7.3 21.5±6.7 16.9±4.3 7.9±1.8观察组 29.0±8.5 25.3±7.4 20.1±4.0 10.7±2.6 t值 0.574 2.719 3.891 6.323 P值 0.568 0.008 0.000 0.000
表3 两组患者骨折愈合及末次随访的功能比较 (n=51,±s)

表3 两组患者骨折愈合及末次随访的功能比较 (n=51,±s)
组别屈曲畸形/(°)对照组 3.6±1.6 7.7±1.1 4.7±0.4 119±3.4 9.2±0.9观察组 4.8±1.7 10.2±2.3 4.3±0.6 120±3.6 9.8±1.2 t值 3.671 7.003 3.961 1.442 2.857 P值 0.000 0.000 0.000 0.152 0.005愈合时间/min DASH评分/分肌力评分/分屈伸弧度/(°)

图3 肘关节的活动范围
3 讨论
肱骨远端的入路方法很多,包括前侧入路(如Henry入路),外侧入路(如Kocher入路)和后侧入路。肘前侧入路并没有提供用于内固定的内侧和外侧柱的通道,因此很少用于成人肱骨远端骨折的内固定[5]。这种入路方法的缺点是太靠近神经血管以及骨折部位暴露不足。Kocher入路需要确定尺侧腕伸肌(ECU)与肘肌之间的距离[6]。这种入路方法对内侧柱的暴露不足。后侧入路最常用的有尺骨鹰嘴截骨、肱三头肌劈开(Campbell)、肱三头肌分离(TRAP,Van Gorder)、肱三头肌保留入路等。每种方法都有其特殊的适应证和禁忌证。外科医生的偏好是对入路方式选择的重要因素之一。本次研究采用切开复位内固定术对102例肱骨远端骨折患者进行处理。入路方法选择肱骨远端后侧入路,另外在肘关节的后侧面做了一个曲线切口。肱三头肌采用倒“V”形切口,距鹰嘴远端约1 cm。肱三头肌皮瓣由远端向近端。不对肘肌做任何处理,从而保留了肘关节的动态稳定性。肱三头肌保留入路会沿着肱三头肌制造一个窗口,从而保留鹰嘴上肱三头肌的附件,同时避免对鹰嘴进行截骨。肱三头肌分离入路,如TRAP入路和Van Gorder入路也是比较流行的入路方法。这些方法中所有的肱三头肌肘肌皮瓣都是通过从肱骨远端切开肱三头肌形成的[7]。其主要缺点是肱三头肌断裂和伸肌无力。Van Gorder入路,又称肱三头肌舌形入路,在肱三头肌肌腱连接处对肌腱进行分离。这种技术对肱三头肌的处理呈现“V”字形。这种方法与TRAP入路具有相同的风险和并发症。
CAMPBELL[8]还描述了另一种肱骨远端开放性骨折的入路方法,即从肱三头肌肌腱正中部进行切口。对尺骨鹰嘴尖进行部分切除可达到更好的可视化。这种方法的弊端是,可视化依然有限,肱三头肌与伸膝装置断裂等[9]。与其他后侧入路方法相比,尺骨鹰嘴截骨入路的主要优势是可提供肱骨远端关节面最好的可视化效果。而该种方法的缺点主要是截骨术相关的并发症,如骨折不愈合、愈合畸形、硬件滑动等[10]。尺骨鹰嘴截骨的内固定术可通过张力带钢丝、螺钉/张力带或加压钢板实现。有文献指出[11]鹰嘴张力带钢丝的使用与各种并发症的发生密切相关。
尺骨鹰嘴截骨入路较肱三头肌劈开入路可视化更高,但其可视化程度仍低于肱三头肌反射入路[12]。有文献[13]采用尺骨鹰嘴截骨入路或肱三头肌劈开入路的所有患者均出现了不同程度的肱三头肌强度缺失。改良后的肱三头肌舌形入路方法对肱骨远端提供了足够的暴露,可在避免尺骨鹰嘴截骨的情况下使骨折部位得到良好的复位和固定[14]。本研究中没有1例患者出现任何肘功能障碍或其他机械、神经功能缺损,所有患者的骨折部位都可得到良好的暴露。肱三头肌的内侧可对尺神经形成一层保护,减少对其血供的破坏,术终又可将尺神经滑动回原来的位置。这样的处理有利于术后恢复,且减少了术后关节不稳定的风险。
综上所述,针对肱骨远端关节内骨折,改良的经肱三头肌筋膜舌形皮瓣入路可使骨折部位得到很好的暴露,同时使患者具有更好的术后DASH评分,使肘关节的运动范围更接近正常值,且不会引起任何的肘关节伸展功能障碍。因此,与经典的经肱三头肌筋膜舌形皮瓣入路相比,改良的经肱三头肌筋膜舌形皮瓣入路具有更好的临床价值,值得进一步推广应用。
[1]ISELIN L D,METT T,BABST R,et al.The triceps reflecting approach(Bryan-Morrey)for distal humerus fracture osteosynthesis[J].BMC Musculoskelet Disord,2014,15:406.
[2]PANKAJ A,MALLINATH G,MALHOTRA R,et al.Surgical management of intercondylar fractures of the humerus using triceps reflecting anconeuspedicle(TRAP)approach[J].Indian J Orthop,2007,41(3):219-223.
[3]ROULEAU D M,MUTCH J,LAFLAMME G Y.Surgical treatment of displaced greater tuberosity fractures of the humerus[J].J Am Acad Orthop Surg,2016,24(1):46-56.
[4]KHAN K M,KUMAR S,MINHAS M S,et al.Functional outcome following olecranon osteotomy approach for fixation of T/Y fractures of distal humerus[J].J Pak Med Assoc,2015,65(11 Suppl 3):S25-27.
[5]SHEMESH S,LOEBENBERG M Y,KOSASHVILI Y,et al.Extended paratricipital approach for intra-articular fractures of the distal humerus[J].Orthopedics,2015,38(7):435-438.
[6]SUN H J,ZHANG Y,XIA C L,et al.Applied anatomical study of the modified anconeus flap approach[J].Surg Radiol Anat,2015,37(9):1049-1054.
[7]NOLAN B M,SWEET S J,FERKEL E,et al.The role of computed tomography in evaluating intra-articulardistalhumerus fractures[J].Am J Orthop,2015,44(9):E326-330.
[8]CAMPBELL W C.Incision for exposure of the elbow joint[J].The American Journal of Surgery,1932,15(1):65-67.
[9]AZBOY Í,BULUT M,ANCAR C,et al.The comparison of triceps-reflecting anconeus pedicle and olecranon osteotomy approaches in the treatment of intercondylarfractures ofthe humerus[J].Ulus Travma Acil Cerrahi Derg,2016,22(1):58-65.
[10]AMIR S,JANNIS S,DANIEL R.Distal humerus fractures:a review of current therapy concepts[J].Curr Rev Musculoskelet Med,2016,9(2):199-206.
[11]CHAN K W,DONNELLY K J.Does K-wire position in tension band wiring of olecranon fractures affect its complications and removal of metal rate[J].J Orthop,2014,12(2):111-117.
[12]DESLOGES W,FABER K J,KING G J,et al.Functional outcomes of distal humeral fractures managed nonoperatively in medically unwell and lower-demand elderly patients[J].J Shoulder Elbow Surg,2015,24(8):1187-1196.
[13]VIPREY M,CAILLET P,CANAT G,et al.Low Osteoporosis Treatment initiation rate in women after distal forearm or proximal humerus fracture:a healthcare database nested cohort study[J].PLoS One,2015,10(12):e0143842.
[14]KOUTALOS A,VARITIMIDIS S,DAILIANA Z,et al.Operative management of humeral nonunions.Factors that influence the outcome[J].Acta Orthop Belg,2015,81(3):501-510.
(张蕾 编辑)
Management of intra-articular fractures of distal humerus using modified triceps aponeurosis tongue approach
Xiao-ping Du,Zai-qian Zhang,Hao-sheng Chang,Li-jun Liu
(Department of Orthopedics,Traditional Chinese Medicine Hospital of Yulin City,Yulin,Shaanxi 718000,China)
ObjectiveTo evaluate the clinical effect of operative management of intra-articular fractures of distal humerus using modified triceps tongue flap approach.MethodsA total of 102 patients with intra-articular fractures of distal humerus in our hospital from June 2012 to April 2015 were selected as study objects,and randomly divided into experimental group and control group,each group had 51 cases.Modified triceps tongue flap approach was used in the experimental group while classical triceps tongue flap approach was used in the control group.The patients were followed up 1,3,6 and 12 months after surgery when standard anteroposterior and lateral(AP/Lat)radiographs were taken and the functional outcome was assessed using range of elbow motion,Disability of Arm,Shoulder and Hand(DASH)score andObjectiveMuscle Strength Testing(MRC Grade)of triceps muscle.The postoperative complications of the two groups were compared.ResultsThe mean duration of follow-up was(12.9±1.1)months,ranging from 12 to 14 months.There was no significant difference in age,gender,duration of follow-up or other basic information between the two groups(P>0.05).The DASH score of the experimental group was significant better than that of the control group 3,6 and 12 months after treatment(P<0.05).The mean healing duration of fracture in the experimental group was significant shorter than that in the control group(P<0.05).What's more,theDASH score,muscle strength and flexion deformity of the elbow at final follow-up were all significant better in the experimental group(P<0.05).The range of motion improved within six months after operation.There was no obvious complication in any patient.ConclusionsModified triceps tongue flap approach provides an excellent exposure as well as a good functional outcome as measured by DASH score and full range of elbow motion with return of almost complete power of the extensor apparatus in patients with intra-articular fractures of distal humerus.Compared with classical triceps tongue flap approach,modified triceps tongue flap approach has better clinical effect,and is worthy of spreading and applying.
distal humerus;intra-articular fracture;surgical approach;DASH score
R683.41
A
10.3969/j.issn.1005-8982.2017.13.018
1005-8982(2017)13-0086-05
2016-12-13

