枕骨大孔区肿瘤的MRI诊断及显微外科治疗
姚 军 孙新国 王建刚 宫 杰 田 东
1)成武县人民医院神经外科,山东 成武 274200 2)滨州市人民医院神经外科,山东 滨州 256502 3)齐鲁医院神经外科,山东 济南 250012
·论著 科研之窗·
枕骨大孔区肿瘤的MRI诊断及显微外科治疗
姚 军1)孙新国2)王建刚3)宫 杰3)田 东1)
1)成武县人民医院神经外科,山东 成武 274200 2)滨州市人民医院神经外科,山东 滨州 256502 3)齐鲁医院神经外科,山东 济南 250012
目的 探讨枕骨大孔区肿瘤的MRI诊断、类别和显微外科治疗方法。方法 回顾分析MRI诊断和显微手术治疗51例枕骨大孔区肿瘤,根据肿瘤的MRI及类别选择手术入路,经枕下后正中入路手术切除41例,经枕下远外侧入路手术切除10例。结果 肿瘤全切除37例(72.5%),次全切除13例,部分切除l例。临床症状改善者40例,保持原有症状者5例,症状较术前加重4例,术后死亡2例。术后随访到45例,随访期内复发3例。结论 枕骨大孔区肿瘤种类及表现差异性大,MRI检查可提供准确的定位和诊断;根据MRI成像特点选择恰当的手术入路和采用显微外科手术切除肿瘤可获得良好的临床效果。
枕骨大孔;肿瘤;MRI诊断;显微手术
枕骨大孔区肿瘤类别复杂且位置较深约占颅内肿瘤1%,约占脊髓肿瘤的5%,由于该区域的肿瘤与椎动脉、脊髓上动脉、后组脑神经、小脑、延髓颈髓等神经血管结构关系复杂,诊断及手术切除较困难,若处理不当可引起严重并发症,甚至危及生命[2-3]。回顾性分析2005-02-2016-03采用MRI诊断及显微神经外科手术治疗的51例枕骨大孔区肿瘤,疗效满意,报告并探讨其MRI诊断、分类、手术入路及治疗。
1 资料与方法
1.1 一般资料 回顾性分析通过MRI诊断及显微外科手术治疗的枕骨大孔区肿瘤51例,男31例,女20例;年龄2~71岁,平均41.6岁。病程7 d~10 a,平均4.1个月。术后病理类型:神经鞘瘤15例,脑(脊)膜瘤10例,血管母细胞瘤6例,毛细胞型星形细胞瘤7例,室管膜瘤6例,神经纤维瘤4例,非典型畸胎样/横纹肌样瘤1例,髓母细胞瘤1例,肠源性囊肿1例。1.2 临床表现 主要表现枕颈部疼痛、不适17例,头痛、头晕16例;肢体麻木或活动障碍21例;其他症状有视力下降、面瘫、位置觉低下、吞咽障碍、恶心呕吐、呛咳、眩晕、尿失禁等表现。
1.3 影像学检查 所有患者均行MRI平扫和增强扫描。 头颅线圈或脊柱线圈,常规矢状面、冠状面及横断面扫描,T2WI:TR 5 000 ms,TE 107 ms;层厚6 mm,层距1.0 mm;矩阵320×320,FOV 24×24/Z;增强扫描行矢状位、横断位、冠状位TSE T1WI扫描。51例患者中肿瘤位于后正中26例,后外侧15例,腹侧3例,腹外侧7例。位于硬膜内42例,硬膜内外沟通9例。伴梗阻性脑积水12例。
1.4 手术方法 所有患者均在全麻下进行,利用显微神经外科技术经枕下后正中入路手术切除41例,经枕下远外侧人路手术切除10例。其中7例患者行骨科内固定,髓内肿瘤切除时使用神经电生理监测。术后随访到45例,随访2~60个月,随访期内复发3例。
2 结果
2.1 术前MRI评估 术前MRI对肿瘤的定性诊断符合率为80.4%(41/51)枕骨大孔区神经鞘瘤、脑(脊)膜瘤(图1)、血管母细胞瘤(图2)、毛细胞型星形细胞瘤、室管膜瘤、神经纤维瘤、非典型畸胎样/横纹肌样瘤、髓母细胞瘤、肠源性囊肿术前定性诊断符合率分别为80%、100%、100%、42.9%、66.7%、100%、0%、100%、100%。对手术可切除性总的评估准确率为94.1%(48/51)。

图1 A:MRI T1WI呈等T1;B:MRI T2WI呈长T2;C:增强扫描示明显均匀强化;D:显微镜下示肿瘤位于右腹外侧,与C1神经根粘连紧密
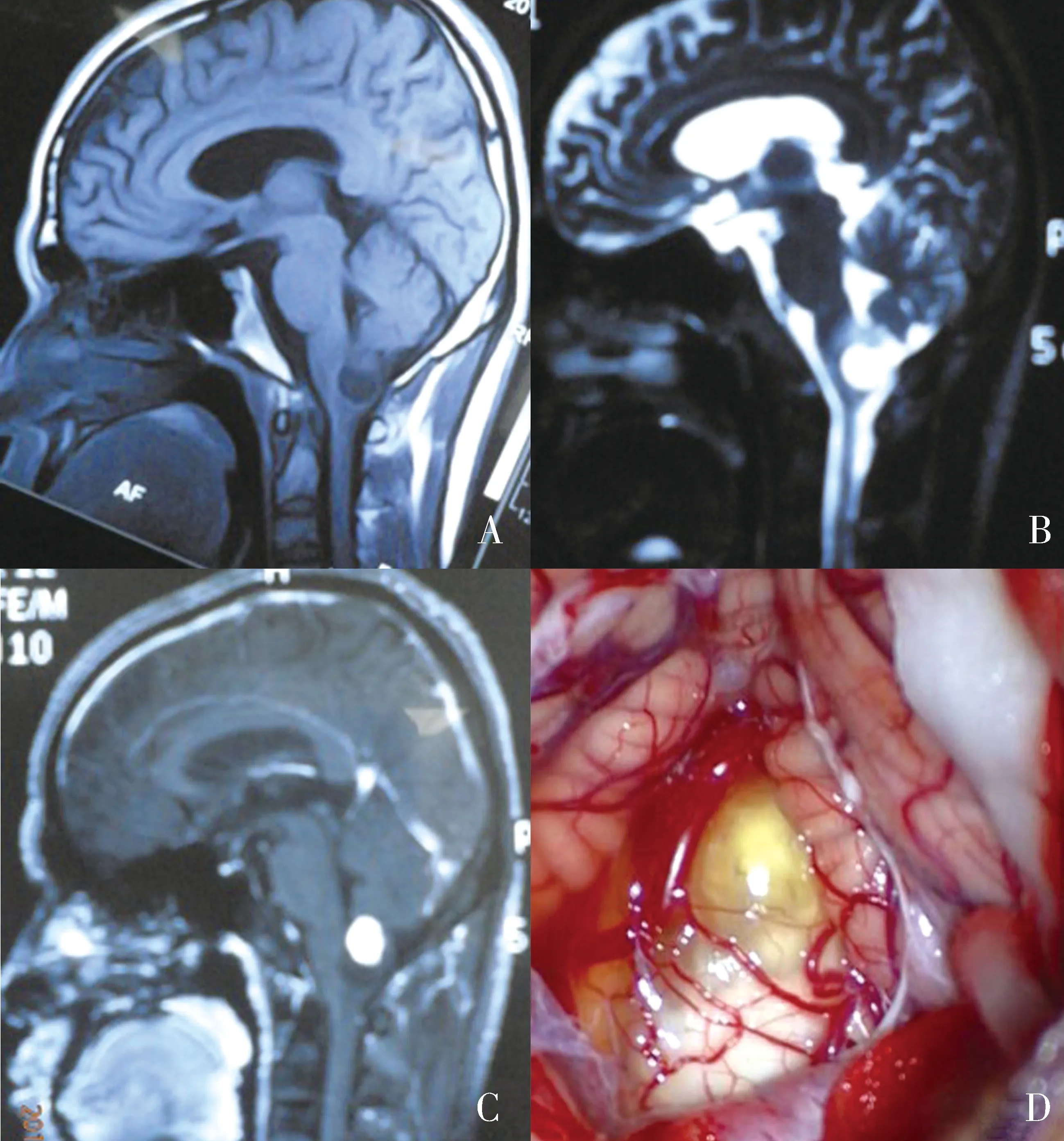
图2 A:MRI T1WI呈等及长T1;B:MRI T2WI呈长T2;C:增强扫描示结节明显均匀强化;D:显微镜下示肿瘤位于延髓背侧,与延髓粘连紧密
2.2 手术入路及全切率 本组经枕下后正中入路手术切除41例,经枕下远外侧入路手术切除10例;肿瘤全切除37例(72.5%),次全切除13例,部分切除1例。次全切13例包括神经鞘瘤4例,脑(脊)膜瘤3例,毛细胞型星形细胞瘤2例,室管膜瘤1例,血管母细胞瘤1例,髓母细胞瘤1例,肠源性囊肿1例。1例星形细胞瘤行部分切除。
2.3 手术效果 临床症状改善者40例,保持原有症状5例,4例症状较术前加重,2例围手术期内后死亡。随访期内复发3例为血管母细胞瘤1例,毛细胞型星形细胞瘤1例,室管膜瘤1例。
3 讨论
枕骨大孔是位于颅后窝枕骨底部正中央的开孔,指前起C2水平至桥延交界和下1/3斜坡,侧起C2椎板至颈静脉结节,后起C2棘突至枕骨鳞部的管状区域[1-2]。该区域的空间小,结构复杂,肿瘤多为良性肿瘤,本组中良性肿瘤占69.6%。
3.1 枕骨大孔区肿瘤的MRI诊断 枕骨大孔区肿瘤的MRI检查可清楚的显示肿瘤的位置、大小、质地及与周围脑组织和血管的毗邻关系。根据影像学特点判断肿瘤的性质。神经纤维肿瘤在TlWI上多表现等或稍低信号,T2WI 上多表现为等或高信号。液化、坏死、囊变时表现为长Tl、长T2,实质性肿瘤显著强化,囊实性肿瘤囊不强化。T2WI上信号的高低主要取决于肿瘤组织内氢质子数。增强扫描肿瘤常有:均匀强化、不均匀性强化及环行强化,其强化方式反映了肿瘤内有无囊变、液化及坏死等改变。本组资料中囊实性肿瘤11例,椎管内外沟通者6例,诊断为血管母细胞瘤2例,诊断为胶质瘤1例;枕骨大孔区的脑(脊)膜瘤多位于枕骨大孔前方,其次为侧方,少为后方,为单发,边界清,呈类圆形,肿瘤广基底与脑膜相连,T1WI 、T2WI 均呈等信号,增强后肿瘤明显强化,常有脑膜尾巴征[4]。本组资料中位于前方6例,侧方3例,后方2例;血管母细胞瘤中实质性肿瘤T1WI呈等或稍低信号,T2WI为高信号。囊实性肿瘤T1WI呈等或低信号,T2WI为高信号。增强后实质性肿瘤和囊性肿瘤的结节均明显强化。肿瘤内或其外周可见迂曲走行的血管流空影[5]。本组资料中囊性肿瘤5例,实行肿瘤1例,2例合并梗阻性脑积水;毛细胞型星形细胞瘤囊实性肿瘤囊内T1WI为低至等信号,T2WI为高信号。实性部分平扫T1WI为等或不均匀低信号,其内见斑点状更低信号液性区,T2WI为不均匀高信号,其内见斑点状更高信号液性区。增强扫描肿瘤实性部分多明显强化,呈蜂窝状。本组资料中囊实性肿瘤5例,1例伴脑积水,误诊为室管膜瘤2例,髓母细胞瘤1例,血管母细胞瘤1例;室管膜瘤形态多不规则,瘤周水肿明显,T1WI为低至等混合信号,T2WI为等或高信号,增强后肿瘤区明显强化,而囊变坏死区无强化。其中2例分别误诊为脑膜瘤和髓母细胞瘤;髓母细胞瘤多为圆形或卵圆形,边界清楚,T1WI为等或稍低信号,T2WI为高信号,由于肿瘤细胞排列致密,其特点为DWI上呈高信号。肿瘤可发生囊变但出血及钙化少见[6],本组患者为囊实性肿瘤伴脑积水,T1WI呈低信号,T2WI为高信号,DWI呈高信号。肠源性囊肿多为圆形、类圆形或椭圆形,边界清楚,脊髓局部受压变扁。在平扫T1WI上可呈高信号和(或)T2WI低信号[7];非典型畸胎样/横纹肌样瘤其信号或密度复杂,瘤周水肿重。增强扫描常呈曲带状环形强化[8],DWI显示肿瘤扩散受限呈高信号[9]。
3.2 枕骨大孔区肿瘤的入路选择及显微外科手术方式 枕骨大孔区肿瘤手术入路选择需要根据肿瘤的位置及肿瘤与脑干及周围神经血管的位置关系来确定,常用的手术入路包括枕下后正中入路、枕下远外侧入路、经口咽入路。正确的手术入路要能充分暴露肿瘤,避免术中损伤后组脑神经及血管,降低手术后并发症。(1)枕下后正中入路:此类入路能切除绝大多数的枕骨大孔区的肿瘤,临床上应用比较广泛,适合肿瘤位于枕骨大孔后正中及后外侧者,能直视肿瘤的背侧、侧方和重要的神经血管,利于肿瘤的全部切除。患者取侧卧位或俯卧位,切口上至自枕外隆凸下至上颈部棘突,打开枕骨大孔和咬除部分寰椎后弓后“Y”型剪开硬脊膜。在显微镜下分离枕大池蛛网膜后可清楚的分辨肿瘤组织及肿瘤周围的脑神经及血管。手术切除时要充分保护延颈髓和后组脑神经及所有细小血管、神经。瘤内分块或整体切除肿瘤,与延脊髓之间粘连紧密者禁忌强行切除。肿瘤位于髓内者应在神经电生理监测下沿肿瘤离脊髓表面最近处或后正中切开。最大程度切除肿瘤的同时要首先考虑患者的生存质量。本组资料中有41例经枕下后正中入路切除肿瘤,其中10例行次全切,1例行部分切除。(2)枕下远外侧入路:此入路直接对着胸锁乳突肌和椎动脉的后方,在枕骨、枕髁及寰枕关节的内侧。适合肿瘤位于枕骨大孔前方或前外侧者,此入路距离肿瘤近,能控制椎动脉近端、远端及其分支和避免对脑干和神经血管的过度牵拉。患者取侧卧或侧俯卧[10-11],采用C型或倒L型切口,显露枕下三角时注意保护水平走行的椎动脉及肌支、椎静脉丛。应充分利用枕下三角内的椎静脉丛来保护椎动脉,椎静脉丛的出血可电凝止血或棉片、明胶海绵及止血纱布压迫止血。枕骨髁的磨除:若枕骨大孔较大而枕髁较小、肿瘤侵蚀枕髁、并使脑干向内侧移位时,则不需要磨除枕髁。如若需要磨除,部分磨除枕髁可增加寰枕关节腹侧、腹外侧及对侧下斜坡的手术视野[12]。枕颈的稳定性主要在于枕髁、C1侧块及附着于上述两者前1/3处翼状韧带和寰椎横韧带的完整性,故枕髁全切除或C1侧块和关节面半数以上被磨除者需要行枕颈融合[13],且瓣状切开硬膜,缓慢释放脑脊液后,沿后组脑神经的间隙进行瘤内分块切除,瘤壁塌陷后再沿瘤周蛛网膜间隙进行分离,因肿瘤的长期压迫,瘤周和蛛网膜间粘连严重时不可强行分离,避免损伤后组脑神经[14]。术后根据腰穿测压的结果早期行腰大池脑脊液持续体外引流可,减轻血性脑脊液对后组脑神经的刺激及皮下积液的形成,减少术后并发症。本组资料中有10例选择了此入路,其中肠源性囊肿的部分囊壁与脊髓粘连紧密,未强行全切,1例脊膜瘤其部分肿瘤与副神经粘连紧密未强行全切并行寰枕融合内固定。
3.3 并发症的处理 椎动脉损伤后应立即用明胶海绵、棉片、止血纱布等局部压迫止血[15]。快速扩容补充血容量的同时将患者头部恢复到中立位,保证对侧椎动脉血流的通畅,防止造成椎基底动脉供血不足,从而导致脑缺血进而形成脑梗死。待患者血压稳定后视椎动脉血管损伤程度进行局部填塞、修补或结扎等处理。处理原则为控制局部出血的同时防止椎基底动脉急性缺血和脑血管的栓塞[16];后组脑神经损伤可致吞咽困难、误咽呛咳、声音嘶哑及呼吸困难等并发症,术后处理包括常规留置鼻胃管,经鼻胃管注入易消化吸收的营养物质,鼓励患者尽早少量多次进食,及时清除口鼻腔内的分泌物,鼓励患者咳出痰液,使用敏感抗生素,必要时早期行气管切开,可避免形成严重的肺部感染;脑脊液刀口漏可导致颅内及椎管内感染,术中应严密缝合硬膜和枕后肌肉及筋膜,若有硬膜缺损时可用人工硬膜进行修补。术后刀口处加压包扎和早期行腰大池置管脑脊液持续体外引流。
[1] 李世亭,周良辅,王成元,等.颈静脉孔区神经鞘瘤的显微外科治疗[J].中华神经外科杂志,2003,19(3):140-141.
[2] 王亮,张俊廷,吴震.枕大孔区肿瘤[J].中华神经外科杂志,2006,22(7):447-448.
[3] 郭尔安,王小平,张俊廷.枕大孔区肿瘤的显微外科治疗[J].中华神经外科杂志,2006,22(6):355-357.
[4] 尹绍雅,焦德让,唐一平,等.枕骨大孔区肿瘤临床分析[J].中国现代神经疾病杂志,2005,5(2):119-121.
[5] Rumboldt Z,Gnjidic' Z,Talan-Hranilovic' J,et al.Intras-ellar hemangioblastoma:characteristic prominent vessels on MR imaging[J].AJR Am J Roentgenol,2003, 180(5):1 480-1 481.
[6] 李军,杜龙庭,朱襄民,等.髓母细胞瘤17例MR诊断分析[J].中国误诊学杂志,2007,7(5):1 112-1 113.
[7] 魏新华,戴建平,高培毅,等.椎管内肠源性囊肿的MRI表现[J].中国医学影像技术,2006,22(3):395-397.
[8] Tanizaki Y,Oka H,Utsuki S,et al.Atypical teratoid/rhabdoid tumor arising from the spinal cord:case report and review of the literature[J].Clin Neuropathol,2006,25(2):81-85.
[9] 朱庆强,朱文荣,暴波,等.中枢神经系统非典型畸胎样/横纹肌样瘤二例[J].临床放射学杂志,2011,30(1):139-140.
[10] Lanzino G,Paolini S,Spetzler RF.Far-lateral approach to the craniocervical junction[J].Neurosurgery,2005,57(4):367-371.
[11] Spektor SE,Anderson GJ,MeMenoney SO,et a1.Qu-antitative description of the far-lateral transc,ondylar transtubereular approach to the foramen magnum and elivus[J].J Neurosurg,2000,92(5):824-831.
[12] Liu JK,Couldwell WT.Far-lateral transeondylar approach:surgical technique and its application in neurenteric cysts of the cervicomedullary junction.Report of two case8[J].Neurosurg Focus,2007,19(2):E9.
[13] 曹杰,师蔚.枕下远外侧人路的临床应用及其新进展[J].中华神经外科疾病研究杂志,2009,8(6):570-572.
[14] 施正生,陈新牟,毛发成,等.远外侧入路切除枕大孔腹外侧区肿瘤[J].中华神经医学杂志,2006,5(8):835-839.
[15] 李松凯,倪斌.颈椎手术中椎动脉损伤的处理及预防[J].中国脊柱脊髓杂志,2009,19(7):554-556.
[16] 潘杰,邹乐,谭军.医源性椎动脉损伤的研究进展[J].中国矫形外科杂志,2009,17(22):1 710-1 713.
(收稿2017-02-11)
责任编辑:关慧
MRI diagnosis and microsurgical therapy for foramen magnum tumor
Yao Jun*,Sun Xinguo,Wang Jiangang,Gong Jie,Tian Dong
*Department of Neurosurgery,the People's Hospital of ChengWu County,ChengWu 274200,China
Objective To explore MRI diagnosis,category and microsurgical therapy for magnum foramen tumor.Methods A retrospective analysis was performed in which 51 cases with magnum foramen tumor were diagnosed by MRI and
microsurgical therapy.The surgical approaches were decided based on tumor’s MRI features and category.Sub-occipital posterior midline approach was applied to 41 cases and far lateral sub-occipital approach was applied to 10 cases.Results 37 cases underwent total tumor removal (72.5%),13 cases underwent subtotal tumor removal and one case underwent partial removal.Improved symptoms occurred in 40 cases,the maintained original symptoms occurred in 5 cases,aggravated symptoms occurred in 4 cases and death occurred in one case.A total of 45 cases had integrated follow-up data,among whom 3 cases recurred.Conclusion The kinds and the manifestations of magnum foramen tumors are so different,and MRI examination can give correct location and diagnosis.According to the characteristics of MRI,the appropriate surgical approach and microsurgical resection can have a good clinical effect.
Foramen magnum;Tumor;MRI diagnosis;Microsurgery
10.3969/j.issn.1673-5110.2017.14.001
山东省医药卫生科技发展计划项目,项目编号:2015WS0470
姚军(1982-),硕士研究生,主治医师,神经外科副主任,专业方向:颅脑肿瘤,颅脑外伤
R651.1
A
1673-5110(2017)14-0001-04

