不同负压引流强度下宫颈癌妇女手术切口愈合状况对比
柴芝红,潘一红,蔡仙丽,孔 林
(台州市立医院 妇科,浙江 台州 318000)
健康科学临床研究
不同负压引流强度下宫颈癌妇女手术切口愈合状况对比
柴芝红,潘一红,蔡仙丽,孔 林
(台州市立医院 妇科,浙江 台州 318000)
目的 探究不同负压引流强度下宫颈癌妇女手术切口愈合状况。方法 80例宫颈癌手术患者随机分为无负压组(26例)、低负压组(27例)及高负压组(27例),比较各组甲级愈合率脂肪液化例数、血小板衍生因子(PDGF)、转化生长因子-β(TGF-β)。结果 低、高负压组甲级愈合率为均为88.88%,显著高于无负压组甲级愈合率(P<0.05);3组间切口脂肪液化并发症差异不显著(P>0.05)。术后第3天,低、高负压组较无负压组切口渗液引流量小,引流管留置的时间短,差异有统计学意义(P<0.05);术后第3天,各组患者的PDGF及TGF-β含量均显著高于术后第1天(P<0.05);术后第3天,高负压组患者的PDGF及TGF-β含量显著高于低负压组(P<0.05)。结论 相对于低压和无压,高负压引流强度下更有利于宫颈癌妇女手术切口的愈合。
不同负压引流强度;宫颈癌;妇女;切口愈合
宫颈癌是临床较为常见的妇科恶性肿瘤,近年来其发病有年轻化的趋势。早期宫颈癌常无明显症状和体征,随病变发展主要的临床表现有阴道流血、阴道排液等,随着癌灶累及范围出现不同,晚期可引起输尿管梗阻、肾盂积水及尿毒症,严重影响患者的生存质量[1]。目前治疗的主要方式为手术治疗,但患者术后的腹胀、高龄、恶病质使患者的切口并发症率逐渐升高。封闭式负压引流技术(vacuum sealing drainage,VSD)是近年来发展起来的一种创面治疗新技术,目前已被广泛应用严重软组织挫裂伤及外科切口裂开或感染等疾病中,治疗效果显著[2]。本文探究不同负压引流强度下宫颈癌妇女手术切口愈合状况,旨在为临床治疗宫颈癌患者提供依据和经验。
1 资料与方法
1.1 研究对象 选取2014年1月—2016年7月在我院接受治疗的并采用自然对合方法缝合腹壁切口的宫颈癌患者80例,均肾功能健全且无肝脏疾病;年龄31~74岁,平均48.45±10.51岁,体重指数≥25 kg/m2;排除有交流障碍、存在免疫缺陷性疾病患者。将患者按照随机数表法分为3组,包括无负压组(26例)、低负压组(27例)及高负压组(27例);所有患者知情同意。
1.2 方法 ①无负压组:实施常规关腹及留置皮下引流管;术后引流管接引流袋,固定于床旁低于切口水平;腹部压沙袋24 h,使用腹带加压包扎3 d。②低负压组及高负压组:实施常规关腹及留置皮下引流管;术后引流管接可调节负压治疗仪,采用外源负压持续工作模式,低负压组调整负压至-3.325 KPa;高负压组调整负压至-6.65 KPa;术毕弹性腹带加压包扎,术后引流液<5 mL且引流液清亮情况下一次性拔除引流管。
1.3 观察指标
1.3.1 甲级愈合率标准[3]患者切口愈合优良,无不良反应,表皮对合平整,瘢痕不明显。
1.3.2 脂肪液化判断标准[4]①手术切口不愈合,皮下组织分离,切口间大量渗出液内可见漂浮的脂肪滴;②属于非细菌性炎症;③渗出液连续3次培养无细菌生长,镜下可见大量脂肪颗粒。
1.3.3 检测 采用ELISA检测试剂盒检测患者引流液中血小板衍生因子(PDGF)、转化生长因子-β(TGF-β)含量,引流液的收集时间为术后的第1天和第3天。
1.4 统计学分析 应用统计学软件SPSS19.0处理数据。计量资料3组间采用F检验,2组间采用t检验;计数资料采用χ2检验;P<0.05为差异有统计学意义。
2 结 果
2.1 术后切口愈合及引流情况 低、高负压组甲级愈合率均为88.88%,无负压组甲级愈合率为73.08%,组间差异显著(χ2=8.315,P<0.05);无负压组脂肪液化2例(7.69%),低负压组、高负压组均脂肪液化1例(3.70%),各组切口脂肪液化差异无统计学意义(χ2=2.164,P>0.05)。术后第3天,低、高负压组较无负压组切口渗液引流量小,引流管留置的时间短,差异有统计学意义(P<0.05);见表1。
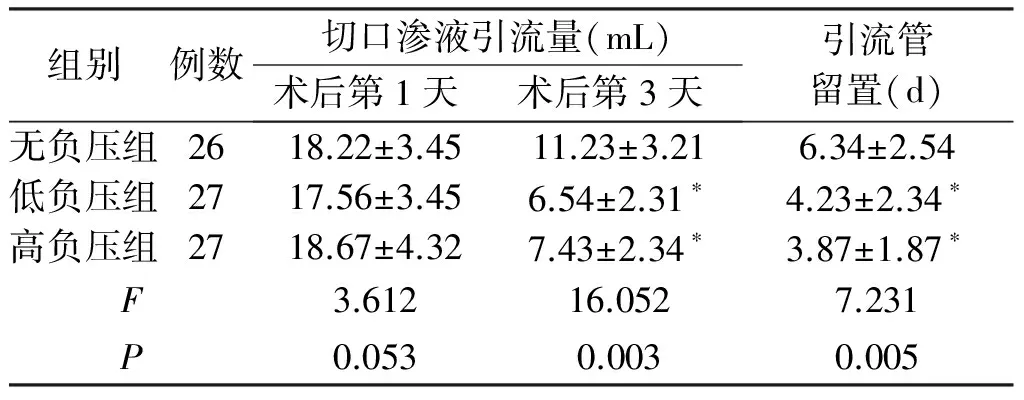
表1 各组患者术后切口渗液引流量及引流管留置
注:*与同期无负压组比较,P<0.05。
2.2 各组患者的PDGF及TGF-β含量比较 术后第3天,各组患者的PDGF及TGF-β含量均显著高于术后第1天(P<0.05);术后第3天,高负压组患者的PDGF及TGF-β含量显著高于低负压组(P<0.05)。见表2。

表2 各组患者术后切口中的PDGF及TGF-β含量比较(mg/L)
注:a与本组术后第3天比较,P<0.05;c与术后第3天低负压组比较,P<0.05。
3 讨 论
由于宫颈癌患者常伴有高龄、肥胖、低蛋白血症、恶病质、术后腹胀等导致切口愈合不良的高危因素宫颈癌,因此针对患者手术切口下,如何及时有效地防治腹壁切口裂开、感染、脂肪液化等并发症成为医学界逐渐重视的话题。封闭式负压引流技术(VSD)外科切口裂开或感染等疾病中的治疗效果显著,但同时存在的一系类的并发症,如引流负压过低,引流作用过小,导致引流管堵塞等[5-6];因此本次实验探究不同负压引流强度下宫颈癌妇女手术切口愈合状况,旨在为临宫颈癌患者寻找到及时有效的治疗方式。
在本次研究中,术后第3天低、高负压组较无负压组切口渗液引流量较小,引流管留置的时间较短;表明在临床治疗中,低、高压引流强度下可加快宫颈癌妇女手术切口愈合,效果显著[7-8]。原因可能是在高压状态下,间歇地或持续地在创面处产生低于大气压的压力,将引流区内的渗出物和坏死组织及时清除,有利于改善宫颈癌患者局部微循环,加快患者组织水钟的消退速度,刺激肉芽组织的生长,加快组织的修复程度。
伤口愈合是局部组织通过再生、修复、重建进行修补的一系列病理生理过程,这三个时期是可以相互重叠发生的,当出现伤口的时候人体的凝血块会止住出血,与此同时,血小板释放出几种生长因子,其中最主要的是PDGF和TGF-β,刺激邻近的结缔组织细胞生长[9-10]。术后第1天及术后第3天,低、高负压组患者中的PDGF及TGF-β含量高于无负压组,提示实施负压引流可促进创面局部PDGF和TGF-β含量的增高,进而促进创面纤维组织、肉芽组织增生,促进切口的愈合。原因可能是在持续的低压状态下,低、高负压具有促进各型创面愈合的机制涉及保持创面及创周组织的湿润环境、迅速清洁创面、消除局部水肿、促进细胞增生和肉芽组织生长等多个方面的综合作用[11]。术后第3天高负压组患者中的PDGF及TGF-β含量显著高于低负压组,表明高负压组患者比低负压组患者体内的PDGF及TGF-β含量更多,原因可能是高负压能够增加患者体内的PDGF及TGF-β含量,同时表明-6.65 Kpa更适用于临床治疗宫颈癌妇女手术切口,但具体的机制需进一步进行探讨。本次研究在取得相应成果的同时,存在些许不足,主要有以下两点:①本文的样本量过少,后续还需更大样本进行投入研究;②本次研究的术后引流管多在3d后拔除,因此监测的时间偏向创面愈合早期,此阶段两因子上升并未达到高峰,因此对于低、高负压对切口愈合后期影响需要进一步的实验探究。
综上所述,低、高负压引流强度下更有利于宫颈癌妇女手术切口的愈合,高负压效果更佳。
[1]徐昊,丁焱.宫颈癌患者生存质量状况及其影响因素研究[J].中华护理杂志,2011,46(7):688-690.
[2]龙烁,谭小芳,刘华,等.封闭式负压引流技术与冲洗引流技术治疗肝移植术后压疮效果的比较[J].广东医学,2015,36(21):3337-3339.
[3]李宇飞,田慧颖,王晓霞,等.初次根管治疗愈合率和影响因素分析[J].华西口腔医学杂志,2012,30(1):61-64.
[4]王志坚,李娟华,何艳红,等.自制简易负压引流装置在预防剖宫产腹部切口脂肪液化中的应用[J].广东医学,2013,34(10):1509-1512.
[5]朱玉花,王俊波,张全英,等.封闭式负压引流技术在手外伤感染创面修复治疗中的应用[J].中华医院感染学杂志,2013,23(9):2109-2111.
[6]吴彩玉,李艳容,王晓玲,等.自行研发封闭式负压引流装置在难愈性伤口的观察与护理[J].中国实用护理杂志,2011,27(2):165-166.
[7]王小雨.改良T管在宫颈癌根治术后引流中的应用[J].齐鲁护理杂志,2016,22(14):21.
[8]郑小华,何晓萍.膀胱造瘘在宫颈癌根治术后尿液引流中应用效果的系统评价[J].护理管理杂志,2016,16(5):336-338.
[9]杨帆,陈琳,刘铁梅,等.血小板输注无效患者血小板特异性糖蛋白抗体表达的实验研究[J].中国实验诊断学,2016,20(4):620-622.
[10]罗晓丁,李丹,张剑明,等.富血小板纤维蛋白促进组织愈合机制的探讨[J].中国口腔种植学杂志,2011,16(4):198-200.
[11]孙翠花,罗丹.负压封闭引流技术中负压值对治疗效果的影响研究[J].护理研究,2013,27(31):3532-3533.
The healing of incisions resulting from different negative pressure drainage in cervical cancer surgery: a comparative study
CHAI Zhi-hong, PAN Yi-hong, CAI Xian-li, KONG Lin
(DepartmentofGynecology,TaizhouHospitalofZhejiangProvince,Taizhou318000,China)
Objective To understand the healing of incisions resulting from different negative pressure drainage in cervical cancer surgery. Method 80 patients with cervical cancer were firstly divided into three groups: non negative pressure group (n=26), low pressure group (n=27) and high pressure group (n=27). The healing rates of the three groups in fat liquefaction cases, platelet derived growth factor (PDGF) and transforming growth factor beta (TGF-beta) were then compared. Findings The healing rate of both low and high pressure groups was 88.88%. The non negative pressure group’s healing rate was 73.08%. The healing rates of the low and high pressure groups were higher than that of non negative pressure group (P<0.05). No significant difference was found between the groups in complications rate (P>0.05). Three days after surgery, the content of PDGF and TGF-P in the three groups was significantly higher than that in the three groups as observed one day after surgery (P<0.05) The beta PDGF and TGF-beta level of the negative pressure group as observed three days after surgery was significantly higher than that of low pressure group (P<0.05). Conclusion Compared with low pressure or no pressure, high negative pressure drainage is more conducive to the healing of surgical incision resulting from cervical cancer surgery.
different negative pressure drainage; cervical cancer; women; wound healing
2016-08-10
柴芝红(1976-),女,浙江诸暨人,本科,副主任医师。
10.3969/j.issn.1674-6449.2017.03.009
R713.4
A
1674-6449(2017)03-0268-03

