脊髓损伤后神经源性膀胱患者的康复护理及施行价值研究
肖 静
(河南省中医院/河南中医药大学第二附属医院,河南 郑州 450003)
脊髓损伤后神经源性膀胱患者的康复护理及施行价值研究
肖 静
(河南省中医院/河南中医药大学第二附属医院,河南 郑州 450003)
目的 分析脊髓损伤后神经源性膀胱患者的康复护理及施行价值。方法 选取2016年3月~2017年1月我院收治的脊髓损伤后神经源性膀胱患者80例作为研究对象,根据随机数字表分组,分别40例。常规护理组施行常规护理干预,康复护理组在常规护理组基础上施行康复护理干预。比较两组脊髓损伤后神经源性膀胱治疗总有效率;尿路感染发生率、平衡膀胱发生率;干预前后患者细菌计数、残余尿量。结果 康复护理组脊髓损伤后神经源性膀胱治疗总有效率高于常规护理组,P<0.05;康复护理组尿路感染发生率、平衡膀胱发生率低于常规护理组,P<0.05;干预前两组细菌计数、残余尿量相近,P>0.05;干预后康复护理组细菌计数、残余尿量优于常规护理组,P<0.05。结论 脊髓损伤后神经源性膀胱患者的康复护理及施行价值高,可有效改善神经源性膀胱刺激症状,减少泌尿系统并发症的发生,减少残余尿量,值得推广应用。
脊髓损伤后神经源性膀胱患者;康复护理;施行价值
脊髓损伤后神经源性膀胱是由控制排尿功能中枢或周围神经损害所致膀胱和尿道功能障碍,可增加患者痛苦,还可引发泌尿系感染和肾功能降低,需及早进行治疗[1]。本研究探讨了脊髓损伤后神经源性膀胱患者的康复护理及施行价值,报告如下。
1 资料与方法
1.1 一般资料
选取2016年3月~2017年1月我院收治的脊髓损伤后神经源性膀胱患者80例作为研究对象,根据随机数字表分组,分别40例。康复护理组男23例,女17例;年龄21~67岁,平均(47.18±2.12)岁。常规护理组男24例,女16例;年龄21~68岁,平均(47.34±2.92)岁。两组一般资料差异无统计学意义。
1.2 方法
常规护理组施行常规护理干预,康复护理组在常规护理组基础上施行康复护理干预。(1)间歇导尿。用合适一次性无气囊无菌导尿管,确保引流管低于耻骨联合水平,尿液为滴流状态时将尿管缓慢拔出,彻底排空膀胱,根据残余尿量决定间歇导尿次数,若残余尿量大于200 mL每天导尿4次,150 mL~200 mL每天导尿3次,80~-100 mL则每天导尿1次,低于80 mL可暂停。(2)膀胱功能训练。给予生物反馈、盆底肌和行为训练等。行为训练是根据患者情况制定排尿计划,并提醒患者定时排尿,尽可能避免在计划时间外排尿。盆底肌训练过程嘱咐患者在不收缩臀部肌肉、下肢和腹部肌肉情况下自主进行盆底肌肉收缩,嘱咐患者吸气时收缩肛门周围肌肉,呼气放松,每次收缩5~10秒,每次重复20组,每天2次。生物反馈则用生物刺激反馈仪置于男性或未婚男性支撑或已婚女性阴道,参数为10~50 Hz,电流强度0~100 mA,波宽为200 US,每次半小时,每天1次,治疗20次。间歇7天后进行下个疗程。(3)心理康复。根据患者心理状态给予针对性减压疏导,充分尊重患者,安抚其不良情绪,使其提高遵医行为,树立战胜疾病信心[2]。
1.3 观察指标
比较两组脊髓损伤后神经源性膀胱治疗总有效率;尿路感染发生率、平衡膀胱发生率;干预前后患者细菌计数、残余尿量。
显效:症状完全消失,尿细菌计数正常,残余尿量降低90%以上;有效:症状改善,尿细菌计数有所降低,残余尿量降低50%以上;无效:症状、尿细菌计数、残余尿量均无改善。脊髓损伤后神经源性膀胱治疗总有效率为显效、有效百分率之和[3]。
1.4 统计学方法
采用SPSS 12.0软件统计数据,计量资料、计数资料分别作t检验、x2检验,结果以P<0.05说明差异显著。
2 结 果
2.1 两组脊髓损伤后神经源性膀胱治疗总有效率相比较康复护理组脊髓损伤后神经源性膀胱治疗总有效率高于常规护理组,P<0.05。如表1。
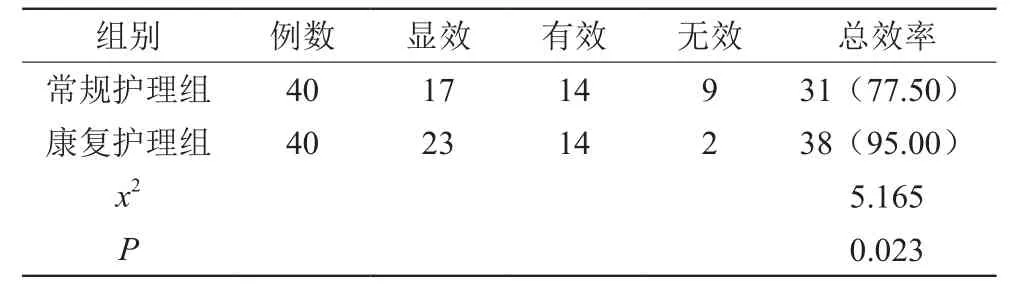
表1 两组脊髓损伤后神经源性膀胱治疗总有效率相比较 [n(%)]
2.2 干预前后细菌计数、残余尿量相比较
干预前两组细菌计数、残余尿量相近,P>0.05;干预后康复护理组细菌计数、残余尿量优于常规护理组,P<0.05。如表2。
表2 干预前后细菌计数、残余尿量相比较(±s)

表2 干预前后细菌计数、残余尿量相比较(±s)
注:和干预前比较,#P<0.05;和常规护理组比较,*P<0.05
组别 例数 时期 细菌计数(10万/ mL) 残余尿量( mL)康复护理组 40 干预前 98.34±10.25 550.54±20.56干预后 5.78±0.32#*136.21±0.51#*常规护理组 40 干预前 98.25±10.21 550.35±20.71干预后 22.29±0.69#213.92±0.25#
2.3 两组尿路感染发生率、平衡膀胱发生率相比较
康复护理组尿路感染发生率、平衡膀胱发生率低于常规护理组,P<0.05,见表3。

表3 两组尿路感染发生率、平衡膀胱发生率相比较 [n(%)]
3 讨 论
康复护理干预是脊髓损伤后神经源性膀胱治疗不可或缺的辅助方法,其可通过间歇导尿促进膀胱规律性充盈和排空接近生理状态,避免过度充盈的发生;促进残余尿量规律排出,减少生殖系统和泌尿系统感染;可间歇扩张膀胱,促进膀胱收缩功能的改善[4-5]。通过行为、生物反馈和盆底肌训练等,可有效排空膀胱,预防感染,保护肾脏,促进患者生活质量的改善;通过心理康复,可减轻患者心理负担,使其积极主动配合治疗和护理,促进膀胱功能最大限度恢复[6-7]。
本研究中,常规护理组施行常规护理干预,康复护理组在常规护理组基础上施行康复护理干预。结果显示,康复护理组脊髓损伤后神经源性膀胱治疗总有效率高于常规护理组,P<0.05;康复护理组尿路感染发生率、平衡膀胱发生率低于常规护理组,P<0.05;干预前两组细菌计数、残余尿量相近,P>0.05;干预后康复护理组细菌计数、残余尿量优于常规护理组,P<0.05。
综上所述,脊髓损伤后神经源性膀胱患者的康复护理及施行价值高,可有效改善神经源性膀胱刺激症状,减少泌尿系统并发症的发生,减少残余尿量,值得推广应用。
[1] 董杏娟.康复护理对脊髓损伤后神经源性膀胱患者功能恢复的影响[J].齐齐哈尔医学院学报,2012,33(20):2845-2847.
[2] 毛海燕.康复护理联合脐灸对脊髓损伤后神经源性膀胱患者功能恢复和生活质量的影响[J].中医药导报,2016,22(4):121-123.
[3] 李世平.护理干预对脊髓损伤神经源性膀胱功能的影响[J].中外医疗,2013,3(6):18-20.
[4] 王 英,唐相君,彭 湘,等.自家间歇性清洁导尿在脊髓损伤后神经源性膀胱中的应用[J].世界最新医学信息文摘(连续型电子期刊),2015,15(15):85-86.
[5] 杜小芳,王 芳,王延荣,等.脊髓损伤患者间歇性导尿预防泌尿系统感染的效果分析[J].中华医院感染学杂志,2016,26(5):1108-1110.
[6] 赵海红,曹 效,孙爱萍,等.肌电生物反馈训练治疗脊髓损伤后神经源性膀胱的疗效观察[J].中华物理医学与康复杂志,2014, 36(9):698-699.
[7] 常 英,梁 健,刘亚彬,等.腹针联合间歇性导尿对脊髓损伤后神经源性膀胱功能的影响[J].河北中医,2016,38(12):1858-1861,1879.
本文编辑:王雨辰
R473.6
B
ISSN.2095-8242.2017.32.6235.02

