全麻复合硬膜外麻醉对胃癌根治术患者术后应激反应及炎症反应水平的影响
张莲
(方城县人民医院 麻醉科 河南 南阳 473200)
全麻复合硬膜外麻醉对胃癌根治术患者术后应激反应及炎症反应水平的影响
张莲
(方城县人民医院 麻醉科 河南 南阳 473200)
目的 观察全麻复合硬膜外麻醉对胃癌根治术患者术后应激反应及炎症反应水平的影响。方法 选取2012年1月至2016年5月在方城县人民医院行胃癌根治术的患者55例,随机分为观察组和对照组。观察组34例,采用全麻复合硬膜外麻醉;对照组21例,采用全麻。观察对比两组应激反应及炎症反应变化情况,并进行统计学分析。结果 插管时和拔管时观察组HR、MAP低于对照组,差异有统计学意义(P<0.05);术后7 d观察组CAT、TAC、Ne、IL-6、TNF-α、SOD低于对照组,差异有统计学意义(P<0.05)。结论 全麻复合硬膜外麻醉应用于胃癌根治术患者能保持其血流动力学处于稳定状态,减轻术后机体的应激反应和炎症反应,值得临床推广应用。
硬膜外麻醉;胃癌根治术;全麻;炎症反应;应激反应
胃癌是一种常见的恶性肿瘤,其患病率居各类肿瘤的第2位[1-2]。手术切除是治疗胃癌的主要治疗方法之一,可清除肿瘤细胞,提高患者的生存率,改善预后。但由于手术创伤较大,患者不易耐受,常出现应激反应和炎症反应,因此选择合理有效的麻醉方法对减轻其应激反应和炎症反应至关重要[3]。本研究选取在方城县人民医院行胃癌根治术的患者55例,通过设置对照组,观察全麻复合硬膜外麻醉对胃癌根治术患者术后应激反应及炎症反应水平的影响。
1 资料和方法
1.1 一般资料 选取2012年1月至2016年5月在方城县人民医院行胃癌根治术的患者55例,随机分为观察组和对照组。观察组34例,其中男17例,女17例,年龄39~75岁,平均(59.36±6.28)岁;对照组21例,其中男10例,女11例,年龄38~75岁,平均(59.05±6.42)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。1.2 麻醉方法 两组患者均给予标准剂量的咪达唑仑(宜昌人福药业,国药准字H20067040)、依托咪酯(江苏恩华药业,国药准字H32022992)、舒芬太尼(宜昌人福药业,国药准字H20054171)静脉注射诱导麻醉,给予0.12 mg/kg苯磺顺阿曲库铵(上海恒瑞医药,国药准字H20060869)后行气管插管,给予机械通气,采用1%~0.8%的七氟烷(上海恒瑞医药,国药准字H20070172)吸入以维持深度麻醉。观察组:于全麻前行硬膜外麻醉,经T8~9间隙穿刺,以T4~12为麻醉平面,头端常规置管,给予10~15 ml 0.25%丁哌卡因(江苏九旭药业,国药准字H20023454)作为局部麻醉药物,待患者出现阶段性感觉阻滞后行全身麻醉及维持,术中每间隔1 h可追加8~12 ml 0.25%丁哌卡因以维持硬膜外麻醉。
1.3 观察指标 ①记录两组术中应激反应指标心率(HR)和平均动脉压(MAP)变化。②记录两组术前术后应激反应指标过氧化氢酶(CAT)、总抗氧化能力(TAC)、去甲肾上腺素(Ne)和炎症反应指标白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α)、超氧化物歧化酶(SOD)变化。

2 结果
2.1 两组患者血流动力学对比 麻醉诱导前两组患者的HR、MAP均处于正常水平,组间比较差异无统计学意义(P>0.05);插管时观察组HR、MAP低于对照组,差异有统计学意义(P<0.05);拔管时观察组HR、MAP低于对照组,差异有统计学意义(P<0.05)。见表1。
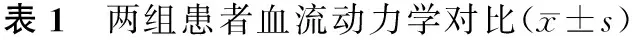
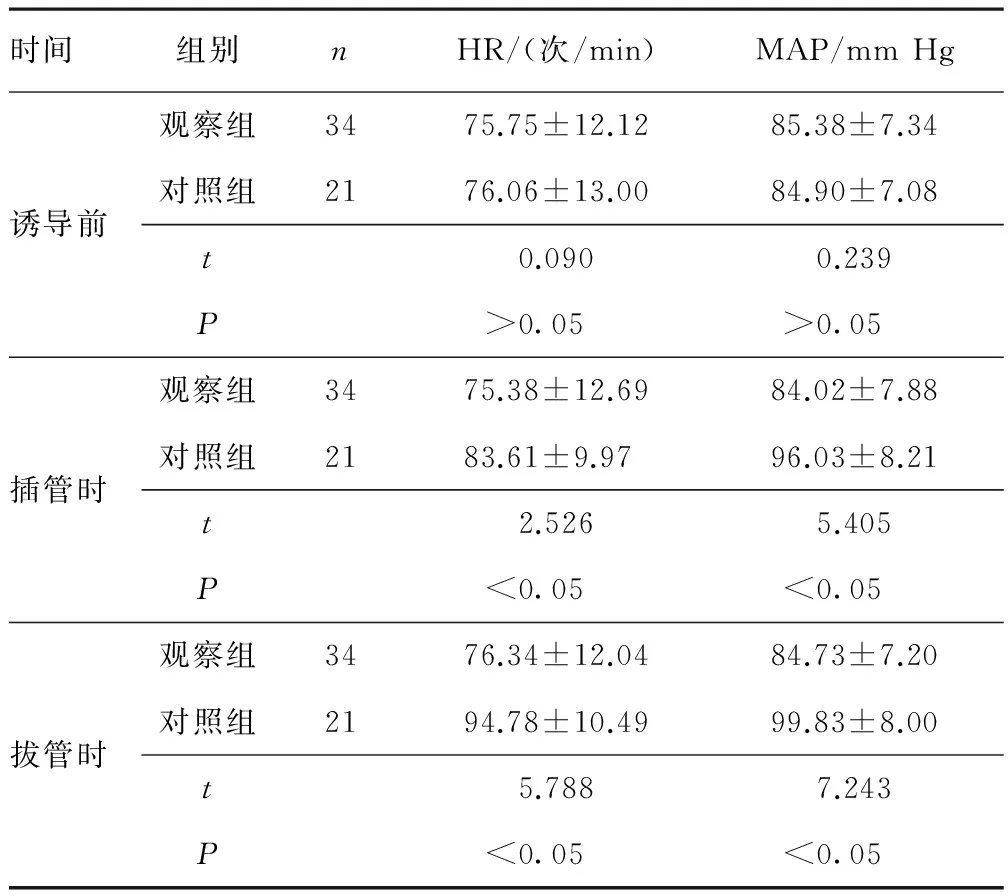
时间组别nHR/(次/min)MAP/mmHg诱导前观察组3475.75±12.1285.38±7.34对照组2176.06±13.0084.90±7.08t0.0900.239P>0.05>0.05插管时观察组3475.38±12.6984.02±7.88对照组2183.61±9.9796.03±8.21t2.5265.405P<0.05<0.05拔管时观察组3476.34±12.0484.73±7.20对照组2194.78±10.4999.83±8.00t5.7887.243P<0.05<0.05
2.2 两组患者应激反应及炎症反应对比 术前两组应激反应及炎症反应指标比较,差异无统计学意义(P>0.05);术后7 d观察组CAT、TAC、Ne、IL-6、TNF-α、SOD低于对照组,差异有统计学意义(P<0.05)。见表2。
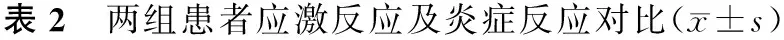
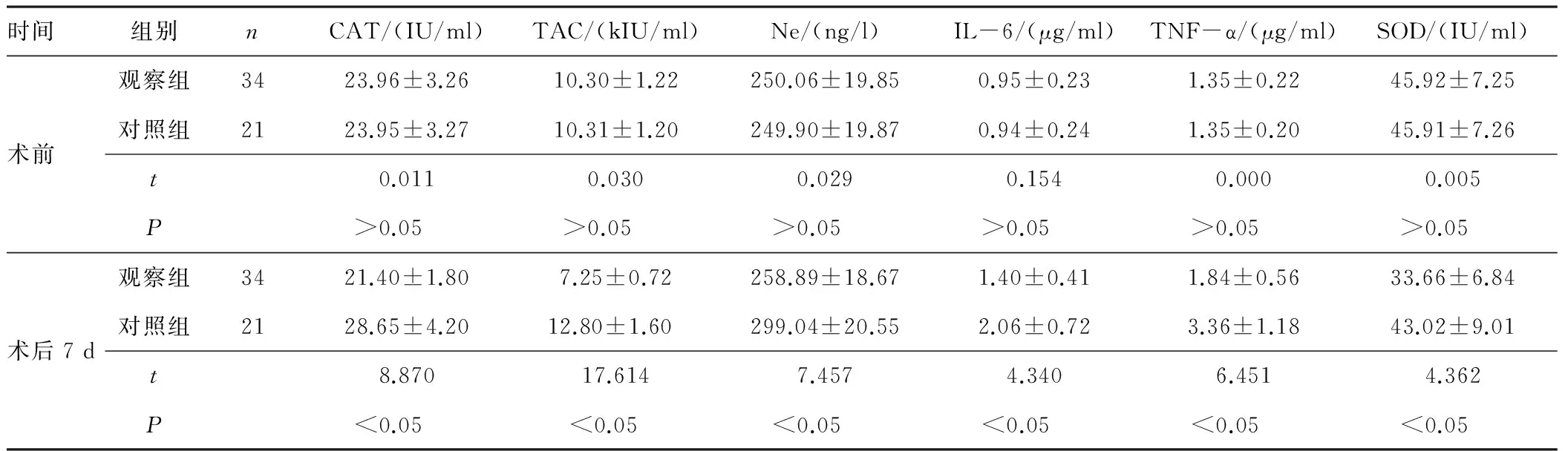
时间组别nCAT/(IU/ml)TAC/(kIU/ml)Ne/(ng/l)IL-6/(μg/ml)TNF-α/(μg/ml)SOD/(IU/ml)术前观察组3423.96±3.2610.30±1.22250.06±19.850.95±0.231.35±0.2245.92±7.25对照组2123.95±3.2710.31±1.20249.90±19.870.94±0.241.35±0.2045.91±7.26t0.0110.0300.0290.1540.0000.005P>0.05>0.05>0.05>0.05>0.05>0.05术后7d观察组3421.40±1.807.25±0.72258.89±18.671.40±0.411.84±0.5633.66±6.84对照组2128.65±4.2012.80±1.60299.04±20.552.06±0.723.36±1.1843.02±9.01t8.87017.6147.4574.3406.4514.362P<0.05<0.05<0.05<0.05<0.05<0.05
3 讨论
胃癌根治术是指将原发肿瘤、受浸润组织及转移淋巴结一同切除的手术方法,不仅需将胃组织部分或全部切除,亦需清扫远隔淋巴结和胃小弯侧淋巴结,手术操作时间长,过程复杂,麻醉及手术自身引发的应激和继发氧化损伤、炎症反应易对患者造成较大的影响[4]。
全身麻醉通过静脉注射麻醉药物,可使患者中枢神经系统受到暂时性抑制,表现为疼痛消失、反射抑制、神志丧失、肌肉松弛等,减轻了患者的痛苦,保证手术的顺利进行,但其不能阻断交感神经低级中枢的传导作用,无法从根本上抑制患者机体的应激和炎症反应[5-6]。硬膜外麻醉因脑脊液与硬脊膜外腔不相通而具有较高的安全性,常用于术后镇痛或下腹部手术[7]。对于手术时间长、操作范围大的手术,单纯依靠全身麻醉不利于减轻患者机体的应激和炎症反应[8]。本研究结果显示,插管时和拔管时观察组HR、MAP低于对照组,说明全麻复合硬膜外麻醉可有效保持患者血流动力学处于稳定状态。CAT、TAC、Ne是反映机体应激反应的指标,IL-6、TNF-α、SOD是反映机体炎症反应的指标,术后7 d观察组CAT、TAC、Ne、IL-6、TNF-α、SOD低于对照组,说明全麻复合硬膜外麻醉能有效减轻患者术后的应激反应和炎症反应。
综上所述,全麻复合硬膜外麻醉应用于胃癌根治术患者能保持其血流动力学处于稳定状态,减轻术后机体的应激反应和炎症反应,值得临床推广应用。
[1] 黄林君,李晓玲.全麻复合硬膜外麻醉对胃癌根治术患者应激及炎性反应的影响[J].当代医学,2013,24(13):38-40.
[2] 罗玉金,伍国芳,贺涛.全麻复合硬膜外麻醉对老年人上腹部手术后苏醒质量的影响[J].中国医学工程,2015,23(1):7-8,10.
[3] 薛晓申.全麻麻醉深度与老年结肠癌根治术患者应激水平的关系研究[J].现代中西医结合杂志,2015,24(17):1910-1913.
[4] 李继峰.麻醉方式对胃癌根治术后患者疼痛对比研究[J].中国医学工程,2015,23(10):16-17.
[5] 王红仙,张野,李云,等.右美托咪定对胃癌根治术中瑞芬太尼复合丙泊酚全麻药量及麻醉效果的影响[J].安徽医科大学学报,2014,49(1):88-91.
[6] 高翔,陈彪,吴丽娜.麻醉方式对胃癌根治术后疼痛程度的影响[J].中国医药导刊,2014,16(3):440-441.
[7] 薛志强.全麻复合硬膜外麻醉对胃癌根治术患者血浆内皮素、一氧化氮及血流动力学的影响[J].中国伤残医学,2014,22(9):113-114.
[8] 高峰,吴震.不同麻醉方式对胃癌根治术患者Th1/Th2平衡的影响[J].华中科技大学学报(医学版),2014,43(4):405-408.
R 614.2
10.3969/j.issn.1004-437X.2017.14.053
2016-12-08)

