绝经后2型糖尿病患者骨硬化蛋白、PINP、CTX与骨密度相关性研究
程力 常九州 周卫东*
1. 长沙市中医医院(长沙市第八医院)内分泌糖尿病科,湖南 长沙 410100 2. 浏阳市中医医院内分泌科,湖南 浏阳 410300
绝经后女性年龄越大、绝经年限越长发生骨质疏松症的几率也就越大。近年糖尿病发病率也逐年升高,目前我国成人糖尿病总数达到9240万[1]。骨密度(bone mineral density,BMD)反映骨量的多少,对骨折风险的预测具有重要意义[2]。双能X线吸收法测量骨密度是诊断骨质疏松症的主要技术手段,但是在骨量大量丢失之前要至少6个月才能观察到其变化。临床中即使骨密度正常的患者也有骨折的危险性,骨转换生化指标的变化远远早于骨密度的改变,可以实时提供骨形成和骨吸收动态改变。张萌萌等[3]发现BALP、TRACP、CTX-1、BGP在不同年龄段与骨密度有不同程度的相关性,说明了骨转换标志物可以监测骨代谢水平、评价骨折风险。骨硬化蛋白具有调节前成骨细胞增殖、分化与凋亡,抑制成骨细胞的分化与矿化,是反映骨形成的抑制性因子;并能通过促进破骨细胞的生成、激活破骨细胞功能发挥破骨作用。目前临床上关于骨硬化蛋白(sclerostin,SO)的研究也越来越多,但在绝经后2型糖尿病患者中关于SO与PINP、CTX的相关性研究还少见报道,本研究将在绝经后2型糖尿病患者中探究其关系。
1 研究对象与方法
1.1 研究对象
2型糖尿病参照1999年世界卫生组织(WHO)制定的标准。骨质疏松症参照2011年《原发性骨质疏松症诊治指南》[4]制定的标准。选取2015年5月至2016年2月在长沙市中医医院(长沙市第八医院)内分泌科住院的绝经后2型糖尿病患者357例。纳入标准:(1)年龄在50~75岁;(2)糖尿病诊断明确;(3)自愿受试,签署知情同意书者。排除标准:(1)再次住院者;(2)绝经年限<2年;(3)有影响骨代谢的慢性疾病;(4)严重暴力所致骨折、残废、丧失劳动能力者;(5)其他类型的糖尿病;(6)长期服用糖皮质激素或其他影响骨代谢药物;(7)处于糖尿病急性并发症期,按照纳入标准及排除标准进行筛选,符合条件的绝经后2型糖尿病患者125人。其中骨质疏松组60人,低骨量组44人,骨量正常组21人。
1.2 研究方法
1.2.1临床资料收集:收集患者姓名、年龄、绝经年龄、糖尿病病程、既往病史,测量身高、体重。
1.2.2临床指标检测:所有入组患者入组次日晨起空腹(过夜空腹8~14 h)抽取肘静脉血样10 ml,立即送检,测定血糖、HbA1C、血清25-(OH)D3(化学发光法,根据Holick MF在新英格兰杂志发表的维生素D缺乏判定标准[5]:<50 nmol/L为维生素D缺乏,50~75 nmol/L为维生素D不足,75~250 nmol/L为维生素D充足)、血清C肽;另留取5 ml静脉血样,分离血清,置于-38 ℃冰箱以备集中检测血清SO、PINP、CTX(双抗体夹心ELISA法,试剂盒由武汉华美生物工程有限公司生产CUSABIO品牌人SO、PINP、CTX试剂盒检测)。
1.2.3骨密度的测定:由一名专门的骨密度技师采用美国Hologic公司生产的Discovery Wi骨密度仪测定腰椎L1-4骨密度,取其平均值即为平均腰椎骨密度;测定左侧股骨颈骨密度。
1.3 数据的统计学处理

2 结果
2.1 各组间一般情况比较
本研究共纳入125例绝经后女性患者,各组之间年龄比较差异有统计学意义(P<0.05)。低骨量组明显高于骨量正常组(P=0.009),骨质疏松组明显高于骨量正常组(P=0.000),骨质疏松组明显高于低骨量组(P=0.011)。绝经年限在低骨量组中明显高于骨量正常组(P=0.002),骨质疏松组中明显高于骨量正常组(P=0.000),低骨量组与骨质疏松组差异无统计学意义(P>0.05)。各组之间糖尿病病程、体重指数(body mass index,BMI)比较差异无统计学意义(P>0.05),详见表1。
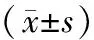
表1 各组间一般资料比较Table 1 Comparison of general information among the three groups
注:a:表示与骨量正常组比较,P<0.05;b:表示与低骨量组比较,P<0.05。
2.2 各组间骨密度比较
各组之间股骨颈骨密度比较差异有统计学意义(P<0.05)。低骨量组明显低于骨量正常组(P=0.000),骨质疏松组明显低于骨量正常组(P=0.000),低骨量组与骨质疏松组比较,差异有统计学意义(P=0.000)。
各组之间平均腰椎骨密度比较差异有统计学意义(P<0.05)。低骨量组明显低于骨量正常组(P=0.000),骨质疏松组明显低于骨量正常组(P=0.000),低骨量组与骨质疏松组比较,差异有统计学意义(P=0.000)。详见表2。
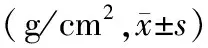
表2 各组间骨密度比较Table 2 Comparison of BMD among the
注:a:表示与骨量正常组比较,P<0.05;b:表示与低骨量组比较,P<0.05。
2.3 各组间生化指标的比较
25-(OH)D3在整个绝经后2型糖尿病患者人群中,有12例不足(9.6%),113例缺乏(90.4%),0例充足(0%)。
各组之间SO差异有统计学意义(P<0.05):低骨量组明显高于骨量正常组(P=0.045),骨质疏松组明显高于骨量正常组(P=0.000)及低骨量组(P=0.000)。
PINP在骨质疏松组中明显高于低骨量组(P=0.000)及骨量正常组(P=0.000),低骨量组与骨量正常组比较差异无统计学意义(P>0.05)。
CTX不满足正态性,采用Kruskal-wallisH检验,x2=19.819,P=0.000,差异有统计学意义。骨质疏松组高于骨量正常组与低骨量组,低骨量组高于骨量正常组。
各组之间C肽、25-(OH)D3、空腹血糖、HbA1c差异无统计学意义(P>0.05)。详见表3。
2.4 血清SO水平与各指标间的直线相关分析
血清SO水平与PINP、年龄、绝经年限、股骨颈BMD、平均腰椎BMD、BMI直线相关(P<0.05),与C肽、CTX、病程、空腹血糖、HbA1c、25-(OH)D3无相关性(P>0.05)。其中与PINP、年龄、绝经年限呈正相关(r=0.978、0.194、0.205),与股骨颈BMD、平均腰椎BMD、BMI呈负相关(r=-0.518、-0.349、-0.249)。详见表4。
2.5 血清SO水平与各指标的多元线性回归分析
进一步以SO为应变量,以PINP、年龄、绝经年限、股骨颈BMD、平均腰椎BMD、BMI为自变量进行多元线性回归分析,PINP、股骨颈BMD进入回归方程,回归方程:Y=43.207+7.015×PINP-11.245×股骨颈BMD。详见表5。
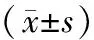
表3 各组间生化指标比较Table 3 Comparison of biochemical markers the three groups
注:a:表示与骨量正常组比较,P<0.05;b:表示与低骨量组比较,P<0.05。
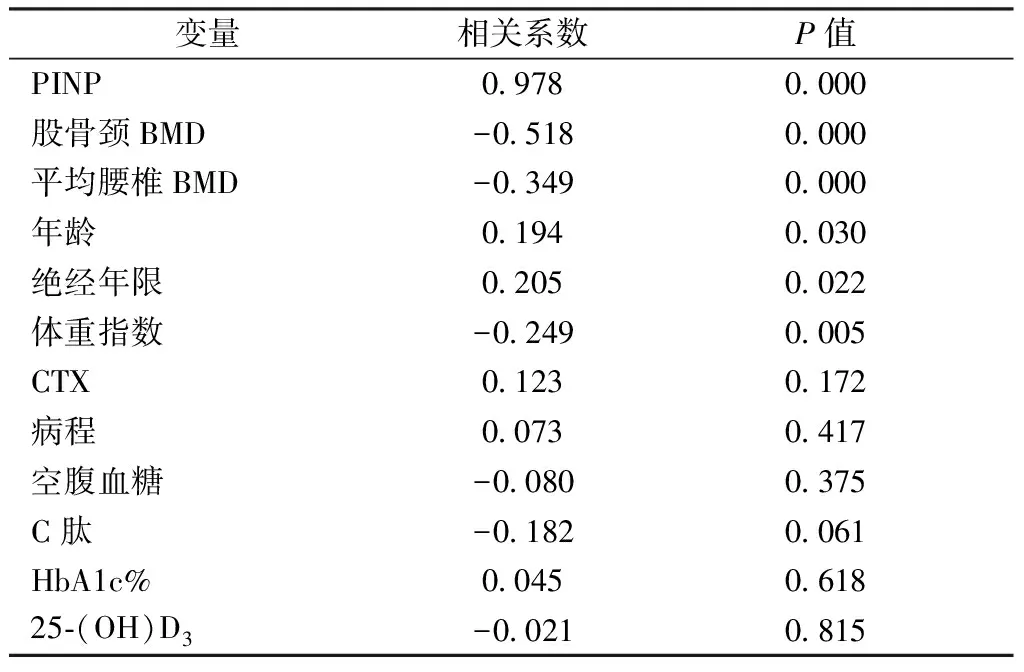
表4 SO与各指标的Pearson系数Table 4 Pearson coefficient of SO and each index
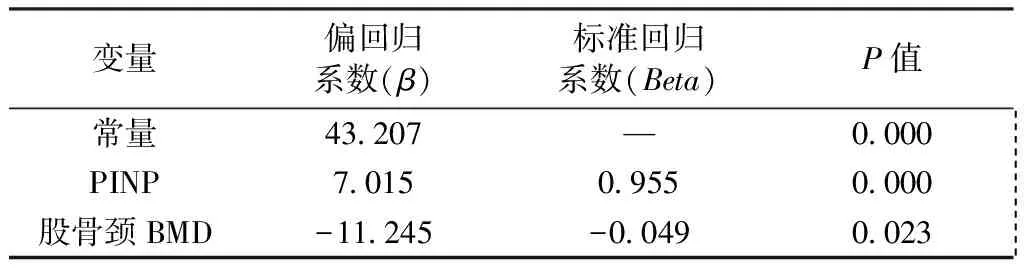
表5 SO与各指标的多元线性回归Table 5 Multiple linear regression for SO and each index
3 讨论
骨质疏松症是一个以骨强度下降、骨折风险性增加为特征的骨骼系统疾病。随着年龄的增加,骨量丢失增加,特别是绝经后女性患者雌激素水平的下降,导致骨转换加速,加速了骨量的流失。而糖尿病患者空腹血糖升高、胰岛素分泌减少造成骨代谢加速,进一步导致了骨量的流失,所以绝经后糖尿病患者更加容易发生骨质疏松。本研究显示与低骨量组、骨量正常组比较,绝经后2型糖尿病患者骨质疏松组年龄、绝经年限明显升高。研究表明高糖毒性能够影响骨代谢,不仅使骨形成的矿化小结形态不规则,导致骨矿钙质沉积异常,还能引起渗透性利尿使尿钙、尿磷排出增加,骨量减少[6-7]。孙雪芹[8]通过比较HbA1c与骨密度的关系发现,与血糖控制达标患者比较,血糖控制不达标患者骨密度下降更为显著。C肽水平能够反映人体内源性胰岛素水平,胰岛素缺乏致使对成骨细胞的刺激减弱,成骨细胞增殖分化减少及骨吸收增强,骨密度降低[9]。本研究却显示3组之间空腹血糖、C肽、HbA1c差异无统计学意义,与上述研究不一致,可能与本研究样本量较少,且为横断面研究有关。
PINP和CTX是目前国际上公认的敏感性相对较好的反映骨形成和骨吸收的指标。在绝经后2型糖尿病患者小样本(n=81)研究中发现[10],骨质疏松组和低骨量组较骨量正常组的血清25-(OH)D3、PINP水平降低,CTX水平升高。另有对650例绝经后女性大样本研究发现,骨质疏松组中PINP和CTX较非骨质疏松组高,25-(OH)D3差异无统计学意义[11]。本研究也发现PINP和CTX在骨质疏松组中较低骨量、骨量正常组显著升高,25-(OH)D3差异无统计学意义,与大样本的研究结果一致,考虑可能是绝经后糖尿病骨质疏松患者骨代谢活跃,骨形成和骨吸收加速,但是骨吸收大于骨形成,使骨量流失过多造成骨质疏松。25-(OH)D3在人体内具有调节钙磷的作用,与骨代谢关系密切。洪维等[12]对1389例健康人群研究发现,血清25-(OH)D3≤10 ng/mL时,骨形成标志物(BGP、PINP)发生明显变化,说明25-(OH)D3是影响骨代谢调节因子之一。本研究发现,25-(OH)D3在绝经后2型糖尿病不同骨量组间差异无统计学意义,这与本研究样本量较少有关。本研究中25-(OH)D3缺乏的患者有113人,占总人数的90.4%。国外研究表明[13]老年人维生素D缺乏患病率在40%~100%。彭岳文等[14]对岳阳市50岁以上人群研究发现25-(OH)D3缺乏者占总受试人群的69.2%,不足占24.5%,充足者占6.3%。张萌萌等[15]对在2067例长春健康女性研究发现25-(OH)D3缺乏发生率为70.54%。本研究显示,绝经后2型糖尿病患者中,25-(OH)D3缺乏的发生率高达90.4%,25-(OH)D3充足者为0%,25-(OH)D3缺乏的患病率远远高于正常人群,提示绝经后2型糖尿病患者维生素D缺乏更为普遍。体内维生素D不足常常能够引起全身性钙、磷代谢失常和骨骼改变,所以补充足够的维生素D不仅可以促进钙的吸收,还对骨骼健康、保持骨代谢平衡、维持肌力、降低骨折发生风险方面有益[4]。
SO是骨矿化的一个重要调节因子,研究认为SO作用于前成骨细胞促进前成骨细胞的增殖分化,对骨形成呈负性调控作用。SO还能通过促进破骨细胞的形成及激活破骨细胞功能发挥其破骨作用[16]。Xu[11]研究发现绝经后中国妇女骨质疏松组SO水平高于骨量正常组。Zhou[17]也发现绝经后2型糖尿病患者骨质疏松组较骨量正常组SO水平升高。本研究发现,在绝经后2型糖尿病患者血清SO水平在骨质疏松组高,低骨量组次之,骨量正常组最低,与上述研究一致。本研究单因素分析发现SO与PINP、年龄、绝经年限呈正相关,与股骨颈BMD、平均腰椎BMD、BMI呈负相关。进一步多元线性回归分析发现,SO与PINP呈显著正相关、与股骨颈BMD呈显著负相关。Mirza[18]也报道了SO与股骨颈和腰椎骨密度的负相关性。Xu[11]对绝经后中国妇女单因素分析发现,SO与PINP、CTX负相关(r=-0.091、-0.225)。但是对于不同的研究人群、不同的疾病研究发现,SO与骨代谢标志物的相关性也不相同。原发性甲旁亢患者研究中发现SO与PINP、CTX呈负相关,而在甲状腺功能减退患者中其关系也为负相关[19]。但本次研究发现SO与PINP高度正相关,其中原因可能与2型糖尿病有关。有研究认为SO在绝经后2型糖尿病骨质疏松组中较骨量正常组显著升高,表明SO可以作为一个增加绝经后2型糖尿病患者的骨代谢活动的标志物[17]。进一步揭示,SO在绝经后2型糖尿病患者骨转换过程中能够起一定的作用,一定程度上反映骨代谢的活动状态。
综上所述,绝经后2型糖尿病合并骨质疏松的患者,SO水平明显增高,与PINP呈显著性正相关,与股骨颈BMD呈显著性负相关;SO一定程度上能反映绝经后2型糖尿病患者骨代谢活动状态。25-(OH)D3在绝经后2型糖尿病患者中普遍缺乏。

