强直性脊柱炎合并髋关节累及患者骨质疏松症发病概况及相关因素分析
TanChing-Yuan 戴岷 谈裔 胡大伟
上海交通大学医学院附属仁济医院风湿科,上海 200001
强直性脊柱炎(ankylosing spondylitis,AS)是一种主要累及脊柱和骶髂关节为主的慢性全身性疾病,常见症状为腰骶部僵硬和疼痛,晚期可发生脊柱强直[1]。AS的基本病理改变是肌腱、韧带附着点炎,炎症过程中可引起局部骨侵蚀破坏,以及纤维化、钙化或新骨形成。骨质疏松症是炎症性关节炎的一个特征,但在AS患者并未引起大家重视。有报道显示,AS并发骨质疏松症的患病率为18.7%~62%,发病原因及发病机理尚不明确[2-3]。髋关节受累是AS患者预后不良的重要因素,也是AS致残的重要原因[4],为此笔者探讨AS合并髋关节累及的患者骨质疏松发病情况和可能的相关因素。
1 材料与方法
1.1 资料收集
收集2011年6月-2015年6月年来上海仁济医院风湿科就诊的合并有髋关节累及的AS患者82例,其中男性68例,女性14例,年龄17~56岁,并以80名年龄和性别相匹配的健康对照者(67名男性和13名女性)作为对照进行研究。所有患者AS诊断均符合修改后的AS纽约标准[5],并排除全身性疾病或相关的药物等引起的继发性骨质疏松。对每个AS患者,收集的资料包括年龄、身高、体重、发病年龄、病程、外周关节炎史、目前的治疗方法等。实验室检查包括血常规和生化检查、红细胞沉降率(erythrocyte sedimentation rate,ESR)和C反应蛋白(C-reactive protein,CRP)水平、HLA-B27等。所有患者常规进行胸腰椎X线片及骨盆正位片。
1.2 疾病活动性评估
体格检查并记录外周关节受累情况。强直性脊柱炎疾病活动指数(bath ankylosing spondylitis functional index,BASDAI)用于评估疾病的活动性[6]。该指数包含6个方面:疲劳、脊柱疼痛、外周关节疼痛和/或肿胀、晨僵持续时间和程度,并进行评分。总分数从0分到10分,分数越高表明疾病活动性越强。脊柱活动度用强直性脊柱炎的计量指数(bath ankylosing spondylitis metrology index,BASMI)评估。患者的功能状况用强直性脊柱炎功能指数(bath ankylosing spondylitis functional index,BASFI)评价,强直性脊柱炎的影像学指标测定采用BASRI-t评分进行分级。
1.3 骨密度(bone mineral density,BMD)测定
采用双能X线吸收仪进行骨密度测量(Hologic QDR 4500,Waltham,USA),分别测定腰椎1~4和股骨近端骨密度。骨量异常诊断标准:按照WHO双能X线的诊断标准,-2.5≤T≤-1.0时诊断为骨量减少;T<-2.5时,诊断为骨质疏松。腰椎和股骨颈只要有一个部位存在骨量减少或骨质疏松,就可诊断为骨量减少或骨质疏松。
1.4 统计学分析
2 结果
2.1 两组基本资料比较
AS患者和正常对照组的年龄、性别、身高、体重和体重指数差异无统计学意义,见表1。
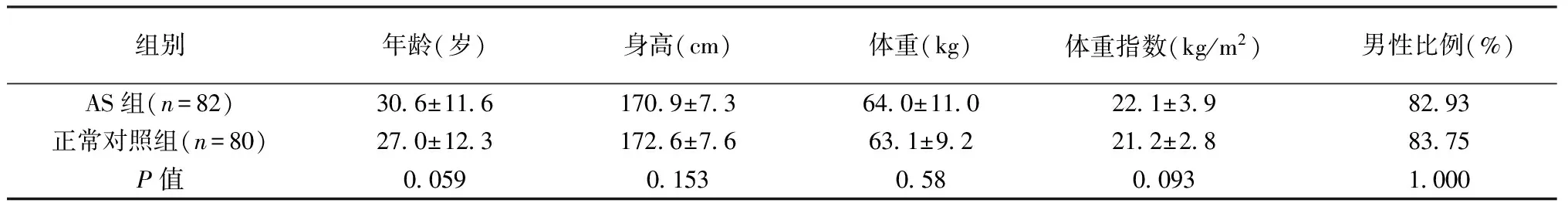
表1 AS组与正常对照组基本资料Table 1 Basic data in AS group and normal controls
2.2 AS患者的临床特征
AS患者82例(男性68例,女性14例),年龄17~56岁,平均30.6岁,身高(171±7.3) cm,体重(64.02±11.02) kg,体重指数(22.1±3.9) kg/m2,病程(3.4±4.7)年,HLA-B27阳性率为92.68%,血沉为48.4(6.0~120) mm/h,C反应蛋白为36.4(4.0~109) mg/dl。其中70例患者处于活动期,即BASDAI≥4,脊柱痛视觉模拟评分≥4,ESR升高。78例AS患者服用非甾体类消炎药或柳氮磺胺吡啶治疗,6例患者曾用TNF-α拮抗剂治疗。整个病程曾做骨密度检测的AS患者共4例,其中仅2例曾抗骨质疏松治疗(维生素D或双磷酸盐)。
2.3 骨量减少及骨质疏松发病情况
AS合并髋关节累及患者骨量减少或骨质疏松发生率(78.05%)明显高于健康对照组(32.5%);与正常对照组比较,AS合并髋关节累及的患者表现出更高的骨量减少(46.3% VS 27.5%)和骨质疏松(31.7% VS 5%)发生率。见表2。
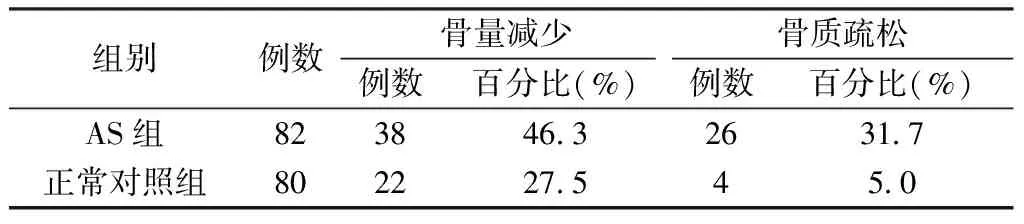
表2 AS患者及正常对照组骨量减少及骨质疏松发病率比较Table 2 Comparison of low BMD and osteoporosis rate between AS patients and normal controls
2.4 骨密度水平
与正常对照组比较,AS合并髋关节累及患者腰椎骨密度水平及股骨颈部位骨密度水平均明显降低,差异有显著统计学意义(P<0.001)。见表3。
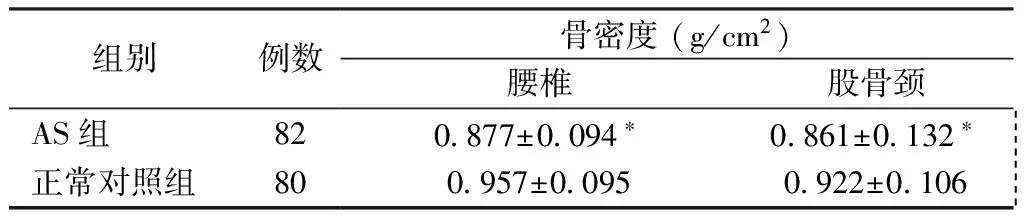
表3 AS患者及正常对照组骨密度水平的比较Table 3 Comparison of BMD levels between AS patients and normal controls
注:*与正常对照组相比,P<0.001。
2.5 相关性分析
相关性分析显示,只有ESR与腰椎骨密度显著正相关(r=0.086,P=0.008),而年龄、身高、体重、病程、CRP、BMI、BASDAI、BASFI、BASMI等与腰椎骨密度无明显相关性。股骨颈部位骨密度与身高(r=0.121,P=0.001)、体重(r=0.222,P<0.001)、CRP水平(r=0.079,P=0.011)及BASDAI(r=0.303,P=0.021)呈显著或极显著的相关性,而与年龄、病程、BMI、BASFI、BASMI及BASRI-t评分等无明显相关性。
3 讨论
AS是一种与HLA-B27相关的炎症性脊柱关节病,大多40岁前发病,男性多见,主要以中轴关节慢性炎症为主,也可累及周围关节及关节周围组织[1,5]。近半数AS患者以下肢大关节如髋、膝、踝炎症为首发症状,特别是反复髋关节受累的患者,往往导致严重致残,患者行走、下蹲和坐位困难,部分或完全丧失生活自理能力,预后差[4,7]。笔者对AS患者常规进行骨密度检测,并建立相应的数据库。本文作为相关研究的一部分,选择伴有髋关节受累的AS患者为对象,探讨其骨质疏松发病情况及可能相关因素。
近来研究表明,骨质疏松是AS的一个常见并发症,甚至在疾病的早期即可能出现,如不予重视,晚期可能出现骨折、关节畸形等严重并发症,甚至危及生命[2,8]。Vinder等[9]研究显示,AS患者腰椎或股骨颈部的骨密度低于健康对照且与疾病活动性和病程无关。但也有报道显示,AS患者股骨颈部的骨密度降低,但腰椎骨密度不低于健康对照[10]。本研究表明,AS合并髋关节受累的患者骨代谢异常发生率高,其中腰椎或股骨颈部骨量减少达46.3%,骨质疏松达31.7%,发生率明显高于正常健康对照。AS合并髋关节受累的患者腰椎和股骨颈部骨密度水平均明显低于健康对照组,且差异有统计学意义。尤其值得注意的是,这些AS患者中仅有4例既往曾做过骨密度的测定,这4例患者中有2例因骨质疏松服用钙剂、维生素D及二磷酸盐进行抗骨质疏松治疗,提示AS患者骨密度检测率及抗骨质疏松治疗率极低,AS并发骨质疏松远未受到医务人员的重视,未将骨密度检测作为AS患者常规检测指标进行评估。
骨质疏松症可发生于不同性别和年龄,但多见于绝经后妇女和老年男性。AS患者大多发病于40岁以前,年轻男性多见。AS骨密度降低的原因未明,可能与炎症、遗传因素、骨代谢异常、维生素D缺乏等有关[8,11-12]。以往研究表明,AS患者骨密度降低与疾病活动性的关系尚不明确。有报道显示AS患者骨量降低与ESR、CRP及疾病活动度无关[13],但也有资料显示,AS患者腰椎骨密度与ESR、CRP负相关,股骨颈骨密度与ESR、CRP不相关;BASRI积分与AS骨密度降低有关[9]。笔者对AS合并髋关节累及的患者骨质疏松可能的相关因素进行了分析,显示ESR与腰椎骨密度显著相关,而股骨颈骨密度与身高、体重、CRP水平及BASDAI有显著或极显著的相关性,提示炎症指标ESR及CRP水平升高、高疾病活动度亦是AS患者骨丢失的危险因素。
严重骨质疏松症患者容易发生脊椎变形及椎体压缩性骨折[2,14]。有研究显示,脊柱亦是AS患者容易发生骨折的一个关键部位。不同的研究报道AS患者椎体骨折发生率也不相同[15]。此外,骨赘形成是AS患者椎体受影响的重要特征,尤其是病情晚期患者,大多有椎体骨赘形成,脊柱活动受限。一些研究显示,腰椎骨赘形成对腰椎骨密度的检测有一定的影响,也有报道显示腰椎骨密度值与脊椎压缩性骨折之间没有关联[16]。本研究结果显示,AS组腰椎骨密度值明显低于对照组,这可能与所选患者处于AS病程早期或者腰椎骨赘形成尚未发生有一定关系。此外,在本研究中仅发现一例患者出现腰椎压缩性骨折。笔者将对这些AS患者进行长期随访,已经发生骨质疏松的患者积极给予抗骨质疏松治疗,并定期检测骨密度,监测其骨质疏松及椎体压缩性骨折的情况。
总之,AS合并髋关节受累的患者腰椎和股骨颈部位骨密度较正常人明显降低,高疾病活动度、炎症指标ESR及CRP水平升高是AS合并髋关节受累患者骨丢失的危险因素。对有髋关节受累的AS患者,临床上一方面要积极治疗,控制病情活动,同时要定期检测骨密度,及时给予抗骨质疏松治疗。

