家庭医生在防治骨质疏松症中的作用
吴萍 李文华 陈文斌 臧姬 沙一飞 韩苗红 储珏
上海市静安区北站街道社区卫生服务中心,上海 200071
家庭医生制服务是以全科医生为主体、以社区为范围、以家庭为单位、以全面健康管理为目标,通过契约服务的形式,为家庭及其每个成员提供连续、安全、有效、适宜的综合医疗卫生服务和健康管理的服务模式。居民通过与家庭医生签约获得家庭医生服务。家庭医生的服务对象为签约对象个体,也包括其家庭成员。目前上海的家庭医生制服务处于试点阶段,社区卫生服务中心作为管理机构对家庭医生制服务试点工作进行管理。
骨质疏松症目前已成为严重危害中老年人的慢性病, 其最大的危害是引起骨折, 是严重威胁着人类健康的世界性公共卫生问题,也是社区慢性病防治中的重点。世界卫生组织警告:骨质疏松症已紧随心血管疾病之后成为第二个威胁人类健康的主要疾病。因其病程初期无明显症状,目前还未引起人们的足够重视,而患了骨质疏松症后人们普遍不知所措,对骨质疏松症认知度普遍较低。然而,在防治骨质疏松症方面,人们对骨质疏松症的认识及早发现、早治疗是取胜的关键[1]。
本研究利用家庭医生制服务对社区骨质疏松症患者进行干预,形成社区中骨质疏松症患者由家庭医生团队建档干预、引导患者自我管理的家庭医生制服务。研究评估家庭医生制服务对社区骨质疏松症干预的效果,以期降低骨质疏松症的发病率和并发症,减少居民的经济负担和精神负担,提高生命质量,进一步深化家庭医生制服务内涵,提高家庭医生服务质量,满足社区卫生服务需要。
1 资料与方法
1.1 一般资料
1.1.1样本量:设α水平为5%、1-β为90%,根据相关文献的研究结果,按照公式:n=Z2S2/d2,由估算样本量的NCSS-PASS 11软件算得n=45,考虑10%的失访率,将样本量定为对照组、干预组各50例,共100例。
1.1.2抽样及分组方法:本研究通过国际骨质疏松基金会(IFO)提供的“骨质疏松症风险一分钟测试题”(10道问题中只要有1道回答“是”即为阳性)在上海市静安区北站社区居民中筛选,阳性样本转诊至上级医院,其中确诊为原发性骨质疏松症的患者中,采用便利抽样法随机选取100例作为研究对象,并根据选取的先后顺序编号,按照随机数字表法分配至对照组或干预组。干预组纳入家庭医生制服务,对照组不纳入家庭医生制服务。
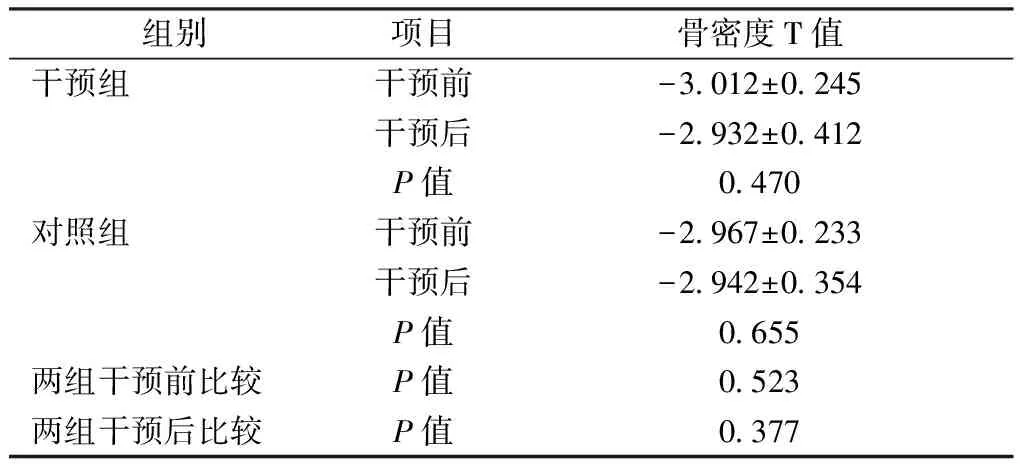
1.1.3研究对象的纳入及排除标准:研究对象纳入标准:1)符合原发性骨质疏松症的诊断标准,且排除其他疾病(如糖尿病、甲状腺疾病、慢性肾病、结缔组织病等)或药物(如糖皮质激素、免疫抑制剂、肝素、抗惊厥病、抗癌药等)导致的继发性骨质疏松症。参照原发性骨质疏松症诊治指南诊断标准(2011年):T 值≥-1.0为正常,-2.5 排除标准:1)有智力和认知方面的障碍。2)具有骨骼方面的器质性病变者。 采用便利抽样法随机选取100例患者,按照随机数字表分为干预组和对照组各50人。在干预过程中干预组有4人因动迁失访。对照组,有1人因动迁失访,1人因个人原因中途拒访。 两组研究对象性别、年龄、文化程度、月收入等均无显著差异(P>0.05)见表1。 表1 两组基线资料比较Table 1 Comparison of baseline data between the two groups 1.2.1健康教育:家庭医生及其团队在1年内对干预组患者进行每周电话、门诊或上门随访,每月组织健康讲座一次,并组织患者成立自我管理小组,通过各种健康教育方式让患者了解骨质疏松症的发病机理及主要防治方法。 1.2.2饮食和生活习惯干预:家庭医生及其团队需要做到:(1)督促患者及时补充营养元素,如足量的钙、维生素C、维生素K、维生素D以及蛋白质,提高骨组织内的钙元素,促使骨组织健康生长。根据我国营养学者的主张,鼓励患者每日钙摄入量800~1 000 mg,绝经后妇女1000~1500mg[3]。维生素D摄入量400~800 U/d[4];(2)鼓励患者增加日晒时间,增加日晒能增加活性维生素D的合成,对治疗骨质疏松也有一定的帮助[4];(3)督促患者戒除吸烟、酗酒、大量饮咖啡等习惯。(4)鼓励患者适宜运动,如快走、打太极拳等,运动强度及持续时间实施个体化,以患者在运动中主观感觉稍感费力,微出汗,不感心悸、气短即可,一般每次持续30分钟左右,每周三次及以上[3]。 家庭医生制服务干预前后通过问卷调查方式了解全部患者生活方式情况及对骨质疏松症知晓情况,干预前后全部患者均用双能X线吸收仪(Dual-energy X-ray Absoptiometry,DXA)检测骨密度。所用机型为GE Lunar Prodigy,全部患者均使用同一家医院的同一台机器,同人检测。 数据采用SPSS17.0录入。干预组和对照组计量资料采用两独立样本检验比较差异,计数资料采用卡方检验。自身前后对照资料采用配对t检验和配对秩和检验。 结果表明,1年后,干预组相较于对照组坚持喝牛奶、户外晒太阳、锻炼的人数增多了,而酗酒、大量饮咖啡的人数减少了,骨质疏松症知晓人数增加了,差异有统计学意义。如表2(P<0.05)。 表2 干预后日常生活习惯改变及骨质疏松症知晓情况Table 2 Changes in daily living habits and awareness of osteoporosis after intervention 对照组及干预组患者1年前后的骨密度T值检测情况见表3(用同一家医院的DXA测定,并同人检测)。干预组患者干预1年后骨密度T值高于干预前骨密度T值,但差异无统计学意义(P>0.05)。 1年前对照组患者的骨密度T值与干预组的数值类似,差异无统计学意义(P>0.05)。1年后,对照组的骨密度T值与干预组的数值大小同样类似,差异无统计学意义(P>0.05)。这可能与样本量偏小,观察时间偏短有关。 表3 干预前后两组患者骨密度T值比较Table 3 Changes in bone mineral density T-scores in the two groups before and after intervention 随着社会的人口老龄化、疾病谱及死亡谱的变化,慢性非传染性疾病和退行性疾病患病率呈快速上升态势。全世界约有2亿人患骨质疏松症,中国约有9 000万名骨质疏松症患者,每年治疗经费达150亿元人民币[1]。我国政府已将骨质疏松症列为三大重点攻关的老年性疾病之一。 骨质疏松症被医疗界称为“无声杀手”,是因为骨质疏松症患者早期无症状,无法感觉到骨质的慢性流失,很多中老年人都认为随着年龄的增长,腰酸背痛、弯腰驼背、身高变矮是自然规律,是不可避免的。因其病程初期无明显症状,目前还未引起人们的足够重视,而患了骨质疏松症后人们普遍不知所措,对骨质疏松症的认知程度普遍较低,在防治骨质疏松症的问题上,人们对骨质疏松症的认识及早发现、早治疗是取胜的关键。 目前认为,老年骨质疏松症发生是多因素的共同作用的结果,如遗传、环境、饮食、运动、酗酒、大量饮咖啡、绝经年龄均可能参与骨质疏松症的发生、发展[7],目前尚无有效的方法使骨量严重丢失的骨质疏松症恢复正常。所以提高中老年人患者对骨质疏松症的认识和重视程度尤为重要。 家庭医生制度是国际上通行的一种基本卫生制度,上海市家庭医生制度的构建起步于2010年底,借鉴国际上通行做法,根据国家关于建立全科医生制度的要求,立足上海实际,上海的家庭医生制度包含以下主要内容与特征:一是家庭医生与居民建立签约服务关系,负责对一定数量的签约居民及其家庭提供防治结合的基本医疗卫生服务,开展有针对性的健康管理服务[8,9];二是以家庭医生为核心,实施团队服务形式,并以社区卫生服务中心为平台,充分利用各类资源,提供技术支撑与后盾保障;三是畅通全科一专科双向转诊渠道,并逐步建立家庭医生首诊制;四是探索配套的支付方式改革,控制人群卫生费用;五是加强家庭医生队伍建设,配套推进激励和分配制度改革[10]。 本研究表明,通过家庭医生制服务对社区骨质疏松症患者进行干预,干预人群生活方式有了明显改变,表现为干预后,坚持每日喝牛奶、户外锻炼、晒太阳的人数增多了,酗酒、大量饮咖啡的人数减少了,且对骨质疏松症相关知识的知晓人数明显增加。此外,生活方式改变,对骨质疏松症患者骨质疏松症的情况也有影响,虽然干预前后干预组的骨密度值差异无统计学意义,但这可能与样本量偏小、观察时间较短等因素有关,我们将进一步增加样本量,延长观察时间,继续深入研究。 因此,我们有理由相信,通过家庭医生制服务干预,可让骨质疏松症患者深入认识骨质疏松症的各种危险因素,从而自觉采取有利于健康生活的方式,进而减轻骨质疏松症的临床表现,降低和减慢骨质疏松症及骨质疏松骨折的发生,提高中老年人的生活质量,减轻经济负担,具有十分明显的社会意义。 家庭医生制服务对社区骨质疏松症患者的干预可以促使患者转变观念及生活方式[11],以期降低骨质疏松症的发病率和并发症,进一步深化家庭医生制服务内涵,提高家庭医生服务质量,满足社区卫生服务需要。 (注:本文曾获2016年上海骨质疏松年会优秀论文奖)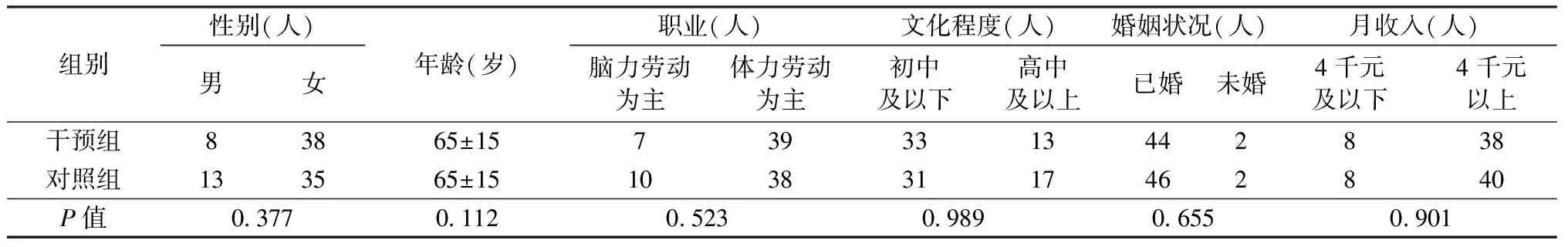
1.2 干预方法
1.3 主要观察指标
1.4 统计分析
2 结果
2.1 干预前后两组患者生活方式及骨质疏松症知晓情况比较

2.2 干预前后两组骨密度情况比较
3 讨论

